Выбор читателей
Популярные статьи
Плечевой сустав образован головкой плечевой кости и суставной впадиной лопатки, увеличенной за счет суставной губы.
Вблизи сустава располагаются синовиальные сумки . Поверх большого бугорка плечевой кости и сухожилия надостной мышцы лежит bursa subdeltoidea с которой часто сообщается лежащая выше bursa subacromialis . Обе названные сумки обычно с полостью сустава не сообщаются. На границе дельтовидной области и подмышечной, между шейкой лопатки и сухожилием подлопаточной мышцы имеется bursa m . sabscapularis ; эта сумка сообщается с полостью плечевого сустава и соединяется с bursa subcoracoidea , расположенной у основания клювовидного отростка.
Суставная капсула прикрепляется вдоль наружного края labrum glenoidale лопатки и по анатомической шейке плечевой кости. Таким образом, большой и малый бугорки плеча остаются вне полости сустава. Укрепляющей капсулу связкой является lig . coracohumerale (истинная). Более плотные отделы суставной капсулы также отмечаются как связки (ligg . glenohumeralia ) (ложные):
lig. glenohumerale superius – вверху;
lig. glenohumerale medium – изнутри;
lig. glenohumerale inferius – снизу.
Полость плечевого сустава расширена за счет трех заворотов : межбугоркового, подмышечного и подлопаточного.
Подмышечный заворот соответствует передненижнему отделу капсулы, который расположен в щели между подлопаточной мышцей и началом длинной головки трехглавой мышцы.
Подлопаточный заворот находится на уровне передне-верхнего отдела шейки лопатки и представляет собой синовиальную сумку подлопаточной мышцы, которая сообщается с полостью сустава.
Межбугорковый заворот образуется за счет выпячивания синовиальной оболочки в межбугорковой борозде вдоль сухожилия длинной головки двуглавой мышцы; это выпячивание оканчивается слепо на уровне хирургической шейки плечевой кости. В указанных местах капсула сустава наименее противостоит давлению со стороны скопившейся в его полости жидкости и при гнойном воспалении сустава именно здесь происходит прорыв гноя в соседние области.
Кровоснабжение: aa . circumflexae humeri posterior et anterior , дополнительно – rr . deltoideus et acromialis из a . thoracoacromialis .
Венозный отток происходит по венам, сопровождающим данные артерии.
Лимфоотток: от верхнемедиального отдела сустава в надключичные узлы, а от задненижнего отдела – в подмышечные лимфатические узлы.
Иннервация : nn. axillaris et suprascapularis .
Границы области считают (условно):
вверху – линию, соединяющую на плече нижние края большой грудной и широчайшей мышцы спины,
внизу – линию, проходящую на два поперечных пальца выше надмыщелков плечевой кости.
Латерально и медиально область разделяют на переднюю и заднюю области плеча двумя вертикальными линиями, проведенными через надмыщелки плечевой кости. На коже боковых поверхностей области плеча от двуглавой мышцы имеются внутренняя и наружная борозды. Они соответствуют границам между передней и задней группой мышц. В глубине этих борозд может быть прощупана плечевая кость.
Пульсацию плечевой артерии можно определить у внутреннего края двуглавой мышцы, здесь же артерия может быть прижата к кости.
Послойная топография
Кожа сравнительно тонкая на передней и более толстая на задней поверхности.
Кожу иннервируют:
спереди изнутри – ветви медиального кожного нерва плеча, межреберно-плечевые нервы;
снаружи и сверху – ветви подмышечного нерва и его ветвь, латеральный кожный нерв плеча;
сзади и снизу – задний кожный нерв плеча (ветвь лучевого нерва).
В подкожной клетчатке лежит поверхностная фасция , под которой располагаются поверхностные вены: латеральная (v . cephalica ) и медиальная (v . basilica ) подкожные вены руки.
Собственная фасция образует влагалища для мышц и сосудисто-нервного пучка. От фасции вглубь, к плечевой кости, отходят две перегородки: латеральная и медиальная (septum intermusculare laterale et mediale ).
Обе перегородки образуют вместе с собственной фасцией и костью два мышечных вместилища, или ложа. Клювовидно-плечевая мышца (m . coracobrachialis ) проходит в верхней трети переднего ложа плеча, сзади и медиально от двуглавой мышцы. На протяжении средней трети плеча в переднем вместилище располагаются две мышцы: двуглавая (m . biceps brachii ) и плечевая (m . brachialis ), отделенные одна от другой фасциальной пластинкой. Плечелучевая мышца (m . brachioradialis ) начинается в нижней трети от наружной поверхности плечевой кости, в заднем фасциальном ложе располагается трехглавая мышца (m . triceps ).
Передняя область плеча
Кожа сравнительно тонкая и подвижная. Между поверхностной и собственной фасцией плеча проходят два основных поверхностных венозных ствола конечности: v . cephalica и v . basilica .
V . cephalica идет вдоль наружного края двуглавой мышцы плеча, в sulcus bicipitalis lateralis . Она почти на всем протяжении плеча лежит над собственной фасцией и лишь в sulcus deltoideopectoralis проникает под фасцию.
V . basilica проходит несколько кнутри от sulcus bicipitalis medialis . Она идет в сопровождении n . cutaneus antebrachii medialis над собственной фасцией до уровня границы между нижней и средней третью медиальной поверхности плеча, где вена и нерв скрываются под собственную фасцию. Далее v . basilica u n . cutaneus antebrachii medialis лежат в особом канале, образованном расщепившейся собственной фасцией плеча и отделенном, с помощью перегородки от фасциального влагалища основного сосудисто-нервного пучка плечевой области. Кожные нервы передней плечевой области являются ветвями nn . cutaneus brachii medialis u n . cutaneus brachii lateralis (из n . axillaris ).
Под собственной фасцией плеча располагаются мышцы сгибатели (m . coracobrachialis , mm . biceps et brachialis ).
двуглавая мышца плеча (m . biceps brachii ) занимает более поверхностное положение, имеет две головки (длинная и короткая);
клювовидно-плечевая мышца (m . coracobrachialis ) проходит сзади и медиально от двуглавой мышцы в верхней трети плеча;
плечевая мышца (m . brachialis ) располагается глубже двуглавой мышцы – в нижней половине плеча.
плечелучевая мышца (m . brachioradialis ) начинается в нижней трети от наружной поверхности плечевой кости.
Основной сосудисто-нервный пучок , представленный a . et v . brachiales , n medianus . Он проецируется по линии, соединяющей точку, расположенную на границе передней и средней третей ширины подмышечной ямки (проекция подмышечной артерии), с серединой локтевого сгиба. Эта линия соответствует положению медиальной борозды плеча (sulcus bicipitalis medialis ) .
Между двуглавой и плечевой мышцей проходит мышечно-кожный нерв (n . musculocutaneus ). Мышечно-кожный нерв проецируется в области плеча по линии, идущей от вершины подмышечной ямки к нижнему краю наружной борозды плеча.
Проекция локтевого нерва (n. ulnaris) в верхней трети плеча совпадает с проекционной линией основного сосудисто-нервного пучка, где n . ulnaris проходит медиальнее плечевой артерии. Начиная со средней трети плеча, проекцией будет линия, соединяющая середину sulcus bicipitalis medialis и точку, расположенную между локтевым отростком и медиальным надмыщелком плеча.
Задняя область плеча
Кожа толще, чем в передней области плеча, но достаточно подвижна. Кожные нервы представляют собой ветви подмышечного нерва и лучевого нерва.
Под собственной фасцией располагается трехглавая мышца, иннервируемая лучевым нервом, а глубже.
Основной сосудисто-нервный пучок задней области плеча представлен лучевым нервом (n . radialis ) и глубокой артерией плеча с двумя венами (a . et v . profunda brachii ). Проходит между длинной и медиальной головками трехглавой мышцы в спиральном канале (ориентир для оперативного доступа). Canalis spiralis образован бороздой лучевого нерва плечевой кости и трехглавой мышцей.
Лучевой нерв (n. radialis) и глубокая артерия плеча (a. profunda brachii) проецируются в задней области плеча по спиральной линии, идущей от нижнего края широчайшей мышцы спины до точки, расположенной на границе средней и нижней третей наружной борозды плеча (sulcus bicipitalis lateralis).
В нижней трети плеча лучевой нерв проецируется на передней области плеча по sulcus bicipitalis lateralis до начала лучевой борозды в локтевой ямке.
1.5 Топография локтевой области .
Наружные ориентиры
Для ощупывания с боков хорошо доступны оба надмыщелка плечевой кости (наружный и внутренний), а сзади локтевой отросток локтевой кости.
Кнаружи от локтевого отростка, примерно на 1см книзу от уровня наружного надмыщелка, на коже заметна ямка. Лучше всего она выражена при разогнутом или слегка согнутом предплечье, на ней прощупывается головка лучевой кости. Вращательные движения головки лучевой кости определяются в этой ямке при пронации и супинации.
Выше головки лучевой кости можно прощупать головку плечевой кости и определить щель между костями.
Между локтевым отростком и внутренним надмыщелком образуется глубокая борозда, в которой лежит локтевой нерв.
При согнутом предплечье в локтевом сгибе прощупывается сухожилие двуглавой мышцы и медиальный край ее апоневроза, под которым можно определить пульсацию плечевой артерии.
В пределах локтевой области обычно хорошо заметны подкожные вены: в латеральном отделе – v . cephalica , в медиальном – v . basilica , в центральном – v. mediana cubiti .
Границы области:
верхняя и нижняя – горизонтальные линии, проведенные на 4см выше и ниже линии, соединяющей надмыщелки плеча.
латерально и медиально – две вертикальные линии, проведенные через надмыщелки, которые делят локтевую область на переднюю (regio cubiti anterior ) и заднюю (region cubiti posterior ).
Передняя локтевая область
Кожа очень тонкая.
В подкожной клетчатке и под поверхностной фасцией лежат поверхностные вены и нервы;
снаружи – v. cephalica и n. cutaneus antebrachii lateralis ;
изнутри – v . basilica и n . cutaneus antebrachii medialis .
Обе вены связаны между собой анастомозами, строение которых чаще напоминает букву М или И.
К поверхностным образованиям относятся также лимфатические узелки (2-3).
Собственная фасция локтевой области имеет особенность, над медиальной группой мышц она утолщается за счет aponeurosis bicipitalis (фасция Пирогова). Под собственной фасцией лежат мышцы.
Латеральную группу образуют mm . brachioradialis u supinator ,
медиальную (снаружи внутрь) mm . pronator teres , flexor carpi radialis , palmaris longus , flexor carpi ulnaris , m . flexor digitorum superficialis .
Непосредственно локтевую ямку ограничивают снаружи – m. brachioradialis , изнутри – m. pronator teres . Дно локтевой ямки выполнено сухожилием двуглавой мышцы и широким нижним концом плечевой мышцы. Двуглавая мышца заканчивается на tuberositas radii . Между сухожилием двуглавой мышцы и tuberositas radii находится постоянная синовиальная сумка (bursa bicipitoradialis ).
Проекции сосудисто-нервных образований передней локтевой области:
Плечевая артерия (a. brachialis) проецируется на середине локтевого сгиба, медиальнее сухожилия двуглавой мышцы плеча. На один поперечный палец ниже середины локтевого сгиба проецируется место деления ее на лучевую (a . radialis ) и локтевую (a . ulnaris ) артерии.
Срединный нерв (n. medianus) располагается на 1 см медиальнее плечевой артерии.
Лучевой нерв (n. radialis) в верхней части области проецируется вдоль медиального края плечелучевой мышцы, ниже проходит по латеральной границе локтевой ямки до капсулы плечелучевого сустава. Здесь, на уровне головки лучевой кости, которая определяется на дне локтевой ямки в межмышечном промежутке, располагается место деления лучевого нерва на поверхностную и глубокую ветви.
Место выхода медиального кожного нерва предплечья (n. cutaneus antebrachii medialis) проецируется в точке впадения срединной локтевой вены (v. cubiti mediana ) в медиальную подкожную вену руки (v. basilica ). Эта точка легко выявляется при наложении жгута.
Место выхода латерального кожного нерва предплечья (n. cutaneus antebrachii lateralis) проецируется в верхнем отделе локтевой ямки по наружному краю сухожилия двуглавой мышцы плеча вблизи от латеральной подкожной вены (v . cephalica ).
Задняя локтевая область
Кожа толстая, подвижная.
Под кожей на уровне локтевого отростка лежит синовиальная сумка – bursa subcutanea olecrani .
Собственная фасция плотно сращена с мыщелками плечевой кости и задним краем локтевой кости.
Кзади и кнаружи от плечелучевой мышцы от латерального надмыщелка начинается группа разгибателей – mm . extensores carpi radiales longus et brevis , extensor digitorum communis , extensor carpi ulnaris , anconeus .
К верхушке локтевого отростка прикрепляется сухожилие трехглавой мышцы, в этом месте находится bursa subtendinea olecrani .
Проекции сосудисто-нервных образований задней локтевой области:
Локтевой нерв (n. ulnaris) проецируется по задней медиальной локтевой борозде (sulcus cubitalis posterior medialis ) между локтевым отростком и медиальным надмыщелком плечевой кости, он прилежит к капсуле локтевого сустава, его сопровождает верхняя локтевая коллатеральная артерия.
Кровоснабжение локтевой области и локтевого сустава осуществляется за счет локтевой суставной сети:
от лучевой артерии отходит лучевая возвратная артерия;
от локтевой артерии – локтевые возвратные (передняя и задняя);
от локтевой артерии – общая межкостной артерии, которая делится на переднюю и заднюю межкостную артерии.
Задняя межкостная артерия в свою очередь отдает возвратную межкостную.
Возвратные артерии анастомозируют с коллатеральными образуя артериальную локтевую суставную сеть (rete articulare cubiti ). За счет этой сети осуществляется кровоснабжение локтевой области, локтевого сустава и осуществляется коллатеральное кровообращение верхней конечности при нарушении проходимости плечевой артерии.
В образовании плечевого сустава принимают участие лопатка и плечевая кость. Поэтому, прежде всего, целесообразно рассмотреть анатомические образования этих костей, связанных с топографией плечевого сустава. Наружный угол лопатки представлен суставной впадиной (cavitas glenoidalis ), выше и ниже, которой располагаются надсуставной (tuberculum supraglenoidale ) и подсуставной (tuberculum infraglenoidale ) бугорки. На верхнем крае возле наружного угла располагается клювовидный отросток (processus coracoideus ), медиальнее которого имеется вырезка лопатки (incisura scapulae ). Клювовидный отросток и подсуставной бугорок отделены от суставной впадины шейкой лопатки (collum scapulae ). Ость лопатки (spina scapulae ), переходит в акромион (acromion ), имеющий угол (angulus acromialis) .
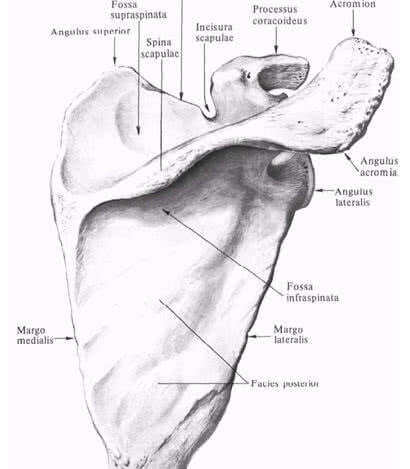
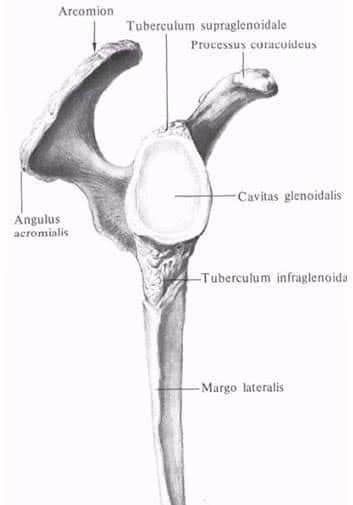
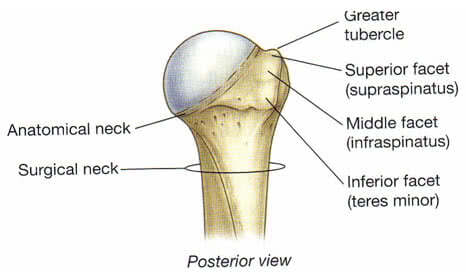
В проксимальном конце плечевой кости (os humerus) различают головку, анатомическую шейку, большой и малый бугорки, межбугорковую борозду, хирургическую шейку. Головка плечевой кости (caput humeri) покрыта гиалиновым хрящом. Анатомическая шейка (со llит anatomicum) отделяет головку плечевой кости от остальной её части. Большой бугорок { tuberculum majus) находится на латеральной поверхности плечевой кости и служит местом прикрепления надостной (т. supraspinatus) , подостной (т. infraspinatus) и малой круглой мышц (т. teres major), обеспечивающих наружную ротацию плеча. Малый бугорок (tuberculum minus) располагается на передней поверхности плечевой кости и служит местом прикрепления подлопаточной мышцы (т. subscapularis). Межбугорковая борозда (sulcus intertubercularis) расположена между большим бугорком и гребнем большого бугорка (crista tuberculi majoris) с одной стороны и малым бугорком и гребнем малого бугорка (crista tuberculi minoris) с другой, в которой проходит сухожилие длинной головки двуглавой мышцы плеча (т. biceps brachii). Хирургическая шейка (collum chirurgicum) расположена ниже бугорков и соответствует расположению эпифизарного хряща.
Плечевой сустав (ariiculatio humeri) образован головкой плечевой кости (caput humeri) и суставной впадиной лопатки (cavitas glenoidalis scapulae).
Величина суставной впадины вчетверо меньше головки плечевой кости, и её объём увеличивается за счет хрящевой суставной губы (labrum glenoidale), которая одновременно является амортизатором, смягчающим резкие движения в суставе. Тем не менее, остающаяся неконгруэнтность является причиной вывихов плечевой кости.
Между наружным концом клювовидного отростка и средней частью внутренней поверхности акромиона натянута плотная, шириной 0,8-1 см lig. coracoacromiale. Находясь над суставом, эта связка вместе с акромионом и клювовидным отростком образует свод плеча. Свод ограничивает отведение плеча вверх в плечевом суставе до горизонтального уровня. Выше рука поднимается уже вместе с лопаткой.
Суставная щель плечевого сустава проецируется спереди на верхушку клювовидного отростка (пальпируется ниже наружной части ключицы в глубине sulcus deltopectoralis), снаружи — по линии, соединяющей акромиальный конец ключицы с клювовидным отростком, сзади — под акромионом, в промежутке между акромиальной и остистой частями дельтовидной мышцы
Проекция суставной щели плечевого сустава снаружи и сзади
Мышцы. Главная роль в укреплении плечевого сустава и его капсулы принадлежат мышцам.
Снизу от сустава не покрывая капсулу, находится длинная головка m. triceps, начинающаяся от tuberculum infraglenoidale.
Снаружи и сверху сустав покрыт дельтовидной мышцей, непосредственно не связанной с суставной капсулой. Мышца состоит из задней (остистой), начинающейся от лопаточной ости, средней (акромиальной) берущей начало от акромиона и передней (ключичной) частей. После схождения волокна мышцы общим сухожилием прикрепляются к дельтовидной бугристости плечевой кости.
Под дельтовидной мышцей располагается сухожилие длинной головки двуглавой мышцы плеча , начинающейся на tuberculum supraglenoidale и проходящее через полость сустава. Сухожилие ограничивает движения головки плеча кверху и кпереди и удерживает суставные концы костей.
Затем сухожилие ложится в межбугорковую борозду, окруженная межбугорковым синовиальным влагалищем и далее соединяется с короткой головкой , начинающейся от клювовидного отростка.
Сустав спереди прикрывает 1) короткая головка m. biceps 2) проходящая рядом с нейm. coracobrachialis (начинается от верхушки клювовидного отростка, а прикрепляется ниже середины медиальной поверхности плечевой кости по ходу гребня малого бугорка. F-поднимает руку и при водит к срединной линии), 3) m. subscapularis начинающаяся в подлопаточной ямке, прикрепляющаяся к малому бугорку и её гребню. Сухожилие срастается с передней поверхностью капсулы плечевого сустава, которую мышца при сокращении оттягивает. В случаях когда сухожилие подлопаточной мышцы верхней своей частью проходит в полости сустава верхне-передняя стенка последнего оказывается несколько ослабленной. F –пронирует плечо и участвует в приведении его к туловищу. Иннервация n. subscapularis (C5-C7). Кровоснабжение a. Subscapularis. а также 4) наиболее поверхностно расположенная m. pectoralis major, которая начинается от ключицы, грудины, хрящей 2-7 ребер прикрепляясь к гребню большого бугорка. F- приводит и вращает плечо вовнутрь. Иннервация n. pectoralis medialis et lateralis (C5-Th 1). Кровоснабжение a. thoracoacromialis, thoracica lateralis.
Сзади и сверху плечевой сустав прикрыт сухожилием m. supraspinatus , которая начинается в надостной ямке, проходит под акромионом, прикрепляясь к большому бугорку плечевой кости. Концевое сухожилие срастается с задней поверхностью суставной капсулы и при своём сокращении оттягивает её, предотвращая ущемление. F- отводит плечо, слегка поворачивая его кнаружи. Иннервация n. Suprascapularis (C5-C6). Кровоснабжение а. Suprascapularis, circumflexa scapula.
Сзади плечевого сустава располагается также и сухожилие m. infraspinatus , которая начинается почти от всей поверхности подостной ямки и прикрепляется к большому бугорку плечевой кости ниже места прикрепления m. supraspinatus и выше прикрепления сухожилия m. teres minor. Подостная мышца сращена с капсулой, прикрыта сверху дельтовидной и трапецевидными мышцами, а в нижних отделах широчайшей мышцей спины и большой круглой. F- поднятую руку отводит назад и вращает плечо кнаружи. Иннервация n. Suprascapularis (C5-C6). Кровоснабжение а. Suprascapularis, circumflexa scapula.
Кроме того, сзади плечевой сустав прикрыт сухожилием m. teres minor начинающейся от латерального края лопатки и прикрепляющейся к большому бугорку плечевой кости. Сухожилие срастается с задней поверхностью суставной капсулы плечевого сустава и при сокращении оттягивает капсулу. F- супинирует плечо (вращает плечо кнаружи) несколько отводя его кзади. Иннервация n.axillaris (C5-C6). Кровоснабжение а. circumflexa scapula.
Таким образом, сверху и сзади капсула сустава укреплена связками и сухожилиями мышц, а снизу и изнутри такого укрепления нет. Это в значительной степени обуславливает то, что в большинстве случаев головка плечевой кости вывихивается вперед и внутрь.
Суставная капсула плечевого сустава свободна и относительно тонка. Она прикрепляется на лопатке к костному краю суставной впадины и, охватив головку плеча, оканчивается на анатомической шейке. При этом оба бугорка остаются вне полости сустава.
Суставная капсула плечевого сустава. Вид сзад и.
Изнутри и снизу суставная капсула прикрепляется значительно ниже, на уровне хирургической шейки плеча, образуя так называемый подмышечный заворот, recessus axillaris.
Фиброзный слой суставной капсулы имеет утолщенные и слабые участки. Утолщенные образуются за счет связок , наиболее выраженная из них — lig. coracohumerale, начинающаяся от наружного края клювовидного отростка и направляющаяся к большому и в меньшей степени к малому бугоркам плечевой кости. Причем большая часть ее волокон вплетается в капсулу в верхней и задней частях. Связка расположена между сухожилиями надостной и подлопаточной мышц. Непостоянна встречается в 59% случаев.
Связки и свод плеча
Мало развиты (лучше определяются на внутренней поверхности капсулы) так называемые суставно-плечевые связки , ligg. glenohumerale , или связки Флуда [Flood ], верхняя, средняя и нижняя. Они натянуты между анатомической шейкой и labrum glenoidale. Между связками остаются «слабые места». Особенно тонка капсула между средней и нижней связками — это место является передним «слабым местом» капсулы. При отсутствии средней связки (встречается в 1/6 случаев) легко может быть получен вывих в плечевом суставе.
Связки Флуда и межбугорковый заворот

Завороты. Полость плечевого сустава расширена за счет трех заворотов (выпячиваний синовиальной оболочки): подмышечного, межбугоркового и подлопаточного. На протяжении заворотов капсула сустава наименее противостоит давлению со стороны скопившейся в его полости жидкости, а при гнойном омартрите именно здесь происходит прорыв гноя в соседние области, образуя параартикулярные затеки.
Подмышечный заворот (recessus axillaris) соответствует передне-нижнему отделу капсулы, который расположен в щели между подлопаточной и началом длинной головки трехглавой мышцы и опускается до хирургической щели плеча. Тотчас кнутри от подмышечного заворота в месте его прикрепления к хирургической шейке проходит подмышечный нерв, который при вывихе нередко повреждается и вовлекается в процесс при артритах. Сзади подмышечный заворот прикрыт m.teres minor, что позволяет подойти к нему через щель между этой мышцей и подостной не входя в контакт с подмышечным нервом, проходящим в четырехстороннем отверстии. Подмышечный заворот, являясь более свободным и низко расположенным, может служить основным местом скопления гноя при воспалении сустава. Пути распространения гнойных затеков из подмышечного заворота вниз через 3 или 4 стороннее отверстия в подмышечную ямку или по ходу длинной головки трицепса в заднее фасциальное ложе плеча.
Межбугорковый заворот представляет по существу синовиальное влагалище сухожилия длинной головки бицепса. Оно лежит на передне-латеральной поверхности проксимального конца плечевой кости в межбугорковой борозде. На этом участке суставная капсула перекидывается в виде мостика над бороздой, а дальше в борозду продолжается лишь синовиальный ее слой, образуя пальцевидный карман, окружающий сухожилие длинной головки двуглавой мышцы плеча, оканчивающийся слепо на уровне хирургической шейки плечевой кости. Из-за плотного прикрытия межбугоркового заворота сухожилиями гной редко прорывается через него. Если это происходит, то гной попадает в поддельтовидное пространство и переднее фасциальное ложе плеча с вторичными затеками по ходу сосудисто-нервных пучков.
Подлопаточный заворот находится на уровне передне-верхнего отдела шейки лопатки и представляет собой синовиальную сумку подлопаточной мышцы, (bursa synovialis subscapularis ) располагающуюся на передней поверхности капсулы сустава под верхним отделом сухожилия подлопаточной мышцы и всегда сообщающуюся с полостью сустава одним-двумя отверстиями. При разрыве подлопаточного заворота гной распространяется кзади и медиально в подлопаточное костно-фиброзное ложе или в подмышечную впадину.
Сумки и завороты

Синовиальные сумки . Вокруг сустава расположено значительное количество синовиальных сумок, составляющих скользящий аппарат мышечно-сухожильных образований.
Кроме уже известной bursa synovialis subscapularis (подлопаточный заворот) расположенной на границе дельтовидной и подключичной областей, между шейкой лопатки и сухожилием подлопаточной мышцы имеется также лежащая выше и поверхностнее bursa subcoracoidea , расположенная между основанием клювовидного отростка и верхним краем сухожилия подлопаточной мышцы. Нередко подклювовидная сумка также как и подлопаточная сообщается с полостью плечевого сустава.
Расположение синовиальных сумок области плечевого сустава. Вид спереди

Нередко эти две сумки сливаются. Bursa m. coracobrachialis расположена под клювовидным отростком и и началом m.coracobrachialis . Она часто сообщается с полостью сустава.
Поверх большого бугорка и сухожилия надостной мышцы лежит значительных размеровbursa subdeltoidea , которая часто сообщается с лежащей выше неё подакромиальной сумкой (bursa subacromialis). Последняя сумка расположена между акромионом и lig. Coracoacromiale. Обе эти сумки с полостью сустава обычно не сообщаются.
bursa subacromialis, bursa subdeltoidea и bursa subtendinea infraspinati
У места прикрепления подостной мышцы к большому бугорку имеется bursa subtendinea infraspinati (иногда сообщающаяся с полостью сустава).
Поперечный разрез на уровне головки плечевой кости

В области плечевого сустава кроме рассмотренных выше встречается еще ряд синовиальных сумок, не связанных с полостью сустава. Bursa m. latissimi dorsi subtendinea в количестве одной или двух располагается в области прикрепления мышцы к плечевой кости на ее передней поверхности. У места прикрепления большой круглой мышцы к гребню малого бугорка плечевой кости имеется bursa subtendinea m. teretis majoris. Между гребнем большого бугорка и сухожилием большой грудной мышцы располагается bursa subtendinea m. pectoralis majoris. Встречается непостоянная bursa m. supraspinati.
Синовиальные сумки области плечевого сустава
Синовиальные сумки играют большую роль в патологии плечевого сустава и могут началом развития воспалительного процесса, как в суставе, так и в окружающих клетчаточных пространствах.
Постоянными источниками иннервации капсулы плечевого сустава являются подкрыльцовый (C5-C6) и надлопаточные нервы(C5-C6).
Возможно повреждение надлопаточного нерва при травме со значительным смещением лопатки латерально или дорсально.
Вместе с тем, известен туннельный синдром надлопаточного нерва, впервые описанный в 1960 году N. Kopell, W.Thompson под названием «ловушечная» невропатия этого нерва. Для того чтобы разобраться в генезе синдрома необходимо рассмотреть некоторые топографо-анатомические факты. Надлопаточный нерв происходит из верхнего ствола плечевого сплетения, формируясь из корешков С5 и С6. Нерв идет вниз позади плечевого сплетения к верхнему краю лопатки. У верхнего края лопатки нерв проходит через надлопаточную вырезку, превращенную в отверстие верхней поперечной связкой лопатки. После прохождения вырезки нерв достигает задней поверхности лопатки в надостной ямке. Здесь он иннервирует надостную мышцу, дает суставные ветви к плечевому и акромиально-ключичному суставам. Затем обвивается вокруг латерального края ости лопатки и достигает своего окончания в подостной мышце, которую также иннервирует.
Прохождение нерва в надлопаточном отверстии чревато сдавлением при натяжении и перегибании нерва через край отверстия. Подобное состояние может возникнуть при форсированном, пересекающем среднюю линию тела, аддукционном движении руки. Такое движение вызывает поворот и смещение лопатки вокруг задней поверхности грудной клетки. Это движение увеличивает натяжение нерва (нарастает расстояние от шейного начала нерва до надлопаточной вырезки), вследствие чего нерв подвергается компрессиии. В качестве диагностики туннельного синдрома надлопаточного нерва используют «позу Наполеона» (перекрещивание рук на груди). При этом напряженно выпрямленная рука пассивно перемещается на другую половину тела с пересечением его средней линии. При таком движении смещение лопатки вызывает чрезвычайно выраженную боль в результате натяжения и ущемления нерва.
Надлопаточный нерв не имеет кожных чувствительных веток, но несет проприочувствительность от иннервируемых мышц и суставов. Поэтому при компрессии нерва боль характеризуется как глубокая, «нудная», ноющая, с локализацией в области лопатки по задней и наружной поверхности плеча.
В диагностике туннельного синдрома надлопаточного нерва испльзуется также и появление болезненности при пальпации места проекции надлопаточного нерва у входа в выемку лопатки.
Повреждение подмышечного нерва может возникать при вывихе плеча, при сильной тяге за руку для устранения вывиха, (один из 7 вывихов плеча осложняется параличом нерва вследствие первичного растяжения ветвей плечевого сплетения) гораздо реже как изолированное повреждение. Оно проявляется парезом или параличом дельтовидной мышцы, отсутствием активного отведения плеча, потерей кожной чувствительности в дельтовидной области и по передненаружной поверхности плеча. Клинически и рентгенологически определяется смещение головки плечевой кости книзу, что стимулирует подвывих или вывих плеча.
Расположение подмышечного нерва рядом с подмышечным заворотом не исключает перехода воспаления на нерв при омартрите.
Прохождение подмышечного нерва в четырехстороннем отверстии обуславливает возможность сдавления этого нерва, т.к. это отверстие существенно суживается при одновременном отведении и сгибании плеча. Описаны случаи компрессии подмышечного нерва у стоматологов, вынужденных часто осуществлять профессиональное движение (отведение и одновременное сгибание плеча), что приводило к повторной травматизации нерва (Жулев Н.М. и соавт., 1992)
Кровоснабжение aa. circumflexae humeri anterior et posterior и дополнительно через дельтовидные и акромиальные ветви из a. thoracoacromialis.
Иногда смещенная головка плеча надавливает на сосуды в подмышечной впадине. До вправления вывиха рука может оставаться синюшной и холодной. В редких случаях происходят разрыв подмышечной артерии и образование травматической аневризмы, особенно при попытке вправления старого вывиха насильственными манипуляциями.
НЕКОТОРЫЕ АСПЕКТЫ ТОПОГРАФИЧЕСКОЙ АНАТОМИИ МЫШЦ ОБЛАСТИ ПЛЕЧЕВОГО СУСТАВА
В области плечевого сустава располагаются различные анатомические образования (кости, хрящи, мышцы, синовиальные сумки, сосуды, нервы и др.) патологические изменения в которых могут проявляться разнообразной клинической симптоматикой, и начать разбираться в её природе необходимо с четкого представления о строении, взаиморасположении и функции этих анатомических структур.
Целью данного короткого обзора является рассмотрение некоторых топографо-анатомических особенностей строения мышечного слоя области плечевого сустава.
Патология мышц, находящихся в зоне плечевого сустава, вызывает в нем ограничение подвижности и появление болей в соседних с суставом областях. Причиной мышечной патологии, прежде всего, является острая или хроническая травма, способная привести к разрыву сухожилий, либо к развитию дегенеративных изменений в мышечной, сухожильной ткани или даже в суставной капсуле. Возникновение в мышце изолированного очага напряжения и болезненности, сопровождается иррадиацией болей в рядом расположенные анатомические области. Подобные состояния описываются под разными названиями (мышечный ревматизм, миофасциальный синдром, миофасцит и др.). Пораженияотдельных мышц, расположенных рядом с плечевым суставом получили разнообразные названия (замороженное плечо, симптом болевой зоны размером с серебряный доллар, симптом боли в плечевом суставе, имитатор субдельтовидного бурсита и др.).
Плечевой сустав имеет гораздо более широкий объем движений, чем всякий другой. Растяжимая капсула и небольшая плоская суставная поверхность создают возможность для такой подвижности.
Движение в плечевом суставе осуществляются вокруг трёх основных осей: вокруг фронтальной – сгибание (движение верхней конечности вперёд и вверх) и разгибание (движение конечности назад и вверх); вокруг сагиттальной – отведение (движение конечности в сторону и вверх) и приведение (движение конечности вниз к туловищу); вокруг вертикальной оси – вращение опущенной конечности ладонью внутрь (пронация) и вращение её ладонью кнаружи (супинация). В суставе возможно также круговое движение (циркумдукция) – движение попеременно вокруг многих осей, когда вся конечностьописывает форму конуса. По данным В. А. Гамбурцева (1973), амплитуда (размах) движений в плечевом суставе норме в возрасте от 10 до 40 лет колеблется в следующих пределах (исходное положение – конечность опущена вдоль туловища): сгибание – 181-179°; разгибание – 89-85°; – 184-179°; пронация – 103- 102°; супинация – 45-42°. Причем сгибание и отведение выше горизонтального положения конечности происходят в сочетании с движения плечевого пояса.
Мышцы (надостная, подостная, малая круглая и подлопаточная), вращающие плечо образуют ВРАЩАТЕЛЬНУЮ МАНЖЕТКУ (BasmajianJ . V . 1978).Все эти мышцы, начинаясь на лопатке, прикрепляются к большому и малому бугоркам плечевой кости.
Сухожилия мышц надостных, подостных и подлопаточной с каждой стороны образуют толстый непрерывный слой, спаянный с подлежащей суставной капсулой и отделенный от дельтовидной мышцы и акромиального отростка слизистой сумкой.
Важной функцией мышц вращательной манжетки является стабилизация головки плечевой кости в суставной ямке при движениях руки. При патологии мышц, входящих в состав вращательной манжетки может произойти децентрализация головки, вследствие чего возникают боли и нарушение движений в плечевом суставе.
В связи с этим мы рассмотрим некоторые имеющие практическое значение, топографо-анатомические особенности строения каждой из мышц, входящей в состав вращательной манжетки.

НАДОСТНАЯ МЫШЦА медиальным концом прикрепляется к надостной ямке лопатки, а латеральным проходя под акромионом– к верхней части большого бугорка плечевой кости.

Знание точек прикрепления и хода надостной мышцы помогает понять её функцию, представление о которой позволяет лучше представлять некоторые моменты, связанные с патологией этой мышцы. Надостная мышца отводит плечо и тянет головку плечевой кости медиально в суставную впадину, что предотвращает смещение головки вниз при свободно опущенной руке. Исходя из этого, становится понятным механизм патогномоничного для полного разрыва сухожилия надостной мышцы симптома «падающей руки». Рука, пассивно поднятая до вертикального положения, при попытке опустить её падает, т.е. больной не может активно удержать её в положении отведения. При полном разрыве сухожилия надостной мышцы дельтовидная мышца одна не может в полном объеме осуществить отведение плеча и у таких пациентов становится возможным активное отведение руки только до 60° за счет движения лопатки.
Тот факт, что основной функцией надостной мышцы является отведения плеча, делает ясным генез основной жалобы пациентов с патологией этой мышцы на боль, усиливающуюся при движении конечности в сторону и вверх. А в состоянии покоя, что характерно, боль неинтенсивна и носит тупой характер.
Нарушением отведения плеча объясняется возникающие при поражении надостной мышцы, испытываемые больными трудности при подъёме руки к голове для того чтобы расчесать волосы, почистить зубы и т.п.
При поражении надостной мышцы появляется натянутость её волокон, из-за чего нарушается нормальное скольжение головки плечевой кости в суставной ямке. Видимо этим объясняется встречающийся у некоторых пациентов с патологией надостной мышцы хруст или щелканье в области плечевого сустава, исчезающий после устранения мышечного напряжения.
Особенности топографоанатомического расположение мышцы обуславливают появление болей при патологии надостной мышцы в надплечье. Особенно выражены болевые ощущения в середине дельтовидной области. А эта локализация боли, учитывая нахождение выше сухожилия надостной мышцы и большого бугорка плечевой кости bursasubdeltoidea ( размеры сумки соответствуют примерно ладони пациента) часто ошибочно воспринимается как симптом субдельтовидного бурсита (имитатор субдельтовидного бурсита) .В этих случаях в качестве одного из приёмов дифференциальной диагностики может помочь определение точечной болезненности в области расположения надостной мышцы.После нахождения таких точек пальпаторной болезненности с диагностической и лечебной целью в них инъецируются местноанестезирующие средства. Принимая во внимание, что надостная мышца иннервируется надлопаточным нервом,предлагается (SkillernP . G .), чтобы снять не нашедшую объяснения боль в надплечье, сопровождающуюся болезненностью при пальпации надостной мышцы, осуществить блокаду надлопаточного нерва.
Расположение bursasubdeltoidea, bursasubacromialis относительно m. supraspinatus и акромиона
Выше поддельтовидной сумки располагается между акромионом и lig. coracoacromialeподакромиальная сумка. Чаще всего эти сумки сообщаются друг с другом. При каждом отведении плеча в пределах от 60 до 120° создается трение между сухожилием надостной мышцы и акромиальным отростком, которое уменьшается благодаря наличию слизистой сумки, лежащей между ними.
Контакт m . supraspinatus сакромионом при отведении руки


С течением времени особенно у людей, занимающихся тяжелым физическим трудом, связанным с напряженными движениями плеча, стенки сумки повреждаются, и она перестает служить достаточной защитой. Постоянная повторная травматизация вызывает дегенеративные изменения в сухожилиях и суставной капсуле. Такие дегенеративные изменения предрасполагают к кальцинации сухожилия надостной мышцы. Такие отложения увеличивают сдавление акромиальным отростком, отчего боль становится гораздо резче, чем при простых воспалениях сухожильных влагалищ.Истертые некротизированные волокна чрезвычайно чувствительны ко всякому повреждению и простое падение или внезапное мышечное напряжение могут вызвать неполный или даже полный разрыв сухожилий. Дегенеративные изменения могут распространиться на прилегающую длинную головку двуглавой мышцы, которая при этом спонтанно разрывается, или на всю ткань капсулы, вызывая периартрит и образование периартрикулярных сращений. Одним из симптомов воспаления сухожилия надостной мышцы может быть болезненность при отведении плеча в пределах от 60 до 120°, т. е. в тех пределах, когда сухожилие зажимается краем акромиального отростка. За пределами этого, когда конечность находится в полном отведении, движения перестают быть болезненными, так как чувствительная область оказывается защищенной акромиальным отростком, не соприкасаясь с ним. Равным образом, когда плечо опускается вниз, снова возникает резкая болезненность между 120 и 60° отведения. Этот симптом может быть дифференциально значимым, так как при артрите плечевого сустава боль появляется сразу же с началом движения и продолжается при всем объеме движений. При сращениях в области плечевого сустава боль возникает при отведении плеча на 70-80°, но продолжается и при дальнейшем отведении.
ПОДОСТНАЯ МЫШЦА Определенное значение для дифференциальной диагностики в ревматологии имеют сведения о патологии подостной мышцы. Многие авторы указывают, что боли, исходящие из подостной мышцы очень точно имитируют боль, возникающую в самом плечевом суставе (симптом боли в плечевом суставе) , и могут быть приняты за симптомы артрита плечевого сустава.При поражении подостной мышцы основной локализацией боли является передняя область плечевого сустава, но боль может проецироваться также вниз в передне-боковую область плеча. Такой характер боли требует выяснения расположения мышцы.
Подостная мышца начинается более чем от 2/3 поверхности подостной ямки лопатки идет латерально и прикрепляется к задней поверхности большого бугорка плечевой кости.
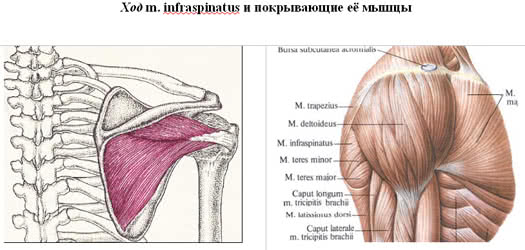
Мышца прикрыта сверху дельтовидной и трапецевидными мышцами, а в нижних отделах широчайшей мышцей спины и большой круглой. Кровоснабжение а. Suprascapularis , circumflexascapula . При боли в области плечевого сустава, вызванной патологией подостной мышцы, можно с помощью глубокой пальпации определить зоны локальной болезненности в самой мышце. Чаще всего болезненность выявляется в точке, лежащей ниже латеральной границы медиальной 1/3 лопаточной ости и равноудаленной от ости и медиального угла лопатки, либо в зоне, расположенной ниже середины лопаточной ости.Кроме того, в области пораженной подлопаточной мышцы иногда пальпируют тугие тяжи.
Иннервация мышцы осуществляется n . suprascapularis , отходящим через верхний ствол от5 и 6 шейных нервов. Патология подостной мышцы вызывает боль в зонах, иннервируемых 5-м, 6-м и 7-м шейными нервами, что может привести к ошибочной постановке диагноза радикулопатии, вызванной заболеванием межпозвоночных дисков (ReynoldsM . D . 1981)
Подостная мышца вращает плечо кнаружи при любом его положении и участвует в стабилизации головки плечевой кости в суставной впадине при подъеме руки вверх. Кроме того, верхние волокна мышцы участвуют в отведении (поднятую руку отводят назад) , а нижние в приведении плеча.Подостная мышца вместе с малой круглой мышцей и задними волокнами дельтовидной мышцы вращает плечо кнаружи. Подостная мышца помогает надостной и другим вращателям плеча стабилизировать головку плечевой кости в суставной впадинепри отведении и разгибании плеча.
Интересным с нашей точки зрения представляется тот факт, что в случае отражения миофасциальной боли в плечевой сустав источник этой боли, по мнению ряда авторов, чаще всего локализован в подостной или надостной мышцах. Возможно, это связано с общей иннервацией этих мышц надлопаточным нервом. Вряд ли такая локализация боли является прямым следствием сократительной деятельности этих мышц. Ведь подостная и надостная мышцы имеют разные функции, но при этом вызывают глубокую боль в области плечевого сустава, вместе с тем подостная и малая круглая мышцы осуществляют почти одинаковые действия, но имеют разную иннервацию и различную локализацию боли.
Информация о функции мышцы позволяет объяснить причину появления жалоб пациентов на то, что они не могут достать рукой заднего кармана на брюках, не могут застегнуть бюстгальтер и т.п. При выполнении этих движений требуется повернуть плечо внутрь, что должно сопровождаться растяжением мышц, вращающих плечо кнаружи. А при поражении подостной мышцы, приводящей к напряжению и укорочению мышечных волокон, больной не в состоянии достать пальцами даже заднего кармана на брюках. Причем ограничение этого движения одинаково как для активного, так и для пассивного его выполнения.
МАЛАЯ КРУГЛАЯ МЫШЦА начинается от задней поверхности латерального края лопатки и прикрепляется к нижней фасетке большого бугорка плечевой кости ниже сухожилия подостной мышцы. Сухожилие срастается с задней поверхностью суставной капсулы плечевого сустава и при сокращении оттягивает капсулу.Кровоснабжение а. circumflexascapula . Иннервация n . axillaris (C 5- C 6).
Изолированное поражение малой круглой мышцы описано в литературе как симптом болевой зоны размером с серебряный доллар . Это вызвано жалобами пациентов на боль в области размером с серебряный доллар (диаметр американского серебряного доллара равен 32 мм) в глубине задней части дельтовидной мышцы сразу же проксимальнее её прикрепления к дельтовидной бугристости плечевой кости. Возможно, локализация боли в дельтовидной области как то связана с тем, что малая круглая и дельтовидная мышцы иннервируются одним нервом. Боль воспринимается пациентом как глубокая и четко ограниченная и это может быть ложно истолковано как бурсит. Для постановки правильного диагноза следует учитывать патогномоничность локализации боли, в области расположенной значительно ниже подакромиальной сумки.
Малая круглая мышца супинирует плечо (вращает плечо кнаружи) несколько отводя его кзади. Многие авторы отождествляют действия малой круглой и подостной мышц. Обе мышцы вращают плечо кнаружи вне зависимости от положения руки (отведена, согнута, выпрямлена) и участвуют в стабилизации головки плечевой кости в суставной впадине при движениях руки.
Ход и топография и m . teresminor


Миофасциальный синдром малой круглой мышцы встречается нечасто ( SolaA . E ). Еще более редким является изолированное поражение малой круглой мышцы. Как правило, наблюдается сочетанная патология малой круглой и подостной мышц. Причем, боль от последней является явно доминирующей, и устранение напряжения подостной мышцы способствует обнаружению болевой иррадиации от малой круглой мышцы. Вероятно, такое сочетание патологии можно объяснить тем, что малая круглая мышца, по образному выражению Д.Г. Тревелла, функционирует на правах младшего брата в параллели с подостной мышцей. Эти мышцы имеют рядом расположенные области анатомического начала и прикрепления, но разную иннервацию. Той же ролью «младшего брата» наверное, можно объяснить и тот факт, что при изолированном поражении малой круглой мышцы больные больше жалуются на боль, чем на ограниченность движения. Вероятно, происходит компенсация движений за счет подостной мышцы.
ПОДЛОПАТОЧНАЯ МЫШЦА начинается от передней поверхности лопатки, заполняя подлопаточную ямку от медиального до латерального края. Направляясь латерально, она переходит в сухожилие, которое пересекает спереди плечевой сустав и прикрепляется к малому бугорку плечевой кости и к нижне-передней части суставной капсулы плечевого сустава. Описаны случаи, когда сухожилие своей верхней частью проходит сквозь полость сустава, вследствие чего верхне-передняя стенка последнего оказывается несколько ослабленной . Подлопаточная мышца прикрепляется к плечевой кости наиболее кпереди из всех остальных мышц, образующих вращательную манжетку (подостной, надостной и малой круглой мышц).
Место плечевого прикрепления подлопаточной мышцы обычно очень болезненно при хроническом характере миофасцита. Для обследования плечевого прикрепления мышцы пациент приводит плечо к туловищу, стараясь достичь локтем спины, поворачивает плечо кнаружи. При таком движении плеча область прикрепления подлопаточной мышцы к плечевой кости выходит из-под плечевого отростка вперед и становится доступной для пальпации. Синовиальная подлопаточная сумка, сообщающаяся с полостью плечевого сустава, отделяет шейку лопатки от подлопаточной мышцы. Иннервация n . subscapularis (C 5- C 7). Кровоснабжение a . Subscapularis .
Ход и топография m . subscapularis

Подлопаточная мышца вращает плечо внутрь (пронирует) и приводит его к туловищу, а также вместе с другими мышцами удерживает головку плечевой кости в суставной впадине.Поскольку дельтовидная мышца прикрепляется проксимальнее середины плеча, то при отведении плеча она тянет головку плечевой кости вверх из суставной впадины к плечевому отростку, однако подлопаточная мышца противодействует этому смещению головки.
Представление о характере действий подлопаточной мышцы поможет понять механизм нарушений функции кисти возникающих при патологии подлопаточной мышцы. Патологический процесс в подлопаточной мышце способен привести к сильному укорочению этой мышцы, вследствие чего мышца удерживает плечо в повернутом внутрь положении и человек не может полностью супинировать кисть при выпрямленной руке из-за ограниченности поворота плеча кнаружи.
Поражение подлопаточной мышцы вызывает сильную боль, как в состоянии покоя, так и при движении. Зона основной боли находится в области задней проекции плечевого сустава, но может распространяться вниз по задней области плеча до локтя. У некоторых пациентов наблюдается отраженная боль и болезненность в виде манжеты опоясывающей запястье, что имеет диагностическое значение, причем на тыльной поверхности запястья боль и болезненность выражены сильнее, чем на ее ладонной стороне. Из-за болезненности в запястье больные надевают часы на другую руку. На ранних стадиях поражения подлопаточной мышцы больные могут поднимать руку вверх и вперед, но они не могут запрокидывать руку назад когда,например, пытаются бросить мяч. По мнению TravellJ . G .,появление очага напряжения в подлопаточной мышце приводит к постепенному нарастанию ограничения подвижности в суставе из-за боли, что вызывает поражение большой и малой грудной, большой круглой, широчайшей, трехглавой и, наконец, дельтовидной мышц.В конечном итоге могут быть поражены все мышцы плечевого пояса. С этого момента ни одна из пораженных мышц не может быть растянута на полную её длину, все движения в плечевом суставе сильно ограничены. Плечевой сустав становится «замороженным» , и вслед за этим часто появляются трофические нарушения.Однако следует заметить, что в литературе по-разному трактуется термин «замороженное плечо»,приводятся многочисленные причины развития ограничения движения в плечевом суставе и даютсяразнообразные клинические симптомы этого заболевания.
Знание топографической анатомии подлопаточной мышцы дает понимание того, что изолированное поражение этой мышцы ограничивает подвижность в плечевом суставе, но не нарушает движения лопатки относительно грудной клетки. Поэтому при обследовании больного, у которого ограничены движения плеча, в первую очередь следует проверить подвижность лопатки. С этой целью врач кладет свою ладонь на лопатку больного и предлагает ему отвести руку. Если помимо ограничения подвижности в плечевом суставе, ограничена подвижность лопатки, то следует подозревать патологию и малой грудной, передней зубчатой, трапециевидной и ромбовидных мышц.
ИМПИДЖМЕНТ-СИНДРОМ. При поднятии руки даже в норме происходит небольшое сдавление сухожилий между головкой плечевой кости и акромионом.
В случае сужения промежутка между акромионом и сухожилиями вращательной манжеты возникает импиджмент-синдром, заключающийся в травмировании мышц вращательной манжетки. На ранних стадиях развития импиджмент-синдрома основной жалобой пациентов является разлитая тупая боль в плече. Боль усиливается при подъёме руки вверх. Многие пациенты отмечают, что боль мешает им уснуть, особенно если лежать на стороне пораженного плечевого сустава.
Патогномоничным симптомом импиджмент-синдрома является возникновение острой боли у пациента при попытке достать до заднего кармана брюк или расстегнуть бюстгальтер. В более поздних стадиях боль усиливается, возможно, появление тугоподвижности сустава.
Иногда в суставе отмечается пощелкивание в момент опускания руки. Слабость и затруднение при поднятии руки вверх может свидетельствовать о разрыве сухожилий вращательной манжеты.
Взаимоотношение акромиона и мышц вращательной манжетки при поднятии руки

Таким образом, клиника импиджмент-синдрома состоит из проявлений, присущих повреждению мышц, входящих в состав вращательной манжетки.
17.1. ГРАНИЦЫ И ОБЛАСТИ ВЕРХНЕЙ КОНЕЧНОСТИ
Верхняя конечность отграничена от туловища спереди дельтовидно-грудной бороздой (sulcus deltoideopectoralis), сзади - задним краем дельтовидной мышцы, снизу и изнутри - условной линией, соединя- ющей на груди нижние края большой грудной и широчайшей мышц спины.
На верхней конечности выделяют: дельтовидную, подмышечную области, области плеча, локтя, предплечья, запястья, кисти. Кроме того, общими для верхней конечности и груди являются передневерхняя (подключичная) и задневерхняя (лопаточная) области груди, описанные выше.
17.2. ПОДМЫШЕЧНАЯ ОБЛАСТЬ
Подмышечная область (redio axillaris) (рис. 17.1) ограничена спереди нижним краем большой грудной мышцы, сзади - нижними краями широчайшей мышцы спины и большой круглой мышцей; изнутри и снаружи - линиями, соединяющими края этих мышц на груди и плече.
Кожа области тонкая, подвижная, покрыта у взрослых жесткими щетинистыми волосами, содержит множество сальных и потовых желез; иннервируется межреберно-плечевым нервом (n. intercostobrachialis). Подкожная клетчатка выражена умеренно, содержит 5-6 поверхностных лимфатических узелков. Поверхностная фасция выражена слабо, собственная более плотная по краям и тонкая, рыхлая в центре, где ее прободают многочисленные лимфатические и кровеносные сосуды. После удаления собственной фасции обнажаются мышцы, ограничивающие подмышечную ямку, имеющую форму усеченной четырехгранной пирамиды, основанием обращенную вниз и кнаружи, вершиной - вверх и внутрь. Основание пирамиды соответствует наружным границам области. Передней стенкой подмышечной
впадины является большая и малая грудные мышцы, задней - подлопаточная, малая круглая и широчайшая мышцы спины, внутренней - грудная стенка с передней зубчатой мышцей, наружной - плечевая кость с короткой головкой двуглавой и клювовидно-плечевой мышцами плеча.
Рис. 17.1. Топография кровеносных сосудов и нервов подмышечной впадины:
I - передняя зубчатая мышца; 2 - широчайшая мышца спины; 3 - большая грудная мышца; 4 - малая грудная мышца; 5 - подмышечная артерия; 6 - латеральная грудная артерия; 7 - подлопаточная артерия; 8 - артерия, огибающая лопатку; 9 - грудоспинная артерия; 10 - подмышечная вена;
II - наружная подкожная вена руки; 12 - задний пучок плечевого сплетения; 13 - внутренний пучок плечевого сплетения; 14 - наружный пучок плечевого сплетения; 15 - локтевой нерв; 16 - мышечно-кожный нерв; 17 - срединный нерв; 18 - внутренний кожный нерв предплечья; 19 - внутренний кожный нерв плеча; 20 - грудоспинной нерв; 21 - длинный грудной нерв; 22 - межреберно-плечевой нерв
Подмышечная ямка заполнена глубокой рыхлой жировой клетчаткой, в которой располагаются подмышечные лимфатические узлы и основной сосудисто-нервный пучок, включающий подмышечные сосуды (a. et. v. axillaris) и плечевое сплетение. Проекция артерии соответствует передней границе роста волос (по Н.И. Пирогову). Для удобства изучения в подмышечной впадине выделяют три отдела: trigonum clalipectorale - от ключицы до верхнего края малой грудной мышцы, trigonum pectorale - соответствует ширине малой грудной мышцы, trigonum subpectorale - располагается между нижними краями малой и большой грудных мышц.
В ключично-грудном треугольнике вена лежит наиболее поверхностно книзу и кнутри, плечевое сплетение - глубже кнаружи и кзади, артерия располагается между ними. В этом отделе от подмышечной артерии отходят верхняя грудная (a. thoracica superior) и грудоакромиальная (a. thoracoacromialis) артерии.
В грудном треугольнике артерия и вена располагаются так же и окружены с трех сторон вторичными пучками (fasciculi lateralis, medialis et posterior) плечевого сплетения. От подмышечной артерии отходит наружная грудная артерия (a. thoracica lateralis).
В субпекторальном треугольнике артерия располагается так же и окружена со всех сторон длинными нервами плечевого сплетения: мышечно-кожным и наружным корешком срединного нерва снаружи, внутренним корешком срединного нерва спереди, локтевым, внутренним кожным нервами плеча и предплечья изнутри; лучевым и подмышечным нервами сзади. Подмышечная вена занимает самое внутреннее положение. В этом отделе подмышечная артерия отдает свою самую крупную ветвь - подлопаточную (а. subscapularis) и переднюю и заднюю артерии, окружающие плечо (а. circumflexa humeri anterior et. рosterior), участвующие в формировании артериальной сети плечевого сустава. Кроме нервов, входящих в состав основного сосудисто-нервного пучка, вдоль стенок подмышечной впадины проходят нервы надключичной (шейной) части плечевого сплетения (короткие ветви): n. thoracicus longus, n. subclavius, n. thoracodorsalis, n. subscapularis, nn. pectorales, n. suprascapularis, n. dorsalis scapulae и нижняя ножка n. phrenicus.
В подмышечной впадине располагаются 15-20 лимфатических узлов, которые делятся на 5 групп: nodi lymphatici centralis; nodi lymphatici pectoralis; nodi lymphatici subsscapularis; nodi lymphatici lateralis; nodi lymphatici apicalis (рис. 17.2). Жировая клетчатка подмышеч- ной впадины переходит назад в переднюю щель предлопаточного
клетчаточного пространства, а через трехстороннее и четырехстороннее отверстия - в подостное ложе лопатки и поддельтовидное клетчаточное пространство, вперед - в поверхностное и глубокое субпекторальные клетчаточные пространства, вверх - в клетчатку наружного треугольника шеи и вниз - в костно-фасциальные футляры плеча.

Рис. 17.2. Группы лимфатических узлов подмышечной впадины:
1 - верхушечные узлы; 2 - латеральные узлы; 3 - центральные узлы,
4 - медиальные узлы; 5 - нижние узлы
17.3. ПЛЕЧЕВОЙ СУСТАВ
В образовании плечевого сустава (articulatio humeri) (рис. 17.3) принимают участие головка плечевой кости и суставная впадина лопатки, увеличенная за счет хрящевой суставной губы (labrum glenoi- dale). Суставная капсула прикрепляется на лопатке вокруг хрящевого кольца и к анатомической шейке плеча. Капсулу сустава укрепляют
верхняя, средняя и нижняя суставно-плечевые связки (lig. glenohumerales superior, internum et. Inferior) и клювовидно-плечевая связка (lig. Сoracohumerale), представляющие утолщение фиброзного слоя суставной сумки. Синовиальная оболочка капсулы сустава обра- зует три заворота, за счет которых увеличивается полость сустава:

Рис. 17.3. Плечевой сустав (из: Кишш-Сентаготаи, 1959): 1 - поперечная связка лопатки; 2 - ключица; 3 - коническая связка; 4 - трапецевидная связка; 5 - клювовидно-ключичная связка; 6 - клювовидный отросток; 7 - акромиально-ключичная связка; 8 - клювовидно-акромиальная связка; 9 - акромиальный отросток; 10 - сухожилие подлопаточной мышцы; 11 - реберная поверхность лопатки; 12 - подмышечный край; 13 - суставная капсула; 14 - сухожилие длинной головки двуглавой мышцы; 15 - плечевая кость
recessus subscapularis, recessus intertubercularis и recessus subcoracoideus. Синовиальные завороты являются слабыми местами капсулы сустава, и при гнойных омартритах возможны их расплавление и распространение гнойных затеков в предлопаточное костно-фиброзное ложе, подмышечную область и поддельтовидное пространство.
Кровоснабжение сустава происходит за счет передней и задней артерий, окружающих плечевую кость, и грудоакромиальной артерии. Иннервируется сустав подлопаточным и подмышечным нервами.
17.4. ОБЛАСТИ ПЛЕЧА
Верхней границей передней и задней областей плеча (regiones brachii anterior et posterior) является условная линия, соединяющая на плече нижние края большой грудной и широчайшей мышц, нижней - линия, проходящая на 2 поперечных пальца выше надмыщелков плечевой кости. На передней поверхности плеча хорошо видны контуры двуглавой мышцы, по бокам от которой определяются две борозды: внутренняя и наружная (sulci bicipitales medialis et lateralis), делящие плечо на переднюю и заднюю поверхности.
Кожа плеча более тонкая на внутренней стороне плеча, иннервируется наружным, внутренним и задним кожными нервами плеча. Подкожная клетчатка развита умеренно, и помимо названных нервов, содержит v. cephalica(снаружи) и v. basilica (изнутри). Поверхностная фасция в нижнем отделе плеча образует футляры для подкожных вен и кожных нервов.
Собственная фасция хорошо выражена, покрывает плечо со всех сторон отдает две межмышечные перегородки к кости и делит плечо на два костно-фасциальных ложа: переднее и заднее. Внутренняя межмышечная перегородка, расщепляясь, образует фасциальное влагалище основного сосудисто-нервного пучка. В переднем ложе располагаются в два слоя сгибатели плеча и предплечья, в заднем - разгибатели. Наиболее поверхностно в переднем ложе лежит двуглавая мышца, кзади и кнутри от нее проходит клювоплечевая мышца, а кзади и кнаружи - плечевая мышца. Между первым и вторым слоем мышц располагается мышечно-кожный нерв (n. musculocutaneus), который в нижнем отделе плеча прободает собственную фасцию и выходит в подкожную клетчатку под названием n. cutaneus antebrachii lateralis. Основным содержимым заднего ложа является трехглавая мышца, а в нижней трети - и плечелучевая (рис. 17.4).

Рис. 17.4. Поперечные срезы плеча в средней трети.
а - фасциальные ложа и клетчаточные щели: 1 - собственная фасция плеча; 2 - двуглавая мышца плеча; 3 - плечевая мышца; 4 - клювоплечевая мышца;
5 - ложе медиального сосудисто-нервного пучка; 6 - медиальная межмышечная перегородка; 7 - плечемышечный канал; 8 - трехглавая мышца;
9 - заднее костно-фиброзное ложе; 10 - латеральная межмышечная перегородка; 11 - переднее костно-фиброзное ложе.
6 - кровеносные сосуды и нервы плеча: 1 - медиальная подкожная вена руки; 2 - медиальный кожный нерв предплечья; 3 - медиальный кожный нерв плеча; 4 - локтевой нерв; 5 - лучевой нерв; 6 - глубокие артерия и вена плеча; 7 - плечевая артерия; 8 - срединный нерв; 9 - кожномышечный нерв;
10 - латеральная подкожная вена руки
Во внутренней борозде проходит основной сосудисто-нервный пучок плеча, в состав которого входят a. brachialis с двумя сопровождающими ее венами и длинные ветви плечевого сплетения. От плечевой артерии отходит a. profunda brachii, которая вместе с лучевым нервом направляется в наружную борозду и уходит на заднюю поверхность в canalis humeromuscularis; a. collateralis ulnaris superior вместе с локтевым нервом прободает внутреннюю межмышечную перегородку и уходит на заднюю поверхность; a. collateralis ulnaris inferior. N. medianus в верхней трети плеча располагается кнаружи от артерии, в средней перекрещивает ее и в нижней лежит кнутри от артерии.
17.5. ПЕРЕДНЯЯ ОБЛАСТЬ ЛОКТЯ
Передняя область локтя (regio. cubiti anterior) ограничена двумя условными линиями, проведенными на 2 поперечных пальца выше и ниже надмыщелков плеча, а двумя вертикальными линиями, прохо- дящими через надмыщелки, она отделяется от задней области локтя (рис. 17.5).

Рис. 17.5. Топография глубоких слоев передней локтевой области: 1 - двуглавая мышца плеча; 2 - плечевая мышца; 3 - плече-лучевая мышца; 4 - супинатор; 5 - круглый пронатор; 6 - медиальная межмышечная перегородка; 7 - плечевая артерия; 8 - верхняя коллатеральная локтевая артерия; 9 - нижняя коллатеральная локтевая артерия; 10 - лучевая артерия; 11 - локтевая артерия; 12 - возвратная локтевая артерия; 13 - возвратная лучевая артерия; 14 - общая межкостная артерия; 15 - лучевой нерв; 16 - поверхностная ветвь лучевого нерва; 17 - глубокая ветвь лучевого нерва; 18 - срединный нерв; 19 - локтевой нерв
Кожа тонкая, подвижная, с хорошо развитыми сальными и потовыми железами. В подкожной клетчатке проходят поверхностные вены и нервы: снаружи - v. cephalica и n. cutaneus antebrachii lateralis, изнутри - v. basilia и n. cutaneus antebrachii medialis. Обе вены связаны между собой, образуя анастомозы в форме буквы М или N. Собственная фасция локтевой области с нижнемедиальной стороны утолщается за счет сухожильного растяжения двуглавой мышцы (aponeurosis bicipitalis). Под собственной фасцией распо- лагаются мышцы, формирующие локтевую ямку, ограниченную снаружи плечелучевой мышцей и супинатором, изнутри - круглым пронатором и сгибателями запястья, сверху - брюшком двуглавой мышцы плеча, сухожилие которого внедряется между двумя первыми группами и делит локтевую ямку на две передние локтевые борозды: медиальную и латеральную. В латеральной борозде проходит лучевой нерв вместе с коллатеральной лучевой артерией и делится на поверхностную и глубокую ветви. В медиальной борозде располагается основной сосудисто-нервный пучок, состоящий из плечевой артерии с сопровождающими двумя венами и средин- ного нерва. Позади aponeurosis bicipitalis плечевая артерия делится на локтевую и лучевую, от которых отходят возвратные лучевая и локтевая артерии.
Локтевой сустав (articulatio cubiti), является сложным суставом, состоящим из плечелоктевого - между блоком плечевой кости и блоковидной вырезкой локтевой кости; плечелучевого - между головкой мыщелка плечевой кости и ямкой головки лучевой кости; проксимального лучелоктевого - между суставной полуокружностью лучевой кости и лучевой вырезкой локтевой кости, окруженных общей суставной капсулой. Надмыщелки плечевой кости остаются вне полости сустава. Суставную капсулу укрепляют кольцевая связка лучевой кости (lig. annulare radii), локтевая коллатеральная связка (lig. collaterale ulnare) и лучевая коллатеральная связка (lig. collaterale radii). Кровоснабжение сустава осуществляется за счет локтевой суставной сети. Иннервируют сустав ветви лучевого, срединного и локтевого нервов.
17.7. ОБЛАСТИ ПРЕДПЛЕЧЬЯ
Передняя и задняя области предплечья (regiones antebrachii anterior et posterior) ограничены двумя горизонтальными линиями, проходящими сверху на 2 поперечных пальца ниже надмыщелков плеча и снизу - на 1 см выше шиловидных отростков локтевой и лучевой костей. Двумя вертикальными линиями, соединяющими надмыщелки плеча с шиловидными отростками, предплечье делится на переднюю и заднюю области (рис. 17.6).
Предплечье покрыто тонкой и подвижной кожей, иннервируемой наружным, внутренним и задним кожными нервами предплечья. Подкожная клетчатка слабо развита, и в ней, помимо названных

Рис. 17.6. Поперечные срезы предплечья в средней трети: а - фасциальные ложа и мышцы предплечья: 1 - лучевой сгибатель запястья; 2 - длинная ладонная мышца; 3 - локтевой сгибатель запястья; 4 - глубокий сгибатель запястья; 5 - разгибатель мизинца; 6 - локтевой разгибатель запястья; 7 - разгибатель V пальца; 8 - длинный разгибатель I пальца; 9 - короткий разгибатель I пальца; 10 - разгибатель пальцев; 11 - длинная мышца, отводящая I палец; 12 - короткий лучевой разгибатель запястья; 13 - длинный сгибатель I пальца; 14 - сухожилие длинного лучевого разгибателя запястья; 15 - поверхностный сгибатель пальцев; 16 - плечелучевая мышца; 17 - круглый пронатор.
6 - сосуды и нервы предплечья: 1 - средняя вена предплечья; 2, 3 - медиальный кожный нерв и медиальная подкожная вена предплечья; 4 - локтевые артерия и вены; 5 - локтевой нерв; 6 - передние межкостные артерия и вены;
7 - задние межкостные артерия и вены; 8 - задний кожный нерв предплечья; 9 - задний межкостный нерв; 10 - передний межкостный нерв; 11 - лучевой нерв; 12 - поверхностная ветвь лучевого нерва; 13 - лучевые артерия и вены; 14, 15 - латеральный кожный нерв и латеральная подкожная вена предплечья
кожных нервов, проходят v. cephalica (снаружи) и v. basilica (изнутри), а иногда и третья вена - v. antebrachii intermedia. Поверхностная фасция слабо развита. Собственная фасция более толстая и прочная в проксимальном отделе, а книзу она постепенно истончается. Она покрывает предплечье со всех сторон и посылает к костям предплечья три межмышечные перегородки: одну к локтевой кости (медиальную) и две к лучевой (переднюю и заднюю) и, таким образом, вместе с межкостной перегородкой образует три костно-фасциальных ложа: переднее, заднее и наружное.
В переднем костно-фасциальном ложе располагаются в четыре слоя сгибатели запястья и пальцев, а также пронаторы и основные сосудисто-нервные пучки предплечья. В первом слое снаружи внутрь располагаются следующие мышцы: m. pronator teres, m. flexor carpi radialis, m. palmaris longus и m. flexor carpi ulnaris. Во втором залегает m. flexor digitorum superficialis. В третьем слое, расположенном под глубоким листком собственной фасции, находятся m. flexor policis longus и m. flexor digitorum profundus. В четвертом лежит m. pronator quadratus. Между третьим и четвертым слоями в нижней трети предплечья располагается межмышечное клетчаточное пространство Парона- Пирогова, вмещающее при развитии флегмоны до 0,25 гноя.
В наружном костно-фасциальном ложе находятся лучевые разгибатели запястья и супинатор, располагающиеся в 4 слоя: m. brachio- radialis, m. extensor carpi radialis longus, m. extensor carpi radialis brevis и m. supinator. В заднем костно-фасциальном ложе лежат разгибатели запястья и пальцев, расположенные в два слоя: m. extensor digitorum, m. extensor digiti minimi и m. extensor carpi ulnaris - первый слой; m. abductor policis longus, m. extensor policis brevis, m. extensor policis longus и m. extensor indicis - второй слой.
На предплечье выделяют 5 сосудисто-нервных пучков, из них 4 расположены на передней поверхности: лучевая артерия с венами и поверхностная ветвь лучевого нерва; локтевая артерия с венами и локтевой нерв; срединный нерв с артерией срединного нерва; передний межкостный сосудисто-нервный пучок и один на задней; задний межкостный сосудисто-нервный пучок с глубокой ветвью лучевого нерва.
Лучевая артерия с двумя венами и поверхностной ветвью лучевого нерва располагается в лучевой борозде между m. brachioradialis (снаружи) и m. flexor carpi radialis (изнутри). Поверхностная ветвь лучевого нерва располагается на всем протяжении кнаружи от артерии,
а в нижней трети уходит под сухожилие плечелучевой мышцы на тыл предплечья, кисти и пальцев.
Локтевой сосудисто-нервный пучок, включающий локтевую артерию, две вены и расположенный кнутри от них локтевой нерв, про- ходит между m. flexor digitorum superficialis и m. flexor carpi ulnaris в локтевой борозде.
Срединный нерв вместе с сопровождающей его артерией (а. comitans n. medianus) из передней межкостной артерии располагается в срединной борозде между поверхностным и глубоким сгибателями пальцев, а в нижней трети предплечья выходит на поверхность под собственную фасцию.
Передний межкостный пучок образован передним межкостным нервом (ветвь n. medianus) и передней межкостной артерией (из сис- темы локтевой артерии) с сопровождающими венами, располагается на передней поверхности межкостной мембраны. В нижней трети предплечья у верхнего края квадратного пронатора, отдав ветви к лучезапястному суставу, артерия переходит на заднюю поверхность предплечья, где принимает участие в образовании тыльной сети запястья.
Задний межкостный сосудисто-нервный пучок, образованный глубокой ветвью лучевого нерва и a. interossea posterior (из системы a. ulnaris), с сопровождаемыми венами располагается между поверхнос- тным и глубоким слоями мышц тыльной поверхности предплечья.
17.8. КИСТЬ
Кисть (manus) проксимально ограничена линией, проходящей над гороховидной костью. Различают области ладони (reg. palmae manus) и тыла (reg. dorsi manus) кисти. На ладони хорошо просматриваются два возвышения, образованные мышцами I и V пальцев, - thenar и hypothenar. Средний отдел ладони имеет вид впадины, отграниченной от тенора кожной складкой, проксимальная треть которой называется запретной зоной Канавеля. В этом участке срединный нерв дает двигательную ветвь к мышцам большого пальца, поэтому здесь опасно делать разрезы.
Кожа ладонной поверхности кисти толстая и малоподвижная, так как плотно связана фиброзными перемычками с расположенным глубже ладонным апоневрозом. Кожа лишена волос и сальных желез, но богата потовыми железами, иннервируется кожными ветвями
локтевого и срединного нервов. Подкожная клетчатка хорошо развита, пронизана фиброзными перемычками и имеет ячеистое строение. Собственная фасция хорошо выражена, особенно в средних отделах, где в нее вплетаются сухожильные волокна длинной и короткой ладонных мышц. Эта утолщенная часть фасции в виде треугольника, основанием обращенного к пальцам, носит название ладонного апоневроза. В дистальных отделах ладонного апоневроза имеется три комиссуральных отверстия, через которые сосуды и нервы выходят к пальцам. Через эти отверстия подкожная клетчатка проксимальных отделов пальцев и ладони сообщается со срединным подапоневротическим клетчаточным пространством ладони.
Собственная фасция ладони делится на поверхностный и глубокий листки. Глубокий листок фасции покрывает ладонные и тыльные межкостные мышцы. Поверхностный листок окружает кисть со всех сторон и переходит на пальцы, прикрепляясь к боковым поверхностям фаланг пальцев. От него отходят две межмышечные перегородки: медиальная - к V пястной кости и латеральная - к III пястной кости. Таким образом, на кисти образуется 5 костно-фиброзных пространств: тыльное, глубокое, ложе тенора, ложе гипотенора и срединное ложе ладони. Содержимым медиального и латерального пространств являются мышцы V и I пальцев, содержимым срединного ложа - окруженные синовиальной оболочкой сухожилия поверхностного и глубокого сгибателей пальцев, а также основные сосуды и нервы ладони.
Непосредственно под ладонным апоневрозом располагается поверхностная ладонная артериальная дуга, которая образуется главным образом за счет локтевой артерии и поверхностной ветви лучевой артерии (рис. 17.7). От поверхностной ладонной дуги отходят три общие пальцевые ладонные артерии, которые на уровне головок пястных костей принимают в себя ладонные пястные артерии из глубокой ладонной дуги и через комиссуральные отверстия выходят к пальцам, где они делятся на собственные ладонные пальцевые артерии к двум соседним пальцам. Общие ладонные пальцевые артерии к I и V пальцам отходят непосредственно от лучевой и локтевой артерий.
Под поверхностной ладонной дугой располагаются ветви срединного и локтевого нервов, которые по аналогии с артериями делятся на общие и собственные пальцевые нервы. Срединный нерв снабжает I, II, III и лучевую сторону IV пальцев, локтевой - V палец и локтевую сторону IV.

Рис. 17.7. Артерии ладонной поверхности кисти (из: Синельников Р.Д. 1952): 1 - локтевая артерия;2 - локтевойнерв; 3 - локтевойсгибатель запястья; 4-горо- ховидная кость; 5 - глубокая ладонная ветвь локтевой артерии; 6 - retinaculum flexorum; 7 - поверхностная ладонная дуга; 8 - глубокая ладонная дуга; 9 - общие ладонные пальцевые артерии; 10 - сухожилие поверхностного сгибателя пальцев; 11 - сухожилие лучевого сгибателя запястья; 12 - срединный нерв; 13 - лучевая артерия; 14 - ладонная ветвь срединного нерва; 15 - поверхностная ладонная ветвь лучевой артерии; 16 - короткая мышца, отводящая I палец; 17 - сгибатель I пальца; 18 - мышца, приводящая I палец; 19 - ветви артерии I пальца; 20 - собственные ладонные пальцевые артерии; 21 - фиброзное влагалище сухожилий; 22 - прободающие ветви; 23 - ладонные пястные артерии; 24 - m. pronator quadrates; 25 - сухожилие плечелучевой мышцы; 26 - запястные ладонные ветви локтевой и лучевой артерий; 27 - артерия I пальца; 28 - передняя межкостная артерия; 29 - лучевая артерия II пальца
Под глубоким листком собственной фасции на межкостных мышцах располагается глубокая ладонная дуга, формирующаяся за счет соединения глубокой ветви лучевой артерии (переходит с тыла кисти через I межпястный промежуток) и глубокой ветви локтевой артерии. От глубокой дуги отходят три группы ветвей: ладонные пястные артерии, анастомозирующие с общими пальцевыми артериями, прободающие ветви, анастомозирующие с тыльными пястными артериями и возвратные артерии, участвующие в формировании артериальной сети лучезапястного сустава.
Тыльная поверхность кисти покрыта тонкой, очень подвижной кожей с умеренно выраженными сальными и потовыми железами. Под- кожная клетчатка слабо развита, очень рыхлая, с хорошо выраженной сетью лимфатических сосудов, поэтому при воспалительных процессах отек с ладонной стороны распространяется на тыл. В клетчатке находятся разветвления поверхностной ветви лучевого нерва и тыльной ветви локтевого нерва, а также венозная сеть, дающая начало v. cephalica и v. basilica. Под поверхностным листком собственной фасции располагаются сухожилия разгибателей запястья и пальцев. На тыльной поверхности, непосредственно под сухожилиями разгибателей, на связочном аппарате костей запястья располагается тыльная артериальная сеть (rete carpi dorsalis), образованная тыльными ветвями лучевой и локтевой артерий. От нее отходят три тыльные пястные артерии, которые на уровне головок пястных костей делятся на две тыльные пальцевые артерии, идущие по боковым поверхностям смежных пальцев.
Под глубоким листком собственной фасции находятся в замкнутых межпястных промежутках 4 пары тыльных и ладонных межкостных мышц.
Пальцы. Кожа и подкожная клетчатка пальцев имеет аналогичное кисти строение. Продольные пучки ладонного апоневроза (собственной фасции) переходят на пальцы и прикрепляются по краям ладонной поверхности фаланг, формируя костно-фиброзные каналы, в которых располагаются сухожилия сгибателей пальцев. Фиброзные каналы на уровне межфаланговых суставов укреплены поперечными и крес- тообразными связками. Для удобства скольжения сухожилий внутри этих фиброзных каналов как сами каналы, так и сухожилия покрыты синовиальной оболочкой, состоящей из париетального (peritenon seu peritendinum), висцерального (epitenon seu epitendinum) и брыжеечного (mesotenon) листков (рис. 17.9). Между париетальным и висцеральным листками синовиального влагалища находится щелевидное
пространство, заполненное синовиальной жидкостью и называемое полостью синовиального влагалища. Протяженность синовиальных влагалищ сгибателей пальцев неодинакова (рис. 17.8). Синовиальное влагалище I пальца в проксимальных отделах сообщается с синовиальной сумкой лучевого сгибателя запястья и называется лучевым синовиальным влагалищем. Синовиальное влагалище V пальца в проксимальном отделе, охватывая все 4 пары сухожилий поверхностного и глубокого сгибателей пальцев, сообщается с синовиальной сумкой локтевого сгибателя запястья и называется локтевым

Рис. 17.8. Синовиальные влагалища ладони:
1 - влагалище сухожилия длинного сгибателя большого пальца; 2 - влагалище сухожилий V пальца; 3 - влагалище сухожилий II пальца; 4 - влагалище сухожилий III пальца; 5 - влагалище сухожилий IV пальца

Рис. 17.9. Топографо-анатомическое строение пальца на уровне средней фаланги. Поперечный разрез:
1 - кожа; 2 - подкожная жировая клетчатка; 3 - сухожилие поверхностного и глубокого сгибателей пальца; 4 - собственная фасция (фиброзное влагалище); 5 - перитенон; 6 - эпитенон; 7 - мезотенон; 8 - полость синовиального влагалища; 9 - собственный ладонный пальцевой нерв; 10 - собственная пальцевая ладонная артерия; 11 - фаланга пальца; 12 - тыльный пальцевой нерв; 13 - тыльная пальцевая артерия; 14 - сухожилие разгибателя пальца
синовиальным влагалищем. Синовиальные влагалища II, III и IV пальцев начинаются на уровне головок пястных костей. Заканчиваются синовиальные влагалища у всех 5 пальцев у оснований ногтевых фаланг.
Сухожилия поверхностного сгибателя пальцев расщепляются на две ножки и прикрепляются к боковым поверхностям основания средней фаланги. Сухожилия глубокого сгибателя пальцев проходят между ножками поверхностного сгибателя и прикрепляются к основанию ногтевой фаланги.
На тыле фаланг пальцев сухожилия разгибателей пальцев соединяются друг с другом перемычками (connexus intertendineus), уплощаются и расщепляются на три части. Средние прикрепляются к основаниям средних фаланг, а боковые - к основаниям ногтевых.
17.9. ГРАНИЦЫ И ОБЛАСТИ НИЖНЕЙ КОНЕЧНОСТИ
Нижняя конечность отделяется от туловища спереди и сверху паховой складкой (plica inguinalis), сзади и сверху - гребнем подвздошной кости (crista iliaca) и условной линией, соединяющей задневерхнюю ость подвздошной кости с остистым отростком IV поясничного позвонка.
На нижней конечности выделяют: ягодичную область, области бедра, колена, голени, голеностопного сустава и стопы.
17.10. ЯГОДИЧНАЯ ОБЛАСТЬ
Ягодичная область (regio glutea) ограничена сверху гребнем подвздошной кости, снизу - ягодичной складкой, изнутри - межъягодичной складкой (срединной линией), снаружи - линией, соединяющей передневерхнюю ость подвздошной кости с большим вертелом бедренной кости (рис. 17.10).
Кожа ягодичной области толстая, малоподвижная, так как фиброзными перемычками сращена с глубжележащей собственной фасцией, содержит пушковые волосы, сальные и потовые железы. Иннервируется верхними, средними и нижними кожными нервами ягодиц (nn. clunii superiores, medii et inferiors). Подкожная клетчатка хорошо развита и имеет дольчатое строение. Поверхностная фасция слабо выражена, а в наружных отделах области она расщепляется на два листка и делит клетчатку на два слоя - поверхностный и глубокий, который, переходя в клетчатку поясничной области, формирует пояснично-ягодичную жировую подушку (massa adiposa lumboglutealis).
Собственная фасция у верхнего края большой ягодичной мышцы расщепляется на два листка. Поверхностный листок образует фас- циальное влагалище последней. Глубокий же листок покрывает мышцы второго слоя: среднюю ягодичную, грушевидную, внутреннюю запирательную с близнечными и квадратную мышцу бедра.

Рис. 17.10. Топография мышц, сосудов и нервов ягодичной области: 1 - большая ягодичная мышца; 2 - средняя ягодичная мышца; 3 - малая ягодичная мышца; 4 - грушевидная мышца; 5, 7 - верхняя и нижняя близнецовые мышцы; 6 - внутреняя запирательная мышца; 8 - квадратная мышца бедра; 9, 10 - над- и подгрушевидные отверстия; 11 - крестцово-бугровая связка; 12 - малое седалищное отверстие; 13, 14 - верхние ягодичные нерв и артерия; 15, 16 - нижние ягодичные нерв и артерия; 17 - внутренняя половая артерия; 18 - половой нерв; 19 - задний кожный нерв бедра; 20 - седалищный нерв
Между мышцами первого и второго слоя находится значительный слой рыхлой жировой клетчатки, в котором располагаются основные сосуды и нервы, выходящие из полости таза через над- и подгру- шевидное отверстия (рис. 17.10).
Через надгрушевидное отверстие проходят верхние ягодичные артерия, вена и нерв, ветви их располагаются глубже - между средней (второй слой) и малой (третий слой) ягодичными мышцами. Через подгрушевидное отверстие проходят изнутри кнаружи внутренние половые артерия и вены (a. et v. pudendae internae), половой нерв (n. pudeudus), нижние ягодичные артерия и вены (a.et v. gluteae inferiors), седалищный нерв (n. ischiadicus), задний кожный нерв бедра (n. cutaneus femoris posterior), и самое наружное положение занимает нижний ягодичный нерв (n. gluteus inferior). Глубокий (третий) слой мышц формируют малая ягодичная (вверху) и наружная запирательная (внизу).
В ягодичной области имеется два глубоких клетчаточных пространства: между большой ягодичной мышцей и вторым слоем мышц и между средней и малой ягодичными мышцами. Первое (подъягодичное) клетчаточное пространство по ходу седалищного нерва сообщается с глубокой клетчаткой задней поверхности бедра, через подгрушевидное отверстие - с пристеночной клетчаткой малого таза, через малое седалищное отверстие по ходу половых сосудов - с клетчаткой седалищно-прямокишечной ямки и по ходу ветвей нижней ягодичной артерии - с ложем приводящих мышц бедра. Второе клетчаточное пространство замкнутое, так как средняя и малая ягодичные мышцы заключены в одно фасциальное влагалище.
17.11. ТАЗОБЕДРЕННЫЙ СУСТАВ
Тазобедренный сустав (articulatio coxae) образован вертлужной впадиной тазовой кости (acetabulum) и головкой бедренной кости (caput ossis femoris). В связи с неполным соответствием суставных поверхностей головки бедра и вертлужной впадины последняя дополняется хрящевой губой (рис. 17.11).
Капсула сустава прикрепляется по краю вертлужной впадины кнаружи от хрящевой губы. На бедре суставная капсула спереди охватывает всю шейку до межвертельной линии, а сзади не доходит на 1/3 шейки бедра до межвертельной бугристости.

Рис. 17.11. Тазобедренный сустав (вскрытый) (из: Синельников Р.Д., 1952) 1 - полулунная поверхность; 2 - ямка вертлужной впадины; 3 - прямая мышца бедра; 4 - хрящевая губа; 5 - связка головки бедра; 6 - головка бедренной кости; 7 - суставная капсула (отвернута); 8 - поперечная связка вертлужной впадины; 9 - запирательная мембрана; 10 - суставная губа
Вокруг шейки бедра в капсуле проходят циркулярные сухожильные волокна, образуя круговую зону (zona orbicularis). От головки бедра к ямке вертлужной впадины тянется связка головки бедренной кости (lig. capitis femoris), в которой проходит ветвь запирательной артерии, кровоснабжающая часть головки бедра.
Суставная капсула укрепляется тремя связками: подвздошно-бедренной (lig. Bertinii), седалищно-бедренной и лобково-бедренной. Между этими связками суставная капсула тонкая, и в этих слабых местах могут происходить вывихи тазобедренного сустава.
Кровоснабжение сустава осуществляется ветвями глубокой артерии бедра, запирательной артерии и ягодичных артерий. Иннервируется сустав ветвями бедренного, седалищного и запирательного нервов.
17.12. ОБЛАСТИ БЕДРА
Передняя и задняя области бедра (regiones femori anterior et posterior), ограничены сверху и спереди паховой складкой, сверху и сзади - ягодичной складкой, снизу - условной горизонтальной линией, проведенной на 2 поперечных пальца выше основания надколенника. Их разделяют две вертикальные линии, соединяющие надмыщелки бедра с передневерхней остью подвздошной кости снаружи и симфизом изнутри.
Кожа бедра тонкая, подвижная, с хорошо развитыми потовыми (в верхних отделах) и сальными железами. Иннервируется кожа бедренной ветвью бедренно-полового, передними кожными ветвями бедренного нерва, латеральным кожным нервом бедра и кожной ветвью запирательного нерва (из поясничного сплетения) спереди и задним кожным нервом бедра (из крестцового сплетения) сзади.
Подкожная клетчатка на бедре хорошо выражена и поверхностной фасцией, состоящей из двух листков, делится на несколько слоев. В подкожной клетчатке, помимо названных кожных нервов, располагаются две группы поверхностных лимфатических узлов (паховые и подпаховые) и поверхностные ветви бедренной артерии с сопровождаемыми венами: поверхностная надчревная артерия (a. epigastrica superficialis), поверхностная артерия, огибающая подвздошную кость (a. circumflexa ilium superficilis), и наружные половые артерии ^а. pudendae externae). Кроме того, на переднемедиальной поверхности бедра вертикально проходит v. saphena magna (рис. 17.12).

Рис. 17.12. Поверхностные образования передней области бедра в верхней трети: 1 - широкая фасция бедра; 2 - серповидный край; 3 - решетчатая фасция; 4 - поверхностные (подпаховые) лимфатические узлы; 5 - передние кожные ветви бедренного нерва; 6 - кожные ветви наружного кожного нерва бедра; 7 - поверхностные надчревные артерия и вена; 8 - поверхностные артерия и вена огибающие подвздошную кость; 9 - наружные половые артерия и вена; 10 - большая подкожная вена
Собственная фасция бедра (широкая фасция; f. lata) представляет собой довольно толстую фиброзную пластинку, особенно с наружной стороны, где в нее вплетаются сухожильные волокна мышцы напрягателя широкой фасции. Этот утолщенный участок собственной фасции называется подвздошно-большеберцовым трактом и в хирургии используется для пластических операций. Окружая бедро со всех сторон, фасция посылает к бедренной кости три межмышечных перегородки: медиальную, образующую, кроме того, фасциальное влагалище бедренного сосудисто-нервного пучка, латеральную и заднюю.
Таким образом, бедро делится на три костно-фасциальных ложа: переднее, внутреннее и заднее. Кроме того, в верхних отделах бедра (кнутри от портняжной мышцы) собственная фасция расщепляется на поверхностный и глубокий листки. Поверхностный листок располагается впереди бедренных сосудов и вплетается в паховую связку. Внутренняя часть этого листка имеет массу отверстий, через которые поверхностные сосуды и нервы выходят в подкожную клетчатку, а v. saphena magna впадает в бедренную вену и носит название решетчатой фасции (f. CTibrosa). Если удалить решетчатую фасцию, то обнаруживается небольшое углубление овальной формы (fossa ovale), где располагается устье v. saphena magna, называемое hiatus saphenus. Этот участок собственной фасции является слабым местом, где бедренные грыжи выходят в подкожную клетчатку, и называется наружным, или поверхностным, отверстием бедренного канала. Граница между плотной наружной и решетчатой внутренней частью фасции имеет утолщенную серповидную форму (margo falciformis), заканчивающуюся верхним, вплетающимся в паховую связку, и нижним, сливаю- щимся кнутри от бедренной вены с глубоким листком, рожками.
Глубокий листок собственной фасции (f. рectinea) кнаружи от m. iliopsoas достигает eminentia iliopectinea и называется подвздошно-гребешковой дугой, arcus iliopectineus, переходящей в над- костницу лобковой кости (lig. pectineale, seu Cooperi), опускается вниз позади бедренных сосудов, покрывая гребешковую мышцу, и кнутри от бедренной вены сливается с поверхностным листком. Таким образом, пространство, расположенное позади паховой связки, подвздошно-гребешковой дугой делится на два отдела: мышечную и сосудистую лакуны (рис. 17.13, 17.14). Мышечная лакуна содержит m. iliopsoas, n. femoralis и n. cutaneus femoris laterlis, сосудистая (меньшая по объему) - бедренные артерию, вену и 2-3 глубоких паховых лимфоузла Розенмюллера-Пирогова.

Рис. 17.13. Мышечная и сосудистая лакуны:
1 - паховая связка; 2 - подвздошная кость; 3 - подвздошно-гребешковая связка; 4 - глубокий листок широкой фасции; 5 - лакунарная связка; 6 - наружный кожный нерв бедра; 7 - m. iliopsoas; 8 - бедренный нерв; 9, 10 - бедренные артерия и вена; 11, 12 - внутреннее бедренное кольцо с расположенными в нем глубокими лимфатическими узлами
Эти лимфоузлы, расположенные во внутренних отделах сосудистой лакуны в рыхлой жировой клетчатке, при повышении внутри- брюшного давления легко выдавливаются, и образуется бедренный канал. Сам канал - это межфасциальная щель треугольной формы, кнутри от бедренной вены ограниченная спереди поверхностным листком широкой фасции, сзади - глубоким листком, снаружи - фасциальным влагалищем бедренной вены. Внутренним отверсти- ем (или бедренным кольцом) бедренного канала, расположенным в брюшной полости (fossa femoralis) и покрытым внутрибрюшной фасцией, является медиальная часть сосудистой лакуны. Бедренное
кольцо ограничено спереди паховой связкой, сзади - гребенчатой связкой, снаружи - бедренной веной и изнутри - лакунарной связкой.
Содержимым переднего костно-фасциального ложа являются мышцы - сгибатели бедра или разгибатели голени - и основной сосудисто-нервный пучок нижней конечности (a., v., n. femorales). Передняя группа мышц образована m. tensor f. Мае, m. sartorius, m. iliopsoas и m. quadriceps famoris, состоящая из m. vastus lateralis, m. rectus femoris, m. vastus medialis и m. vastus intermedius.
Бедренный сосудисто-нервный пучок в верхней трети бедра располагается между двумя листками собственной фасции в sulcus iliopectineus, где артерия занимает центральное положение, вена расположена кнутри от нее, а нерв - кнаружи и отделен от артерии глубокой пластинкой собственной фасции. На 5-6 см ниже паховой связки бедренный нерв распадается на двигательные и кожные ветви, прекращая свое существование, и лишь только одна длинная

Рис. 17.14. Поперечные срезы бедра в средней трети.
а - фасциальные ложа и клетчаточные щели: 1 - медиальная широкая мышца бедра; 2 - портняжная мышца; 3 - короткая приводящая мышца; 4 - длинная приводящая мышца 5 - тонкая мышца; 6 - большая приводящая мышца; 7 - полуперепончатая мышца; 8 - полусухожильная мышца; 9 - двуглавая мышца бедра; 10 - латеральная широкая мышца бедра; 11 - промежуточная широкая мышца бедра; 12 - прямая мышца;
б - кровеносные сосуды и нервы плеча: 1 - бедренная вена, 2 - бедренная артерия; 3 - подкожный нерв; 4 - большая подкожная вена ноги; 5 - кожная ветвь запирательного нерва; 6 - задний кожный нерв бедра; 7 - седалищный нерв; 8, 9 - глубокие артерия и вена бедра
ветвь (n. saphenus) достигает стопы. На этом же уровне от бедренной артерии, помимо поверхностных ветвей, отходит самая крупная ветвь - глубокая артерия бедра, отдающая две артерии, окружающие бедро, и в виде прободающих ветвей уходящая на заднюю поверхность. В средней трети бедра пучок располагается между m. vastus medialis и m. adductor longus в sulcus femoralis anterior и покрыт спереди портняжной мышцей. В нижней трети бедра a. et v. femoralis и n. saphemus входят в бедренно-подколенный гунтеров канал, образованный m. vastus medialis снаружи, m. adductor magnus изнутри и lamina vastoadductoria спереди. В пределах этого канала бедренная артерия отдает нисходящую ветвь колена, которая вместе с n. saphenus через переднее отверстие, расположенное в сухожильной пластинке, выходит на поверхность бедра.
Содержимым медиального костно-фасциального ложа являются приводящие мышцы бедра: m. pectineus, m. adductor brevis, m. adductor lougus, m. adductor magnus и m. gracilis. Здесь под гребенчатой мышцей (m. pectiineus) располагается второй сосудисто-нервный (запирательный) пучок бедра, проникающий на бедро из полости малого таза через запирательное отверстие.
Содержимым заднего костно-фасциального ложа являются мышцы-разгибатели бедра или сгибатели голени: полусухожильная, полуперепончатая, двуглавая мышцы бедра и седалищный нерв с сопровождающими сосудами. Седалищный нерв в верхней трети бедра располагается под собственной фасцией между двуглавой мышцей изнутри и нижним краем большой ягодичной мышцы снаружи, в средней и нижней трети нерв находится между двуглавой мышцей снаружи, полусухожильной и полуперепончатой мышцами изнутри.
17.13. ОБЛАСТИ КОЛЕНА
Колено (genu) ограничено двумя горизонтальными линиями, проведенными на 2 поперечных пальца выше и ниже надколенника, а двумя вертикальными линиями, проходящими через надмыщелки бедра, делится на переднюю и заднюю области.
Кожа умеренной толщины, малоподвижная на костных выступах и более подвижная между ними. Подкожная клетчатка рыхлая, слабо развитая спереди и лучше - сзади. По медиальной поверхности колена проходит v. saphena magna с n. saphenus, а по задней - v. saphena parva, которая в пределах области прободает собственную фасцию

Рис. 17.15. Топография подколенной ямки:
I - двуглавая мышца бедра; 2, 3 - полусухожильная и полуперепончатая мышцы бедра; 4 - подколенная мышца; 5 - икроножная мышца; 6 - седалищный нерв; 7 - большеберцовый нерв; 8 - общий малоберцовый нерв; 9 - наружный кожный нерв икры; 10 - внутренний кожный нерв икры;
II - подколенная вена; 12 - подколенная артерия; 13 - глубокие подколенные лимфатические узлы; 14 - малая подкожная вена
и впадает в подколенную вену. Собственная фасция является продолжением широкой фасции бедра, спереди и с боков она сливается с сухожилиями и связками сустава, а сзади переходит в апоневроз голени. Под собственной фасцией спереди располагается сухожилие четырехглавой мышцы бедра, охватывающее надколенник и прикрепляющееся уже как собственная связка надколенника в области бугристости большеберцовой кости. При удалении собственной фасции сзади обнажается подколенная ямка (fossa poplitea), имеющая форму ромба и ограниченная следующими мышцами: сверху и снаружи - сухожилием двуглавой мышцы бедра, сверху и изнутри - полусухожильной и полуперепончатой мышцами, снизу - двумя головками икроножной мышцы. Дном подколенной ямки являются подколенная поверхность бедренной кости, капсула коленного сустава и расположенная на них подколенная мышца (m. popliteus). Содержимым подколенной ямки являются жировая клетчатка, в которой расположены подколенные лимфати- ческие узлы, и сосудисто-нервный пучок, состоящий из подколенной артерии, вены и конечного отдела седалищного нерва (рис. 17.15). Наиболее поверхностно располагается седалищный нерв, который в верхней части подколенной ямки делится на общий малоберцовый (n. peroneus communis) и большеберцовый (n. tibialis) нервы. Общий малоберцовый нерв отклоняется кнаружи под сухожилие двуглавой мышцы по направлению к головке малоберцовой кости, где входит в верхний мышечно-малоберцовый канал. Большеберцовый нерв направляется к нижнему углу подколенной ямки в составе основного пучка. От каждого из этих нервов на уровне середины подколенной ямки отходит по кожному нерву икры (nn. cutaneus surae lateralis et medialis). Кпереди и изнутри от большеберцового нерва располагается подколенная вена, и самое глубокое положение занимает a. poplitea. От подколенной артерии отходят 5 ветвей к коленному суставу: aa. genus superior lateralis et medialis, aa. genus inferior lateralis et nadialis и a. genus media, которые вместе с возвратными большеберцовыми артериями и ветвями бедренной артерии образуют артериальную сеть сустава.
17.14. КОЛЕННЫЙ СУСТАВ
Коленный сустав (articulatio genus) образован суставными поверхностями мыщелков бедренной и большеберцовой костей и задней поверхностью надколенника (рис. 17.16). Суставные поверхности мыщелков неконгруэнтны, поэтому их выравнивают внутрисуставные хрящи -

а б
Рис. 17.16. Коленный сустав (из: Синельников Р.Д., 1952): а - невскрытый; б - вскрытый;
1 - надколенниковая поверхность; 2 - задняя крестообразная связка; 3 - передняя крестообразная связка; 4 - передняя мениско-бедренная связка; 5 - медиальный мениск; 6 - большеберцовая коллатеральная связка; 7 - собственная связка надколенника; 8 - суставная поверхность надколенника; 9 - малоберцовая коллатеральная связка; 10 - латеральный мениск; 11 - сухожилие двуглавой мышцы бедра; 12 - связка головки малоберцовой кости; 13 - головка малоберцовой кости; 14 - межкостная мембрана голени; 15 - суставная мышца колена; 16, 17, 2 1 - сухожилия четырехглавой мышцы бедра; 18 - надколенник; 19, 22 - медиальная и латеральная поддерживающие связки надколенника; 20 - бугристость большеберцовой кости; 23 - поперечная связка колена
мениски. Латеральный мениск имеет форму буквы О, медиальный - буквы С. Спереди они своими смежными краями соединены при помо- щи поперечной связки (lig. trausversum), а наружные их края вплетаются в капсулу сустава. Особенностью сустава является наличие внутрисуставных связок (lig. cruciatum anterior et posterior), начинающихся в межмыщелковой ямке бедра и прикрепляющихся к межмыщелковому возвышению большеберцовой кости. Второй особенностью сустава является наличие большого количества заворотов, образующихся в силу разного уровня прикрепления фиброзной и синовиальной

Рис. 17.17. Синовиальные сумки коленного сустава
частей капсулы сустава и обеспечивающих больший объем сгибаний (рис. 17.17). Различают 9 основных заворотов: один непарный (recessus superior; часто сообщается с наднадколенниковой сумкой), 4 парных передних (2 верхних и 2 нижних) и 4 задних (2 верхних и 2 нижних).
Капсулу сустава укрепляют спереди сухожильные растяжения четырехглавой мышцы и собственная связка надколенника, сзади - косая и дугообразная подколенные связки (lig. popliteum obliquum et arcuatum), снаружи - малоберцовая коллатеральная связка (lig. collaterale fibulare), изнутри - большеберцовая коллатеральная связка (lig. collaterale tibiale).
Иннервируется сустав ветвями общего малоберцового, большеберцового и подкожного (n. saphenus) нервов. Кровоснабжается коленный сустав за счет многочисленных артерий, формирующих rete articulare genus, описанную в предыдущем разделе.
17.15. ОБЛАСТИ ГОЛЕНИ
Области голени (regiones cruris), ограничены двумя горизонтальными линиями, проведенными через середину бугристости большеберцовой кости сверху и основания лодыжек снизу. Двумя условными линиями, соединяющими лодыжки с мыщелками большеберцовой кости, голень делится на переднюю и заднюю области.(рис. 17.18).
Кожа голени довольно тонкая и подвижная, за исключением переднемедиальной поверхности, где она практически прилежит к надкостнице большеберцовой кости. Иннервируется кожа n. saphenus спереди и изнутри, n. cutaneus surae lateralis и n. peroneus superficialis спереди и снаружи, n. cutaneus surae medialis сзади и изнутри и n. suralis внизу. Подкожная клетчатка рыхлая, умеренно развитая, за исключением переднемедиальной стороны, где ее очень мало. В подкожной клетчатке, кроме названных нервов, расположены медиально притоки v. saphena magna, латерально - v. saphena parva. Поверхностная фасция тонкая. Собственная фасция голени (f. CTuris) отличается достаточной прочностью и приобретает вид апоневроза. В верхних отделах голени она сращена с мышцами, а на всем протяжении медиальной повер- хности срастается с надкостницей большеберцовой кости. Окружая голень практически со всех сторон, она посылает к малоберцовой кости две межмышечные перегородки - переднюю и заднюю и вместе с межкостной перегородкой делит голень на три костно-фасциальных ложа: наружное, переднее и заднее.
Переднее костно-фасциальное ложе содержит три мышцы, разгибающие стопу и пальцы, расположенные в один слой: m. tibialis anterior - изнутри, m. extensor digitorum longus снаружи, и в нижней половине голени между ними располагается m. extensor hallucis longus. В переднем фасциальном ложе на межкостной мембране лежит a. tibialis anterior с двумя сопровождающими венами и кнаружи от них глубокий малоберцовый нерв (n. peroneus profundus) - ветвь общего малоберцового нерва.
В наружном костно-фасциальном ложе располагаются длинная и короткая малоберцовые мышцы (m. peroneus longus et brevis). В ложе латеральных мышц из подколенной ямки между ножками длинной малоберцовой мышцы и шейкой малоберцовой кости проникает общий малоберцовый нерв (n. peroneus communis), который делится на поверхностный и глубокий малоберцовые нервы. Глубокий малоберцовый нерв уходит в переднее ложе, а поверхностный спускается вниз в верхний мышечно-малоберцовый канал, затем проходит между
длинной и короткой малоберцовой мышцей и в нижней трети голени выходит в подкожную клетчатку.
В заднем костно-фасциальном футляре расположены сгибатели стопы и пальцев, которые глубоким листком собственной фасции делятся на два слоя: поверхностный и глубокий. Поверхностный слой представлен икроножной (m. gastrocnemius), подошвенной (m. plantaris) и камбаловидной (m. soleus) мышцами, которые в нижних отделах голени сливаются своими сухожилиями, образуя одно мощное пяточное сухожилие (tendo calcaneus Achillis). Глубокий слой мышц составляют задняя большеберцовая снаружи, длинный сгибатель пальцев - изнутри, и в нижней половине голени появляется длинный сгибатель большого пальца, прилежащий к малоберцовой кости и формирующий с костью нижний мышечно-малоберцовый канал (содержит a. et v. peronea).

Рис. 17.18. Поперечные срезы голени в средней трети:
а - фасциальные ложа и клетчаточные щели: передняя большеберцовая мышца; 2 - длинный сгибатель пальцев; 3 - задняя большеберцовая мышца; 4 - сухожилие подошвенной мышцы; 5 - икроножная мышца; 6 - камбаловидная мышца; 7 - длинный сгибатель I пальца; 8 - длинная малоберцовая мышца; 9 - короткая малоберцовая мышца; 10 - длинный разгибатель I пальца; 11 - длинный разгибатель пальцев.
б - кровеносные сосуды и нервы голени: 1 - передние большеберцовые артерия и вены; 2, 3 - большая подкожная вена ноги, подкожный нерв; 4 - задние большеберцовые артерия и вены; 6, 7 - малая подкожная вена ноги и медиальный кожный нерв икры; 8 - малоберцовые артерия и вены; 9 - поверхностная ветвь малоберцового нерва; 10 - глубокая ветвь малоберцового нерва
Между поверхностным и глубоким слоями мышц задней поверхности голени располагается голеноподколенный канал (canalis cruropopliteus Gruberi), в котором проходит основной сосудистонервный пучок, состоящий из задней большеберцовой артерии (a. tibialis posterior) с двумя венами и большеберцового нерва (n. tibialis). Нерв на всем протяжении находится кнаружи от артерии.
17.16. СТОПА
Верхней границей области стопы (regio pedis) являются условные линии, соединяющие верхушки лодыжек на тыле и подошве стопы.
Кожа тыльной поверхности стопы тонкая, подвижная, иннервируется nn. ratanei dorsalis medialis и intermedius (из поверхностного малоберцового нерва), n. cutaneus dorsalis lateralis (из n. suralis) и n. saphenus.
Кожа подошвенной поверхности стопы толстая, неподвижная, лишена волосяного покрова, но имеется большое количество потовых желез, иннервируется наружным и внутренним подошвенными нервами (из n. tibialis) и n. suralis.
Подкожная клетчатка на тыле слабо выражена, содержит многочисленные вены, образующие у оснований пальцев сеть, из которой формируется тыльная венозная дуга (arcus venosus dorsalis pedis), дающая начало большой и малой подкожным венам. Подкожная клетчатка подошвы хорошо выражена, имеет ячеистое строение, так как пронизана фиброзными перемычками, соединяющими кожу с апоневрозом. Поверхностная фасция слабо выражена. Собственная фасция по аналогии с кистью плотная, прочная, особенно на подошвенной стороне, где она имеет вид апоневроза, в дистальных отделах которого располагаются комиссуральные отверстия, пропускающие к пальцам сосуды и нервы. Поверхностный листок собственной фасции, окружая стопу, посылает две межмышечные перегородки к III и V плюсневым костям. Глубокий листок, покрывающий межкостные мышцы, образует глубокое костно-фасциальное пространство, а на тыльной поверхности между глубоким и поверхностным листками располагается тыльное межфасциальное пространство.
В тыльном межфасциальном пространстве расположены в два слоя следующие мышцы: m. tibialis anterior, m. extensor hallucis longus и m. extensor digitorum longus - первый слой; m. extensor hallucis brevis и extensor digitorum brevis - второй слой.

Рис. 17.19. Артерии стопы (из: Синельников Р.Д., 1952): а - тыльная поверхность; б - подошвенная поверхность; 1 - передняя большеберцовая артерия; 2 - прободающая ветвь малоберцово артерии; 3 - тыльная артерия стопы; 4 - дугообразная артерия; 5 - глубока подошвенная ветвь; 6 - прободающие ветви; 7 - тыльные плюсневые артерии 8 - задняя большеберцовая артерия; 9 - медиальная подошвенная артерия 10 - латеральная подошвенная артерия; 11, 12 - поверхностная и глубокая ветв медиальной подошвенной артерии; 13 - подошвенная дуга; 14 - подошвенны плюсневые артерии; 15 - собственные подошвенные пальцевые артерии
Основным сосудисто-нервным пучком тыла стопы являются a. dorsalis pedis с двумя венами и глубокий малоберцовый нерв (рис. 17.19). Пучок проецируется от середины расстояния между лодыжками к I межпальцевому промежутку, где можно прощупать пульс. У основания пальцев тыльная артерия стопы формирует a. arcuata, от которой к пальцам отходят aа. metatarseae dorsales, разделяющиеся на тыльные пальцевые артерии.
Медиальное ложе подошвы стопы содержит мышцы, образующие возвышение большого пальца (mm. abductor hallucis, flexor hallucis brevis, adductor hallucis). Латеральное фасциальное ложе содержит мышцы мизинца (mm. abductor digiti minimi, flexor digiti minimi, opponens digiti minimi).
В срединном ложе, сразу за апоневрозом, располагаются короткий сгибатель пальцев, квадратная мышца подошвы, сухожилия длинного сгибателя пальцев с червеобразными мышцами, мышца, приводящая в движение I палец, и сухожилие длинной малоберцовой мышцы.
На подошвенной стороне стопы располагаются две борозды, в которых лежат сосуды и нервы. Медиальная борозда содержит медиальные подошвенные сосуды и нерв (из a. tibialis pasterior и n. tibialis). Латеральные подошвенные сосуды и нерв, как и предыдущие, достигают стопы, проходя через лодыжковый, пяточный и подошвенные каналы, а затем занимают латеральную борозду. A. plantais lateralis, более крупная, на уровне V плюсневой кости поворачивает внутрь, образуя arcus plantaris, от которой отходят 4 a . metatarseае plantares, а из них возникают подошвенные пальцевые артерии.
17.17. ОПЕРАЦИИ НА КРОВЕНОСНЫХ СОСУДАХ КОНЕЧНОСТЕЙ
Перевязку кровеносного сосуда в ране осуществляют при кровотечении из артерии или вены в результате травмы или при рассечении сосуда в процессе операции. При этом после осушения раны тампоном накладывают на конец кровоточащего сосуда кровоостанавливающий зажим, проводят под зажим лигатуру и завязывают первый узел. Зажим медленно снимают и одновременно затягивают узел. Завязывают второй узел так, чтобы получился морской узел.
Перевязку кровеносного сосуда на протяжении выполняют обычно при повреждении магистральных сосудов. Показания к операции:
размозженная или огнестрельная рана, кровотечение из-за разрушения сосуда гнойным процессом или опухолью, травматическая аневризма, ампутация конечности, когда наложение жгута невоз- можно (анаэробная инфекция, высокая ампутация и т.д.).
Наиболее часто операцию выполняют под местной инфильтрационной анестезией по А.В. Вишневскому. Существуют прямой и околь- ный доступы к сосудисто-нервному пучку в зависимости от отношения разреза к проекционной линии сосудов и нервов. Окольный доступ выполняют в случаях, когда сосудисто-нервный пучок лежит поверхностно или в его проекции располагаются поверхностные вены и кожные нервы. После введения новокаина во влагалище сосудистонервного пучка тупым путем выделяют артерию. Лигатурной иглой Дешана со стороны нерва проводят под артерию лигатуру и завязывают ее хирургическим узлом. Отступив в дистальном направлении на 2 см аналогично накладывают вторую лигатуру. Между наложенными лигатурами накладывают прошивную лигатуру. Артерию рассекают между дистальной и прошивной лигатурой. На центральном отрезке сосуда остается две лигатуры, что позволяет избежать вторичного кровотечения из-за соскальзывания лигатуры. Пересечение артерии выполняют для денервации сосуда и улучшения окольного кровообращения в конечности. Для улучшения микроциркуляции в некоторых случаях одновременно производят перевязку одноименной вены по методу Оппеля.
Перевязка плечевой артерии на плече. Больного укладывают на операционный стол, руку помещают на приставном столике в положении супинации. Проекционная линия плечевой артерии проходит от вершины подмышечной впадины до середины расстояния между медиальным надмыщелком плеча и сухожилием двуглавой мышцы. Разрез поверхностных тканей длиной 8-10 см проводят, отступив 2 см кнаружи от проекционной линии. Плечевую фасцию рассекают по желобоватому зонду, двуглавую мышцу отводят кнаружи. Через заднюю стенку фасциального футляра мышцы, которая одновременно является передней стенкой влагалища сосудисто-нервного пучка, обнажают плечевую артерию, срединный нерв и плечевые вены. На плечевую артерию накладывают лигатуры, между которыми сосуд пересекают. Окольное кровообращение после перевязки плечевой артерии осуществляется по ветвям глубокой артерии плеча - срединной и лучевой окольным артериям, которые анастомозируют с возвратными лучевой и межкостной артериями.
Перевязка лучевой артерии на предплечье. Проекционная линия лучевой артерии на предплечье проходит от медиального края сухожилия двуглавой мышцы до точки, расположенной на 0,5 см кнутри от шиловидного отростка лучевой кости (пульсовая точка). Рассекают поверхностные ткани разрезом по проекционной линии длиной 6-8 см, между плечелучевой мышцей и лучевым сгибателем кисти выделяют лучевую артерию, соименные вены и поверхностную ветвь лучевого нерва. Окольное кровообращение после перевязки лучевой артерии осуществляется по анастомозам с локтевой артерией (поверхностная и глубокая ладонные дуги и артериальная сеть лучезапястного сустава).
Перевязка бедренной артерии. Проекционная линия бедренной артерии при ротированной кнаружи, слегка согнутой в коленном и тазобедренном суставах конечности проходит от середины паховой связки до приводящего бугорка бедренной кости (линия Кэна). Перевязку бедренной артерии лучше производить ниже уровня отхождения от нее глубокой артерии бедра. Разрез длиной 8-10 см выполняют по проекционной линии в средней трети бедра. Портняжную мышцу отводят кнаружи. Бедренная артерия занимает в сосудисто-нервном пучке наиболее поверхностное положение. После ее перевязки окольное кровообращение осуществляется по анастомозам между ветвями глубокой артерии бедра и артериальной сетью коленного сустава.
17.18. ОПЕРАЦИИ ПРИ ГНОЙНЫХ ЗАБОЛЕВАНИЯХ
МЯГКИХ ТКАНЕЙ КОНЕЧНОСТЕЙ
Гнойные заболевания мягких тканей являются наиболее частой хирургической патологией конечностей. Оперативное вмешательство показано в стадии гнойного расплавления тканей, при обширном очаге инфильтрации мягких тканей с абсцедированием и лимфангитом. Операция должна обеспечивать вскрытие всех гнойных затеков, их дренирование и ликвидацию гнойного очага.
17.18.1. Операции при флегмонах конечностей
Поверхностные гнойные очаги локализуются в основном в подкожной жировой клетчатке (поверхностные флегмоны, фурункулы, карбункулы, гидрадениты, поверхностные аденофлегмоны, нагноившиеся атеромы). Операцию выполняют под местной анестезией. При этом гнойные очаги вскрывают в области наиболее выраженной
флюктуации или в центре инфильтрата. После опорожнения полости гнойного очага ее дренируют и накладывают повязку с гипертоническим раствором.
Положение и распространение глубоких флегмон конечностей определяются топографией фасциальных футляров, сосудистонервных пучков и клетчаточных пространств конкретных областей конечностей. В соответствии с этим осуществляют оперативный доступ (рис.17.20). Операцию выполняют под наркозом, внутрикостным обезболиванием или футлярной анестезией. После рассечения поверхностных тканей и собственной фасции в более глубокие слои проникают тупым путем, пользуясь анатомическим пинцетом, кровоостанавливающим зажимом или корнцангом. Вскрывают и обследуют гнойную полость, тупым разъединением тканей ликвидируют карманы и затеки. При необходимости выполняют дополнительный разрез или контрапертуру. После опорожнения гнойной полости ее дренируют марлевыми или резиновыми выпускниками, вводят резиновые и полихлорвиниловые трубки для введения антисептиков и антибиотиков. Избегают контакта дренажей с крупными сосудами для профилактики пролежня сосуда и последующего кровотечения.

Рис. 17.20. Разрезы при флегмонах конечностей
17.18.2. Операции при панарициях
Больные с гнойными заболеваниями пальцев (панариции) представляют наиболее обширную группу амбулаторных хирургических больных. В возникновении панарициев доминирующую роль играют открытые микротравмы и колотые ранения пальцев. Анатомические особенности строения тканей кисти определяют своеобразие течения гнойных процессов.
Панариции ладонной поверхности пальцев (рис. 17.21)
Кожный панариций представляет гнойную полость в толще эпидермиса и, как правило, является следствием нагноения водяных мозолей. При небольших невскрытых очагах удаляют гнойную жидкость примочками 96% этилового спирта, смазывают раствором бриллиантового зеленого. При обширных или вскрывшихся кожных панарициях осторожно удаляют отслоенный эпидермис, осушают рану и смазывают раствором бриллиантового зеленого.
Подкожный панариций чаще локализуется на ладонной поверхности ногтевой фаланги. Из-за наличия фиброзных перегородок в толще подкожной жировой клетчатки воспаление имеет тенденцию к гнойному расплавлению тканей и быстрому распространению вглубь.
Операцию выполняют под проводниковой анестезией по Лукашевичу-Оберсту. На основание пальца накладывают жгут. На тыле основной фаланги с латеральной и медиальной сторон внутрикожно вводят 1-2% раствор новокаина и через полученные «лимонные корочки» иглу продвигают к ладонной поверхности с одновременным введением 5-10 мл раствора новокаина. Анестезия наступает через 3-5 мин.
Разрезы при локализации панариция на средней и основной фалангах выполняют на ладонно-боковых поверхностях и не распро- страняют на межфаланговые складки (разрезы Клаппа) (рис.17.22). При этом не повреждаются рабочая (ладонная) поверхность пальца и сосудисто-нервные пучки. Сквозное дренирование осуществляют резиновой лентой.
При локализации панариция на ногтевой фаланге на одной ее боковой поверхности выполняют клюшкообразный разрез, на другой накладывают контрапертуру (разрез Зегессера). Осуществляют сквозное дренирование резиновой лентой. Этот разрез позволяет избежать денервации фаланги.
Сухожильный панариций - воспаление синовиального влагалища сухожилия (тендовагинит), сопровождается сдавлением гнойным

Рис. 17.21. Виды панарициев (из: Гостищев В.К.,1996):
1-4 - паронихии; 5 - кожный; 6 - подкожный; 7 - кожно-подкожный «в виде запонки»; 8 - сухожильный; 9 - суставной; 10-12 - костный

Рис. 17.22. Разрезы при панарициях.
Разрезы при подкожном панариции ногтевой фаланги на III пальце - клюшкообразные разрезы, на IV пальце - разрез Зэгессера. Разрезы при сухожильном панариции пальцев кисти по Клаппу, IV пальца - по Канавелу (при некрозе сухожилия). Разрезы при флегмонах кисти. Обозначена «запретная зона тенара»
содержимым брыжеечки сухожилия и проходящих в ней кровеносных сосудов. При несвоевременной операции это приводит к некрозу сухожилия.
Операцию выполняют под проводниковой анестезией по Брауну- Усольцевой: 0,5-1% раствор новокаина вводят с тыльной поверхности кисти в дистальные отделы межпястных промежутков до ладонной поверхности. Анестезия наступает через 5-10 мин.
Выполняют разрезы на средней и основной фалангах, через которые вскрывают синовиальное влагалище пальца. Производят сквозное дренирование резиновой лентой. Во избежании повреждения брыжеечки сухожилия ленту проводят над сухожилием.
При тендовагините I пальца выполняют разрезы Клаппа на основной фаланге, вскрывают и дренируют лучевую синовиальную сумку разрезом в области возвышения большого пальца. При этом для сохранения ветвей срединного нерва отступают от складки тенара кнаружи на 1 см.
При тендовагините V пальца, кроме разрезов Клаппа, на средней и основной фалангах вскрывают и дренируют локтевую синовиальную сумку разрезом по наружному краю гипотенара.
Панариции тыльной поверхности пальцев
Подногтевой панариций вскрывают под местной анестезией путем полного или частичного удаления ногтевой пластинки.
Околоногтевой панариций (паронихий) оперируют, используя проводниковую анестезию по Лукашевичу-Оберсту. Околоногтевой панариций бокового ногтевого валика вскрывают продольным разрезом бокового валика. Околоногтевой панариций заднего ногтевого валика вскрывают П-образным разрезом. Под выкроенный лоскут в качестве дренажа укладывают резиновую ленту.
17.18.3. Операции при флегмонах кисти
Комиссуральную флегмону вскрывают продольным разрезом в промежутке между головками пястных костей. Используют проводниковую анестезию по Брауну-Усольцевой.
Флегмоны срединного ложа (подапоневротическая флегмона), ложа тенара и гипотенара вскрывают продольными одиночными или парными разрезами, избегая повреждения ветвей срединного и локтевого нервов. Эффективным является сквозное дренирование.
17.19. АМПУТАЦИИ И ЭКЗАРТИКУЛЯЦИИ
Ампутация - усечение конечности на протяжении кости. Удаление периферической части конечности на уровне сустава без пересечения кости называется экзартикуляцией. Эти операции относятся к категории калечащих операций, и определение показаний является сложной задачей. Ампутации и экзартикуляции производят при травмах с нарушением жизнеспособности периферической части конечности, синдроме длительного раздавливания, гангрене конечности из-за различных причин (патология сосудов, ожоги, отморожения и т.д.), прогрессирующей газовой гангрене, некоторых гнойных процессах, онкологической патологии. При выполнении операции, ввиду
физической и психологической тяжести операционной травмы, чаще используют общее обезболивание.
Классифицируют ампутации по разным признакам. По времени возникновения показаний выделяют первичные, вторичные и повторные (реампутации). По виду рассечения мягких тканей различают круговые (циркулярные), эллипсовидные и лоскутные ампутации (рис. 17.23).

Рис. 17.23. Разрезы мягких тканей при ампутациях (из: Матюшин И.Ф., 1982):
1 - циркулярный (круглый); 2 - овальный (эллипсоидный); 3 - в виде ракетки; 4 - двухлоскутный; 5 - однолоскутный
Способ укрытия культи кости при ампутации определяет опороспособность культи конечности. В зависимости от используемых тканей выделяют кожную, фасциопластическую, миопластическую и костно-пластическую ампутации.
Создание запаса мягких тканей для укрытия культи кости обеспечивается сдвиганием их в проксимальном направлении при послойном рассечении (рис. 17.24). При гильотинной ампутации не производят их оттягивание и костную культю не укрывают. Операцию применяют при газовой гангрене, тяжелом состоянии больного. Одномоментная

Рис 17.24. Способы рассечения мягких тканей при ампутациях (из: Матюшин И.Ф., 1982):
а - гильотинная ампутация; 1 - кость; 2 - надкостница; 3 - мышцы; 4 - собственная фасция; 5 - подкожный жировой слой; 6 - кожа; б - одномоментная ампутация; в - двухмоментная ампутация; г - трехмоментная ампутация; д - фасциопластическая ампутация; е - тендопластическая ампутация
ампутация позволяет создать запас поверхностных тканей, которыми укрывают культю кости (кожная и фасциопластическая ампутации). При двух- и трехмоментной ампутациях создается запас мышечных тканей для укрытия опила кости (миопластическая ампутация).
Этапы операции: обезболивание, наложение жгута, послойное рассечение тканей, перевязка сосудов, обработка нервов, рассечение и смещение надкостницы, пересечение кости, снятие жгута, послойное ушивание раны и ее дренирование, послеоперационная иммобилизация культи.
17.20. ОПЕРАЦИИ НА КОСТЯХ
Наряду с консервативным лечением костной патологии, в травматологии и ортопедии применяются оперативные методы лечения. Наиболее типичными операциями на опорно-двигательном аппарате (на костях и суставах) являются:
Скелетное вытяжение - сопоставление костных отломков путем их дозированного и разнонаправленного растяжения специальными приспособлениями.
Остеотомия - рассечение кости для исправления формы, оси, уда- ления измененной костной ткани и т.д.
Трепанация - наложение отверстия в кости для доступа к другим структурам, вскрытия патологического очага.
Секвестр- и некрэктомия - удаление гнойного или некротизированного участка кости.
Шов и склеивание кости - соединение костных отломков шовным материалом (проволокой, лавсановой лентой, кетгутом) или клеем.
Экстра- и интрамедуллярный остеосинтез - соединение костных отломков металлическими конструкциями, накладываемыми на поверхность кости или вводимыми в костно-мозговой канал
(рис. 17.25).
Костная пластика - соединение костных отломков костным трансплантатом (рис. 17.26).
Компрессионно-дистракционный остеосинтез - соединение костей аппаратами (рис. 17.27) Илизарова или другими аппаратами для фиксации спицами костных отломков вне места перелома.

Рис. 17.25. Интрамедуллярный остеосинтез бедренной кости металлическим штифтом (из: Островерхов Г.Е., Лубоцкий Д.Н., Бомаш Ю.М., 1996)

Рис. 17.26. Костная пластика по Чаклину (из: Островерхов Г.Е., Лубоцкий Д.Н.,
Бомаш Ю.М., 1996)
Рис. 17.27. Аппарат Г.А. Илизарова (из: Островерхов Г.Е., Лубоцкий Д.Н.,
Бомаш Ю.М., 1996)
17.21. ОПЕРАЦИИ НА СУСТАВАХ
Среди типовых операций на суставах наиболее известными являются:
Пункция сустава - чрескожный прокол капсулы сустава с лечебной или диагностической целью.
Артротомия - вскрытие полости сустава для дренирования полости сустава или с целью доступа в полость для последующего оперативного вмешательства.
Артродез (син.: артрориз) - ортопедическая операция фиксации сустава в заданном положении.
Резекция сустава - удаление суставных поверхностей и капсулы сустава с последующим артродезом.
Артропластика - восстановление функции сустава путем замещения его поврежденных структур.
Протезирование сустава - замещение резецированного сустава искусственным эндопротезом.
17.22. ТЕСТОВЫЕ ЗАДАНИЯ
17.1. Хирург обнажает подмышечный сосудисто-нервный пучок разрезом по передней границе подмышечной области. При этом первым анатомическим образованием, с которым он встретится, является:
1. Подмышечная артерия.
2. Подмышечная вена.
3. Плечевое сплетение.
17.2. В подмышечной впадине, на уровне ключично-грудного треугольника, стволы плечевого сплетения по отношению к подмышечной артерии располагаются:
3. Сверху и спереди.
4. Сверху и сзади.
5. Со всех сторон.
17.3. В подмышечной впадине, на уровне подгрудного треугольника, нервы плечевого сплетения по отношению к подмышечной артерии располагаются:
1. Медиально, латерально и спереди.
2. Медиально, латерально и сзади.
3. Сверху и спереди.
4. Сверху и сзади.
5. Со всех сторон.
17.4. При флегмоне подмышечной впадины гнойный затек в заднем фасциальном ложе плеча развивается по ходу:
1. Длинной головки трехглавой мышцы плеча.
2. Клювовидно-плечевой мышцы.
3. Лучевого нерва.
17.5. В области плеча располагаются два фасциальных ложа из перечисленных:
1. Заднее.
2. Латеральное.
3. Переднее.
17.6. В переднем фасциальном ложе плеча располагаются три мышцы из перечисленных:
1. Двуглавая мышца плеча.
2. Трехглавая мышца плеча.
3. Клювовидно-плечевая мышца.
4. Круглый пронатор.
5. Плечевая мышца.
17.7. Хирург обнажил плечевую артерию в верхней трети плеча с целью
ее перевязки и решает вопрос об уровне перевязки: до или после отхождения глубокой артерии плеча. Определите предпочтительный уровень с позиции восстановления кровоснабжения дистального отдела конечности:
1. Предпочтительнее перевязка до отхождения глубокой артерии плеча.
2. Предпочтительнее перевязка после отхождения глубокой артерии плеча.
3. Одинаково возможны оба уровня перевязки.
17.8. У больного с переломом плечевой кости на уровне хирургической шейки сформировалась обширная гематома в области перелома, вероятнее всего в результате повреждения:
1. Артерии, питающей плечевую кость.
2. Глубокой артерии плеча.
3. Задней артерии, огибающей плечевую кость.
4. Плечевой артерии.
17.9. В период формирования костной мозоли после закрытого перелома плечевой кости в средней трети у больного развилось затрудненное разгибание кисти, I, II и III пальцев, кисть и пальцы находятся в согнутом положении, нарушена чувствительность тыльной поверхности указанных пальцев и соответствующего участка тыла кисти, что явилось результатом сдавления:
2. Лучевого нерва.
3. Мышечно-кожного нерва.
4. Срединного нерва.
17.10. Венепункция в локтевой ямке может сопровождаться резкой болезненностью при попадании некоторых вводимых веществ в окружающие ткани, которая обусловлена:
1. Раздражением кожных рецепторов.
2. Раздражением расположенных вблизи кожных нервов.
3. Раздражением околовенозного нервного сплетения.
4. Раздражением срединного нерва.
17.11. У больного косая резаная рана в нижней трети передней области предплечья. При обследовании обнаружены отсутствие сгибания I, II, III пальцев, расстройства кожной чувствительности на ладонной поверхности первых трех пальцев и соответствующей им части ладони, что указывает на повреждение:
2. Поверхностной ветви лучевого нерва.
3. Срединного нерва.
17.12. Установите соответствие наименования соединительнотканных оболочек нерва их определению:
1. Эпиневрий наружный.
2. Эпиневрий внутренний.
3. Периневрий.
4. Эндоневрий.
A. Соединительнотканная оболочка нервного пучка.
Б. Соединительная ткань в нервном пучке между нервными волокнами.
B. Соединительная ткань между нервными пучками.
Г. Соединительнотканная оболочка вокруг нервного ствола.
17.13. Воспалительные процессы на ладонной поверхности пальцев и кисти сопровождаются выраженным отеком тыла кисти, что обусловлено:
1. Распространением отека по межфасциальным клетчаточным щелям.
2. Преимущественным расположением на тыле кисти поверхностных вен.
3. Переходом на тыл кисти основной массы лимфатических сосудов.
17.14. Одним из осложнений острого гнойного тендовагинита является некроз сухожилий сгибателей пальца, что обусловлено:
1. Сдавлением сухожилия гноем, накапливающимся в синовиальном влагалище.
2. Гнойным расплавлением сухожилия в синовиальном влагалище.
3. Сдавлением брыжеечки сухожилия гноем, накапливающимся в синовиальном влагалище.
17.15. У больного сахарным диабетом постинъекционная флегмона подъягодичного пространства распространилась в виде гнойного затека в заднее фасциальное ложе бедра по ходу:
1. Двуглавой мышцы бедра.
2. Полуперепончатой мышцы.
3. Полусухожильной мышцы.
4. Седалищного нерва.
17.16. Сосудистая лакуна ограничена:
1. Спереди.
2. Сзади.
3. Снаружи.
4. Изнутри.
A. Гребенчатой связкой. Б. Лакунарной связкой.
B. Паховой связкой.
Г. Подвздошно-гребенчатой дугой.
17.17. Внутреннее кольцо бедренного кана ла ограничено:
1. Спереди.
2. Сзади.
3. Латерально.
4. Медиально.
A. Бедренной веной.
Б. Гребенчатой связкой.
B. Лакунарной связкой. Г. Паховой связкой.
17.18. Содержимым бедренного канала является:
1. Бедренная артерия.
2. Бедренная вена.
3. Бедренная грыжа.
4. Бедренный нерв.
17.19. Из кровеносных сосудов бедра для операции аортокоронарного шунтирования в качестве свободного сосудистого трансплантата используются:
1. Бедренная артерия.
2. Бедренная вена.
3. Большая подкожная вена.
4. Глубокая артерия бедра.
5. Запирательная артерия.
17.20. В голеноподколенном канале располагаются следующие артерия, вены и нерв:
1. Передние большеберцовые артерия и вены.
2. Задние большеберцовые артерия и вены.
3. Малоберцовые артерия и вены.
4. Большеберцовый нерв.
5. Глубокий малоберцовый нерв.
6. Поверхностный малоберцовый нерв.
17.21. В хирургическое отделение поступил мальчик с тупой травмой латеральной поверхности голени в верхней трети (удар хоккейной клюшкой). На рентгенограмме костных изменений нет. Клинически: опущен латеральный край стопы, нарушена чувствительность кожи латеральной части тыла стопы, кроме I межпальцевого промежутка. Такая клиническая картина соответствует повреждению:
1. Большеберцового нерва.
2. Глубокого малоберцового нерва.
3. Общего малоберцового нерва.
4. Поверхностного малоберцового нерва.
17.22. Операция фиксации сустава в заданном положении называется:
1. Артродезом.
2. Артролизом.
3. Артропластикой.
4. Артротомией.
5. Резекцией сустава.
17.23. Операция восстановления подвижности в суставе путем иссечения фиброзных сращений между суставными поверхностями называется:
1. Артродезом.
2. Артролизом.
3. Артропластикой.
4. Артротомией.
5. Резекцией сустава.
17.24. Операция воссановления функции сустава путем замещения поврежденных или функционально непригодных его элементов называется:
1. Артродезом.
2. Артролизом.
3. Артропластикой.
4. Артротомией.
5. Резекцией сустава.
17.25. Апериостальный способ обработки кости при ампутации конечности состоит в рассечении надкостницы, сдвигании ее дистально и распиле кости:
1. По краю рассеченной надкостницы.
2. Тотчас отступив от края рассеченной надкостницы.
3. Отступив от края надкостницы на 3-5 мм.
4. Отступив от края надкостницы на 5-10 мм.
ПРИЛОЖЕНИЯ
ОТВЕТЫ НА ТЕСТОВЫЕ ЗАДАНИЯ
Глава 6. Подготовка к операции и обезболивание в хирургической стоматологии
6.1 - 1.
6.2 - 1.
6.3 - 4.
6.4 - 4.
6.5 - 4.
6.6 - 2.
6.7 - 4.
6.8 - 3.
6.9 - 3.
6.10 - 2.
6.11 - 1.
6.12 - 5.
6.13 - 5.
Глава 8. Топографическая анатомия мозгового отдела головы
8.1 - 1, 5, 2, 4, 3, 6.
8.2 - 1б, 2В, 3А
8.3 - 5, 8, 7, 3, 4, 2, 9, 1, 6.
8.4 - 2.
8.5 - 3.
8.6 - 2.
8.7 - 2.
8.8 - 3.
8.9 - 3, 4.
8.10 - 2, 4, 5, 6.
8.11 - 1, 6, 4, 2, 5, 3, 7.
8.12 - 5.
8.13 - 1, 3, 4, 7.
8.14 - 2.
8.15 - 3.
8.16 - 5.
8.17 - 3.
8.18 - 2.
8.19 - 3.
8.20 - 2.
8.21 - 5, 6, 4, 2, 1, 3.
8.22 - 3, 5.
8.23 - 1.
8.24 - 5.
8.25 - 6, 1, 4, 2, 3, 5.
8.26 - 1, 5.
8.27 - 2, 3, 4.
8.28 - 1, 2, 3, 5, 6.
8.29 - 1, 5.
8.30 - 2, 4, 5.
8.31 - 1.
8.32 - 1б, 2А, 3В.
Глава 9. Оперативная хирургия мозгового отдела головы
9.1 - 2.
9.2 - 2.
9.3 - 2.
9.4 - 2, 5.
9.5 - 1, 3.
9.6 - 3, 4, 5.
9.7 - 3.
9.8 - 3.
9.9 - 2.
9.10 - 4.
9.11 - 3.
9.12 - 2.
9.13 - 2.
9.14 - 3.
9.15 - 2.
9.16 - 5.
9.17 - 2.
9.18 - 1.
9.19 - 2.
9.20 - 3, 5.
Глава 10. Топографическая анатомия лицевого отдела головы
10.1 - 1. 10.19 - 2. 10.37 - 2.
10.2 - 3. 10.20 - 2. 10.38 - 4.
10.3 - 4. 10.21 - 3. 10.39 - 1.
10.4 - 4. 10.22 - 2. 10.40 - 2.
10.5 - 2. 10.23 - 4. 10.41 - 4.
10.6 - 3. 10.24 - 3. 10.42 - 2, 3, 4.
10.7 - 5. 10.25 - 1, 2. 10.43 - 4.
10.8 - 3. 10.26 - 1. 10.44 - 2, 3, 4, 5.
10.9 - 3, 5. 10.27 - 3. 10.45 - 3.
10.10 - 1. 10.28 - 1, 2, 6. 10.46 - 1, 2, 3.
10.11 - 5. 10.29 - 1, 2, 3, 6. 10.47 - 1, 4, 5.
10.12 - 1б, 2а, 3в. 10.30 - 3. 10.48 - 1, 3, 4, 5.
10.13 - 4. 10.31 - 2. 10.49 - 1.
10.14 - 2, 6, 4, 3, 1, 5. 10.32 - 2. 10.50 - 2.
10.15 - 1. 10.33 - 3, 4, 5. 10.51 - 1.
10.16 - 3. 10.34 - 4. 10.52 - 2.
10.17 - 2. 10.35 - 2, 3. 10.53 - 1, 2, 3, 4.
10.18 - 4. 10.36 - 1, 2.
Глава 11. Оперативная хирургия лицевого отдела головы
11.1 - 4. 11.21 - 3. 11.41 - 1. 11.61 - 4.
11.2 - 4. 11.22 - 4. 11.42 - 5. 11.62 - 1.
11.3 - 3. 11.23 - 3. 11.43 - 3. 11.63 - 5.
11.4 - 5. 11.24. - 5. 11.44 - 4. 11.64 - 3.
11.5 - 5. 11.25. - 3. 11.45 - 1. 11.65 - 2.
11.6 - 3. 11.26. - 4. 11.46 - 2. 11.66 - 5.
11.7 - 4. 11.27 - 5. 11.47 - 1. 11.67 - 4.
11.8 - 5. 11.28 - 5. 11.48 - 2. 11.68 - 1.
11.9 - 2. 11.29 - 3. 11.49 - 5. 11.69 - 3.
11.10 - 5. 11.30 - 5. 11.50. - 3. 11.70 - 5.
11.11 - 1. 11.31 - 2. 11.51. - 4. 11.71 - 2.
11.12 - 1. 11.32 - 2. 11.52. - 5. 11.72 - 2.
11.13 - 2. 11.33 - 3. 11.53 - 3. 11.73 - 4.
11.14 - 1. 11.34 - 4. 11.54 - 3. 11.74 - 5.
11.15 - 2. 11.35 - 3. 11.55 - 5. 11.75 - 1.
11.16 - 4. 11.36 - 3. 11.56 - 1. 11.76. - 5.
11.17 - 5. 11.37 - 5. 11.57 - 1. 11.77. - 3.
11.18 - 2. 11.38 - 2. 11.58 - 1. 11.78. - 2.
11.19 - 2. 11.39 - 3. 11.59 - 2.
11.20 - 3. 11.40 - 5. 11.60 - 1.
Глава 12. Топографическая анатомия шеи
12.1 - 2, 4, 5. 12.24 - 3, 5.
12.2 - 1, 3. 12.25 - 1.
12.3 - 2. 12.26 - 3, 4.
12.4 - 1Б, 2В, 3А. 12.27 - 2, 3, 7.
12.5 - 1В, 2А, 3Б. 12.28 - 3.
12.6 - 1В, 2Б, 3А. 12.29 - 3.
12.7 - 3, 5, 2, 1, 4. 12.30 - 4.
12.8 - 1, 2. 12.31 - 2, 3.
12.9 - 1, 2, 4, 6. 12.32 - 4.
12.10 - 1, 2, 3, 4, 5. 12.33 - 2.
12.11 - 1, 2, 5. 12.34 - 2.
12.12 - 1, 2, 3, 5. 12.35 - 2.
12.13 - 2. 12.36 - 3.
12.14 - 4. 12.37 - 1.
12.15 - 2. 12.38 - 3.
12.16 - 2. 12.39 - 1.
12.17 - 4. 12.40 - 2.
12.18 - 2. 12.41 - 2.
12.19 - 3. 12.42 - 1.
12.20 - 2. 12.43 - 4.
12.21 - 4. 12.44 - 2.
12.22 - 3. 12.45 - 3.
12.23 - 4.
Глава 13. Оперативная хирургия шеи
13.1 - 2, 3. 13.12 - 2.
13.2 - 2, 4, 5. 13.13 - 5.
13.3 - 3. 13.14 - 3.
13.4 - 4. 13.15 - 4.
13.5 - 2. 13.16 - 3.
13.6 - 2, 4. 13.17 - 3.
13.7 - 1. 13.18 - 1В, 2Г, 3А, 4Б.
13.8 - 1, 5. 13.19 - 3.
13.9 - 3, 2, 4, 1, 6, 5. 13.20 - 3.
13.10 - 5, 1, 3, 2, 4, 6. 13.21 - 1, 3, 5.
13.11 - 2.
Глава 14. Топографическая анатомия и оперативная хирургия груди
14.2 - 2. 14.28 - 1АБВДЕ, 2ГЖЗ.
14.3 - 2. 14.29 - 3, 4, 1, 2.
14.4 - 2. 14.30 - 2.
14.5 - 2. 14.31 - 2.
14.6 - 1. 14.32 - 1В, 2А, 3Г, 4Б.
14.7 - 1. 14.33 - 1В, 2Г, 3Б, 4А.
14.8 - 3Б. 14.34 - 2.
14.9 - 3. 14.35 - 4.
14.10 - 3. 14.36 - 3.
14.11 - 2. 14.37 - 3.
14.12 - 1. 14.38 - 2.
14.13 - 2. 14.39 - 3.
14.14 - 2. 14.40 - 4.
14.15 - 3. 14.41 - 4.
14.16 - 2. 14.42 - 3.
14.17 - 3. 14.43 - 2.
14.18 - 2. 14.44 - 6, 5, 1, 4, 3.2
14.19 -1В, 2Д, 3Г, 4А, 5Б. 14.45 - 2.
14.20 - 2. 14.46 - 5.
14.21 - 2. 14.47 - 3.
14.22 - 3. 14.48 - 3.
14.23 - 1В, 2Д, 3А, 4Г, 5Б. 14.49 - 1.
14.24 - 1, 2. 14.50 - 2.
14.25 - 4. 14.51 - 2.
14.26 - 3. 14.52 - 1, 2, 3, 7.
Глава 15. Топографическая анатомия и оперативная хирургия живота
15.1 - 2 15.26 - 2
15.2 - 2, 4, 7, 1, 5, 6, 3 15.27 - 2, 4
15.3 - 3 15.28 - 2, 4, 3, 1
15.4 - 1, 3, 5 15.29 - 2
15.5 - 2 15.30 - 1, 4, 5
15.6 - 3 15.31 - 1, 3, 5, 7, 8
15.7 - 2 15.32 - 2, 4, 6
15.8 - 2 15.33 - 3
15.9 - 3 15.34 - 1
15.10 - 1 15.35 - 4
15.11 - 4 15.36 - 2, 4, 5
15.12 - 3 15.37 - 1
15.13 - 3 15.38 - 2
15.14 - 2, 4, 5, 6 15.39 - 2
15.15 - 1, 3, 7, 8, 9 15.40 - 2
15.16 - 1Д, 2В,Е, 3Б, 4Г, 5А, 6Ж 15.41 - 3, 1, 2
15.17 - 1Б, 2Е, 3Д, 4В,Г, 5Ж, 6А 15.42 - 1
15.18 - 1, 4, 5 15.43 - 3
15.19 - 1Ж, 2А,Е, 3Б,В,Г, 4Д 15.44 - 2, 3, 5, 7
15.20 - 4 15.45 - 1, 4, 6
15.21 - 1 15.46 - 2
15.22 - 2 15.47 - 1
15.23 - 4 15.48 - 3
15.24 - 2, 3 15.49 - 1, 2
15.25 - 1
Глава 16. Топографическая анатомия и оперативная хирургия таза
16.1 -
16.2 -
16.3 -
16.4 -
16.5 -
16.6 -
16.7 -
16.8 -
16.9 - 16.10
Глава 17. Топографическая анатомия и оперативная хирургия конечностей
17.1 - 2.
Как и любое болевое ощущение, боль в плечевом суставе бывает разного характера и силы. Когда она просто невыносима, человек так или иначе обратится к доктору. Совсем другое дело, когда боль в плече относительно слабая, то стихает, то вновь появляется… Человеку порой кажется, что это явление временное и вот-вот пройдёт. Какими могут быть причины возникновения боли в плечевом суставе, и стоит ли из-за них волноваться?
Почему возникают боли в плече? Возможные причины
Причины (относительно) легкоустранимых болей
Сложные заболевания, требующие медицинского вмешательства
Серьезные причины болей — артрит и артроз
Чем грозит отсутствие лечения?
Лечение
Чтобы понять, какой процесс происходит в организме, нужно:
Существует много возможных причин появления боли в области плечевого сустава. Каждая из них отличается своеобразными ощущениями, длительностью и моментами проявления.
Внимательно изучив своё состояние, можно поставить собственный предварительный диагноз.
Иногда бывает достаточно воспользоваться греющими мазями и другими препаратами или пройти несложный курс лечения, а также просто устранить источник – к примеру, сильную перенагрузку. К данному виду можно отнести нижеописанные случаи.
У проблемы есть медицинское название: тендинит — воспаление и раздражение в сухожилиях или мышцах, окружающих сустав. Тянущие и ноющие ощущения возникают обычно внезапно. Такую боль в плечевом суставе приятной не назовешь.
Другой причиной появления боли в плечевом суставе могут быть травмы. «Потянули» мышцу, ударились, сделали резкое движение, и как результат — ушиб, растяжение или даже разрыв. При движении возникает острая боль в плече. Впрочем, разрыв связок или сухожилий вы почувствуете сразу и вскоре сами отправитесь к врачу, потому что ощущения в данном случае порой нестерпимы. А что касается ушибов и растяжений, чаще всего достаточно тугой перевязки с помощью эластичного бинта или фиксатора сустава.

Случается, что причина боли в суставе куда более серьёзна. Она вполне может быть вызвана заболеваниями, вылечить которые не так-то легко. При этом чем дольше тянуть, тем больше вероятность осложнений. Болезни XXI века не такие, как много сотен лет назад.
Сегодня нас не скосит чума за одну неделю; теперь можно мучиться годами, а затем стать инвалидом. Именно к такому исходу ведут некоторые заболевания. Итак, какие причины могут считаться крайне серьёзными, хотя с виду у человека «просто» болит плечевой сустав?
Артрит и артроз требуют отдельного рассмотрения. Большая часть населения считает, что данные заболевания не являются опасными, а потому не спешат их лечить. Кто-то экспериментирует с альтернативными методами лечения, кто-то просто «забывает» о болезни и эпизодической боли в плече. В дальнейшем можно сильно пожалеть о том, что вовремя не обратились к врачу.
Согласно статистике ВОЗ, на сегодняшний день артрит приводит к инвалидности примерно в 17 % случаев. Артроз не менее безжалостен. Пока человек думает, что сустав (в данном случае — плечевой) у него «просто» болит, болезнь развивается.
Заболевания суставов не смертельны, но они несут в себе иную опасность. Они разрушают ткани, на поздних этапах даже костные, и восстановить их не представляется возможным. Не являются родственными, но одинаково страшны в своём развитии.
Если говорить коротко, артрит является воспалением сустава. Если имеется сразу несколько очагов воспаления, болезнь носит название полиартрит. Причины заболевания могут быть самыми различными, и в соответствии с ними его делят на несколько видов.
Среди симптомов артрита можно отметить скованность мышц по утрам, боль в плече, отёк в этой области, иногда повышение температуры, чаще местное. В дальнейшем при отсутствии лечения приводит к деформации суставов, что не замедлит проявиться внешне.
Артроз – хроническое заболевание суставов, приводящие к разрушению хрящевой прослойки. Вызывает хруст и боли в поражённом участке. Болезнь чаще проявляется после 30 лет, а для людей старше 60 сегодня данное заболевание является едва ли не первым в списке! Несложно понять, почему бабушкам порой так сложно ходить…
Причинами появления болей в плече могут служить нарушения в организме: обменные дегенеративные изменения, изнашивание и старение клеток хрящевой ткани. Артроз может являться причиной боли в области плечевом суставе, которая является его первичным признаком. В дальнейшем возникают напряжение мышц, хруст, ограничение подвижности, иногда припухлость в поражённой области.
Не лечить артрит или артроз – значит безответственно относиться не только к своему здоровью, но и к близким людям. Позволяя заболеванию развиваться, человек рискует получить инвалидность, свалив заботу о себе на родных. Такое поведение неразумно и в чём-то эгоистично.
Даже если вы ярый приверженец народной медицины и категорически не приемлете традиционные методы, по крайней мере, вам необходимо посетить врача для постановки диагноза. И это только первый шаг. В дальнейшем, если вы занимаетесь самолечением, необходимо проходить обследования, лучше каждые 2-3 месяца, чтобы проверить, помогает ли ваш метод.
Часто люди лечат себя сами, но есть подводные камни – они не могут узнать, прошла ли болезнь. Симптомы проходят, и обманчиво кажется, будто всё закончилось. А заболевание тем временем развивается дальше…
Запускать болезнь и откладывать визит к доктору «на когда-нибудь» и вовсе недопустимо. Причины боли не исчезают, они беспощадны к тем, кто не обратил на них внимания.
Наиболее разумный вариант – отправиться в поликлинику и отдать своё здоровье в руки врачей. Ничего страшного с риском побочных эффектов не будет – при данных болезнях не используются антибиотики.
Оба заболевания побеждаются с помощью комплексной терапии с использованием ЛФК, санаторно-курортного лечения, физиотерапии и приёма медикаментов. Лекарства направлены на восстановительные процессы, улучшение микроциркуляции крови в плечевом суставе. Операция необходима лишь в запущенных случаях.
После лечения всё зависит от больного и его готовности к профилактике заболевания.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «17 рецептов вкусных и недорогих блюд для здоровья позвоночника и суставов» и начинайте выздоравливать без усилий!
Получить книгу
Остеопороз – тяжелое метаболическое нарушение соединительных тканей. По ходу развития патологического процесса уменьшается количество здоровой кости. Снижение плотности кости может привести к тяжелым последствиям, включая переломы и смещения.
Существует несколько основных клинических видов остеопороза: генерализованный, регионарный и локальный. Каждый из этих вариантов имеет свои отличительные особенности и требует индивидуального лечения.

Эта форма метаболической патологии относится к регионарному виду остеопороза. Обусловлено это тем, что сустав локализирует патологический процесс, который с высокой вероятностью остается в зоне поражения, не распространяясь на соседние костные ткани.
Плечевой сустав состоит из всего двух костей, точнее их частей – головки плечевой кости и суставной ямки лопатки. Благодаря очень свободному прикреплению всего одной связкой этот сустав способен осуществлять большое количество движений в разные стороны.
Этиологических причин возникновения остеопороза плеча может быть множество, основные из которых:
От правильного определения этиологии зависит лечение.
Патологический процесс уничтожает здоровые клетки, делая кость практически пустой и очень хрупкой. Это может стать причиной переломов и трещин.
Начало болезни проходит совершенно бессимптомно и часто остается незамеченным для пациента. Но с усугублением процесса появляются первые признаки болезни. Это может быть острая или хроническая боль в области поражения, чувство онемения, нарушение функции движения. Со временем симптомы усиливаются, пациент не может нормально спать и работать.
При обращении в поликлинику больные чаще всего жалуются на вышеперечисленную симптоматику. Во время сбора анамнеза очень важно узнать у пациента или в истории болезни возможные причины возникновения остеопороза в плече.
По причине значительной тонкости плечевого сустава на фоне остеопороза может возникнуть перелом кости. Это состояние еще усугубляет и тот фактор, что кость, пораженная остеопорозом, очень долго регенерирует.
При пальпации области поражения у больного возникает острая колющая боль. Самым диагностически важным методом является рентгенография. Благодаря ей можно визуально определить существование патологии, а также ее объемы.
Лабораторные методы диагностики помогут определить количество микроэлементов и гормонов крови: кальция, фосфора, фосфатазы, паратгормона и др.
Благодаря ультразвуковой диагностике можно с точностью определить уровень разжижения костной ткани.

Лечение остеопороза плечевого сустава напрямую зависит от причины его возникновения. К примеру, эндокринная этиология заболевания требует немедленного назначения заместительной терапии, а аутоиммунная – назначения глюкокортикостероидов (кортизол, преднизолон).
Действие интоксикации как причины болезни необходимо устранить, и лишь после этого пациента перестанет тревожить ноющая боль в зоне поражения.
Существует множество упражнений, направленных на быструю реабилитацию после болезни. С их помощью можно не только вернуть функцию сустава, но и укрепить его. При этом питание должно быть здоровым.
Оглавление темы "Топографическая анатомия плечевого (articulatio humeri).":Плечевой сустав располагается под выпуклостью дельтовидной мышцы. Он связывает плечевую кость, а через ее посредство - всю свободную верхнюю конечность с плечевым поясом, в частности с лопаткой.
Прежде всего это дельтовидная мышца. Практически всегда можно определить sulcus deltopectoralis и пальпировать задний край мышцы. У всех людей независимо от развития подкожной жировой клетчатки можно пальпировать acromion, особенно его задний угол.
Ниже наружной части ключицы, в глубине sulcus deltopectoralis, пальпируется processus coracoideus.
Суставная щель плечевого сустава проецируется спереди на верхушку клювовидного отростка, снаружи - по линии, соединяющей акромиальный конец ключицы с клювовидным отростком, сзади - под акро-мионом, в промежутке между акромиальнои и остистой частями дельтовидной мышцы.
Рис. 3.11. Суставная поверхность лопатки (по Шпальтехольцу , с изменениями). 1 - lig. acromioclaviculare; 2 - lig. coracoacromiale; 3 - lig. trapezoideum; 4 - lig. conoideum; 5 - clavicula; 6 - lig. transversum scapulae; 7 - scapula; 8 - capsula articu-laris; 9 - labrum glenoidale; 10 - cavitas glenoidalis 11 - tendo m. bicipitis brachii (caput longum); 12 - acromion.Сочленяющимися участками являются суставная впадина лопатки, cavitas glenoidalis, и головка плечевой кости, caput humeri.
На утолщенном латеральном углу лопатки располагается слабоуглубленная суставная впадина (рис. 3.11).
Над верхним краем впадины находится надсуставной бугорок , tuberculum supraglenoidale , место прикрепления сухожилия длинной головки, m. biceps brachii. У нижнего края суставной впадины имеется подсуставной бугорок, tuberculum infraglenoidale, от которого берет начало длинная головка, m. triceps brachii.
От верхнего края лопатки поблизости от суставной впадины отходит клювовидный отросток , processus coracoideus . Этот отросток служит местом начала двух мышц: m. coracobrachialis и caput breve m. bicipitis brachii. Кроме мышц, от отростка отходит связка, lig. coracoacromiale, натянутая между наружным концом клювовидного отростка и средней частью внутренней поверхности акро-миального отростка лопатки. Связка плотная, шириной 0,8-1 см, имеет белесоватый цвет. Находясь над суставом, эта связка вместе с акромиальным и клювовидным отростками образует свод плеча. Свод ограничивает отведение плеча вверх в плечевом суставе до горизонтального уровня. Выше конечность поднимается уже вместе с лопаткой.
| Статьи по теме: | |
|
Это (,) наверное (,) вводные слова
Выражение «на самом деле» запятой может отделяться от остального... Несколько способов гадания на свадьбу: все карты Вам в руки
Для любой девушки очень волнительным и важным вопросом считается... Биография Ибрагим петрович ганнибал биография личная жизнь
Прадед прославленного российского поэта Александра Пушкина Абрам... | |