Выбор читателей
Популярные статьи
С момента своего появления человек подвержен воздействию бактериальных инфекций. Различные патогенные микроорганизмы внесли свой вклад в историю человечества, но самый кровавый след оставил возбудитель чумы. Выделить бактерию Yersinia pestis, являющуюся возбудителем чумы, удалось только в конце XIX века. А до этого даже не эпидемии, а пандемии уносили миллионы жизней.
Задолго до открытия учеными возбудителя было известно о высокой заразности заболевания. В Средние века, чтобы не допустить распространения заразы, к людям и вещам, попавшим в область заражения, применялись жесткие карантинные меры. Первый чумной карантин ввели в Венеции в 1422 г.
Символы чумы: «танцующий мертвец», грызуны-переносчики и средневековый врачеватель
Попытки выявить причины, провоцирующие развитие чумы, делались врачами во все времена. Однако только с появлением развитой техники микробиологических исследований ученым удалось обнаружить микроорганизм, являющийся возбудителем заболевания. Русские врачи Самойлович Д.С., Скворцов И.П. начали искать возбудителя болезни, используя микроскопы. Но слабая техника работы с микропрепаратами и отсутствие методик микробиологических исследований не позволили выявить причину инфекции.
Только в 1894 г возбудитель чумы удалось обнаружить – ученые работали в Гонконге, где началась третья пандемия. Исследовав образцы тканей, взятых у трупов и зараженных людей, японский бактериолог Китасато Сибасабуро выявил одинаковые микроорганизмы в форме коротких палочек. Ему удалось на питательных средах вырастить чистую культуру возбудителя чумы. Лабораторные животные, зараженные выращенной культурой, погибали, а вскрытие обнаруживало характерные патологоанатомические изменения. О результатах исследования – выявлении причины чумы – Китасато доложил в Гонконге 7 июля 1894 г.
Одновременно с Китасато французский бактериолог Александр Йерсен, исследуя трупы зараженных чумой, выделил вызывающий заболевание микроорганизм и вырастил чистую культуру. Результаты своих исследований он обнародовал 30 июля 1894 г. Но только в 1926 г. Хавкину В.А. удалось создать эффективную вакцину против чумы. Сегодня в природных очагах инфекции фиксируются только отдельные случаи заражения.
Хотя первым об открытии микроорганизма, вызывающего чуму, доложил Китасато, честь открытия чумной бациллы принадлежит французскому бактериологу и медику Александру Йерсену. Изучая выделенную бактерию, Китасато допустил ошибки при окрашивании мазков, и неверно оценил подвижность микроорганизма. В результате Китасато ошибочно охарактеризовал выделенный микроорганизм как грамположительный и слабоподвижный. Первоначально чумную бактерию отнесли к роду Bacterium, затем – к Pasteurella. В 1967 г. этот род, в честь А. Йерсена, переименовали в Yersinia.
Возбудителем чумы является неспорообразующая коккобацилла Yersinia pestis. Бацилла неподвижна и имеет слизистую капсулу.

Бацилла чумы – Yersinia pestis
Таксономия возбудителя чумы:
У иерсиний микробиология насчитывает 18 видов (на май 2015 г.), среди которых только три опасны для человека, являясь инфекционными агентами:
Все иерсинии являются грамотрицательными палочками, но, в отличие от псевдотуберкулезной и иерсиниозной, у чумной палочки-прокариота нет жгутика.
Морфология возбудителя чумы изучена достаточно полно. Возбудитель бубонной чумы по форме клетки является коккобациллой и выглядит как неподвижная короткая овоидная палочка. Для Yersinia pestis характерен полиморфизм – были обнаружены удлиненные, нитевидные, шарообразные и зернистые разновидности. В связи с особенностью строения иерсинии (неоднородное распределение цитоплазмы в клетке с повышением концентрации в концевых областях), для чумной палочки характерно биполярное окрашивание. Она лучше окрашивается на полюсах, чем в центре. Как и у всех прокариотов, ядро – это то, чего нет в клетках Yersinia pestis.
Бактерия приобретает синий цвет при окраске по Леффлеру метиленовым синим или окрашивается по Романовскому-Гимзе (синий цвет) с ярко выраженной биполярностью.
Возбудитель чумы легко переносит низкие температуры, вплоть до замораживания. При низких температурах может сохраняться достаточно длительно:
При комнатной температуре микроорганизмы, являющиеся возбудителем чумы, могут сохранять жизнеспособность до 4 месяцев. В выделениях заболевших, попавших на одежду и белье, бактерии живут неделями. Микроорганизмы защищены слизистой капсулой от пересыхания, которое для них губительно.

Картина, написанная в средние века, точно передает атмосферу ужаса во времена эпидемий
Коккобацилла Yersinia pestis чувствительна к УФ-облучению и нагреванию, при которых быстро погибает:
При обработке дезинфицирующими растворами возбудитель чумы быстро погибает – достаточно всего 5-минутного воздействия 5% раствора Acidum carbolicum (карболовая кислота).
Бактерии – возбудители чумы – обладают сложной антигенной структурой. Ее составляют около 10 различных антигенов, среди которых:
Возбудитель чумы является одной из самых агрессивных и патогенных бактерий, поэтому заболевание всегда протекает крайне тяжело.
Коккобацилла Yersinia pestis по форме существования представляет собой факультативный анаэроб, она хорошо растет на мясопептонном агаре и бульоне. Оптимальной температурой для культивирования возбудителя чумы считается 25-30°С, а начинается размножение уже при +5°С. Бациллы Yersinia pestis, помещенные в питательные среды, растут в виде специфических колоний, которые могут быть двух форм:
Бактерии чумы, высеянные на агаре, образуют светло-серый налет. На питательном бульоне спустя 48 часов формируют рыхлую пленку, от которой вниз спускаются сосульки. Бактерия Yersinia pestis не способна разжижать желатин, не створаживает молоко. Разлагает ряд сахаров на кислоту.

Погребальная яма, раскопанная во Франции, содержала множество человеческих останков. В ходе исследований доказано, что смерть людей наступила от бубонной чумы
Выделяемые чумной палочкой токсины являются специфическим белком, обладающим свойствами эндо- и экзотоксина. Белок состоит из двух фракций (А и В), имеющих различный состав и обладающих разными антигенными свойствами. Одна часть отвечает за фиксацию к стенке клетки, а вторая – за выработку токсина. Чумной токсин носит название «мышиного», а его синтез в бактериальной клетке осуществляется под контролем плазмиды. Токсичность чумной бациллы обусловлена способностью деструктивно воздействовать на митохондрии клеток, и приводит к:
Чума представляет собой природно-очаговый трансмиссивный зооноз. Трансмиссивными называются инфекционные болезни человека, возбудители которых переносятся кровососущими насекомыми и клещами. Зоонозы – это инфекции, общие для человека и животного. Основным источником и переносчиком возбудителя болезни были и остаются дикие грызуны (около 300 разновидностей), живущие повсеместно. Возбудитель антропозоонозной чумы – коккобацилла Yersinia pestis – поражает диких животных, формируя случаи чумы нерегулярного характера (спорадические).
В природных условиях естественными носителями возбудителя чумы чаще всего являются мыши, суслики и подобные грызуны, с сохранением своего специфического хранителя инфекции в каждом территориальном очаге. Заражение чумной коккобациллой происходит при контакте инфицированных животных со здоровыми. В результате развития острой формы болезни зараженные животные погибают, и эпизоотия может прекратиться. Другие во время спячки переносят чуму в вялотекущей форме и, проснувшись весной, являются естественным источником болезни, поддерживая природный инфекционный очаг на данной территории.

По Лондону передвигались «смертельные» тележки, в которые укладывались трупы во время чумной пандемии
Бактерия Yersinia pestis, при схожести названия болезни, не имеет никакого отношения к чуме крупного рогатого скота (КРС). Ее инфекционным агентом является РНК-содержащий вирус, наиболее близкий к возбудителю собачьей чумки. В июне 2011 г. ООН провозгласила, что чума КРС полностью уничтожена на планете.
Если в дикой природе бациллоносителями являются грызуны, то в городах основным резервуаром чумной палочки считаются синантропные крысы (то есть те, образ жизни которых связан с человеком). Основные виды крыс, ответственные за распространение чумы:
Когда происходит заражение человека от инфицированного животного, имеются следующие пути передачи:
Высокая вирулентность и патогенность чумной бациллы обусловлены значительной проникающей способностью и наличием белкового токсина. Факторы патогенности Yersinia pestis закодированы в плазмиде и хромосоме бактерии.
Чума является острым инфекционным заболеванием и относится к особоопасным. Это строго карантинная инфекция, которая характеризуется:

Средневековая иллюстрация, показывающая страдальцев с яйцевидными наростами «бубонами»
Чумная бацилла попадает в организм через ранку при укусе насекомого или сквозь неповрежденный эпидермис и слизистые оболочки дыхательных путей или ЖКТ. Болезнь поражала людей во все времена – достоверно известно о трех пандемиях чумы, охвативших огромные территории:
Во время последней пандемии удалось выявить возбудитель чумы – бактерию Yersinia pestis. Действующую вакцину против этих микроорганизмов создали только в 1926 г.
Скрытый период болезни может продолжаться до 9 дней, а для легочной формы – не более 1-2 дней. Начинается чума остро, температура резко поднимается до 40°С, сопровождается ознобом, признаки интоксикации всегда ярко выражены. В процессе развития болезни быстро поражаются лимфоузлы, легкие, печень, сердце. Независимо от формы, для чумы типичны жалобы больных на мышечные боли и постоянную головную боль. Часто присутствует психомоторное возбуждение, возможны галлюцинации.
Внешнее проявление чумы на лице больного:
Такие симптомы начальной стадии типичны для чумы любой формы. Исходя их симптоматики болезни, Рудневым Г.П. была предложена клиническая классификация чумы, которая используется и сегодня:

Схематичное изображение процентов смертности в зависимости от вида чумы: бубонной – 50%, легочной – 90%, септической – 100%
Симптоматика заболевания в зависимости от вида чумы разнообразна:

Лабораторная диагностика чумы проводится с использованием современных методов микробиологии, иммуносерологии и генетики. Применение современных методов диагностики заболевания, которое вызывается чумными бактериями, полностью оправданно при обследовании пациентов с аномально высокой температурой, находившихся в очаге возникновения инфекции.

Чтобы защитить себя, средневековые врачи надевали необычную маску и балахон
После продолжительных исследований микробиологам удалось установить, что заболевание чумой у человека вызывают бактерии Yersinia pestis. Чума представляет собой особо опасное инфекционное заболевание, поэтому ее лечение проводят исключительно в условиях специализированного стационара. Больным назначается этиотропная терапия и симптоматическое лечение. Препараты, дозировка и схемы подбирают согласно форме инфекции. Параллельно проводится глубокая дезинтоксикация, назначаются жаропонижающие, сердечные, дыхательные и сосудистые аналептики, а также симптоматические средства.
Хотя после перенесения болезни иммунитет формируется, но он крайне слабый и непродолжительный. Нередко наблюдались случаи повторного заражения, и болезнь протекала в столь же тяжелой форме, как первый раз. Противочумная вакцинация дает иммунитет к заболеванию только на 1 год и не имеет 100% гарантии.
При возникновении угрозы инфицирования лицам группы риска – пастухам, сельхозработникам, охотникам, сотрудникам противочумных учреждений – проводится повторная вакцинация через 6 месяцев.
Зоонозная природно-очаговая бактериальная инфекция, характеризующаяся лихорадкой, тяжелой интоксикацией, серозно-геморрагическим поражением лимфатической системы, легких и других органов, сепсисом и высокой летальностью. Легкость заражения, наличие многих механизмов передачи, скорость распространения, тяжелое течение, высокая летальность - особенности, которые позволяют отнести чуму к тем инфекционным заболеваниям, которые оказались способны серьезным образом влиять на здоровье населения и быстро распространяться в международных масштабах; эти заболевания вошли в перечень событий, которые могут создавать чрезвычайную ситуацию в сфере здравоохранения, и поэтому подпадают под регуляцию Международными медико-санитарными правилами 2005 года.
Человечеству известны такие опустошительные пандемии чумы:
В XX в. случаи чумы случались не так часто (с 1958 по 2010 гг. в мире зафиксировано около 50 тыс. случаев чумы, последняя вспышка произошла в 2010 г. в Перу), однако из-за имеющихся природных очагов ликвидировать это заболевание полностью невозможно. Важнейшие природные очаги отмечают в Африке, Америке, Азии.
Возбудитель чумы - Yersinia pestis, принадлежит к роду Yersinia, семейства Enterobacteriaceae. На сегодня существует научное подтверждение того, что чумная палочка образовалась от возбудителя псевдотуберкулеза. Y. pestis - небольшая палочка овоидной формы, окрашивается биполярно, грамотрицательная, спор не образует, неподвижна, имеет капсулу, хорошо растет на простых питательных средах (МПБ, МПА при pH 7,0-7,2), температурный оптимум - 18-22 °С. Y. pestis стойкая к окружающей среде, хорошо переносит низкие температуры, может сохраняться в почве и воде до 9 месяцев, в трутах - до 6 месяцев, в содержимом бубонов - до 4 месяцев, длительно сохраняется в мокроте, но не выдерживает высушивание, при 55 °С погибает в течение 10-15 минут. Дезинфектанты, используемые в стандартных концентрациях, имеют надежное бактерицидное действие.
Чумовая палочка имеет сложную антигенную структуру (18-20 антигенов) и большое количество факторов агрессии. Вирулентность возбудителя определяет І фракция (поверхностная, капсульное вещество), которая образуется только в организме теплокровных животных, а также соматические антигены V и ІV. На сегодняшний день выделяют 3 биоварами Y. pes. с незначительными генетическими вариациями между ними: античный, средневековый и восточный; они циркулируют в определенных географических регионах. Бытует мнение, что последовательное появление этих биоваров и обусловило последовательность трех исторических пандемий чумы.
Согласно классическим представлениям, чума относится к природно-очаговым заболеваниям. Источником инфекции являются различные виды грызунов (около 300 видов), обитающих в степных и пустынных зонах (суслики, сурки, тарбаганы, песчанки, полевки и т.д.), а в антропургических ячейках - крысы и мыши. Чумовая палочка в природе сохраняется благодаря периодически возникающим эпизоотиям у грызунов. Основной механизм передачи инфекции - трансмиссивный, реализуется через блох. После заражения кровью инфицированного грызуна чумной микроб размножается в пищеварительной системе блохи, в дальнейшем формируется "чумной блок", когда чумные палочки накапливаются и заполняют просвет пищеварительного каната. При новом сосании крови блоха срыгивает микроорганизмы, которые накопились, что приводит к инфицированию другого грызуна или человека. Блоха после заражения становится опасной приблизительно через 5 дней и может хранить в себе возбудителя более 1 года.
Инфицирование возможно также вследствие охоты на грызунов с целью употребления их в пищу или для снятия ценного меха. Убой, свежевание туши животного может приводить к повреждению кожных покровов человека, способствовать попаданию возбудителя чумы с кровью больного животного. Употребление в пищу недостаточно термически обработанного мяса может приводить к алиментарному заражению человека чумой. Кроме грызунов в полупустынных зонах могут инфицироваться и болеть и некоторые другие виды животных, например верблюды. От больных верблюдов человек инфицируется при прямом контакте, из домашних животных чумой болеют кошки, которые также могут быть источником инфекции для человека; путь передачи - через царапины и укусы, хотя возможен и аэрогенный механизм заражения.
Особенно опасной для окружающих является больной легочной формой чумы, вследствие передачи возбудителя воздушно-капельным путем. Именно этот факт используют при применении чумы как биологического оружия, когда заражение большого количества людей возможно в результате распыления в воздухе аэрозоля, содержащего этот возбудитель. При других клинических формах чумы у людей контагиозность больных значительно ниже. Восприимчивость человека к чуме очень высока. Индекс контагиозности составляет почти 100%. Иммунитет стойкий, долговременный, антибактериальные и антитоксическое, преимущественно клеточный.
Y. pes. известна как одна из самых инвазивных бактерий. Адаптационные механизмы человека практически не приспособлены сопротивляться проникновению и развитию ее в организме. Поэтому чумная палочка очень быстро размножается. Бактерии в большом количестве производят факторы проницаемости (нейраминидазу, фибринолизин, коагулазу и др.), антифагины, снижающие фагоцитоз, факторы, подавляющие продукцию эндогенного у-интерферона, протеазу, которая активирует плазминоген и разрушает комплемент. Все это способствует быстрому и массивному лимфогенному и гематогенному диссеминированию в органы СМФ с последующей активацией макрофагов.
Важную роль в патогенезе септической чумы и ДВС-синдрома играет эндотоксин (липополицукрид). Выраженная антигенемия, выброс медиаторов воспаления, в том числе и шокогенных цитокинов, вызывают развитие микроциркуляторных расстройств, ДВС-синдрома с последующим развитием инфекционно-токсического шока.
Клиническая картина заболевания в основном определяется местом проникновения возбудителя - через кожные покровы, легкие или пищеварительный покров.
Схема патогенеза чумы имеет три стадии. Сначала возбудитель от места инокуляции лимфогенно проникает в регионарные лимфатические узлы, где кратковременно задерживается. При этом образуется первичный чумной бубон с развитием воспалительных, геморрагических и некротических изменений в лимфатических узлах. Бубоны достигают 5-8 см в диаметре; лимфатические узлы спаяны, тесто-подобной консистенции, неподвижные, на разрезе темно-красного цвета, с очагами некроза. Ткань вокруг бубона отечная. Как реакция на некроз развиваются гнойное воспаление и расплавление ткани лимфатического узла, появляются язвы. При лимфогенном распространении возникают новые бубоны второго, третьего порядка, в которых имеются те же морфологические изменения, что и в бубоне первого порядка. Гематогенное распространение приводит к быстрому развитию чумной бактериемии и септицемии, которые проявляются сыпью, множественными геморрагиями, гематогенным поражением лимфатических узлов, селезенки, вторичной чумной пневмонией, дистрофией и некрозом паренхиматозных органов. В стадии бактериемии развивается сильнейший токсикоз с изменениями реологических свойств крови, нарушениями микроциркуляции и геморрагическими проявлениями в различных органах. Микроциркуляторные расстройства вызывают изменения в сердечной мышце и сосудах, а также в надпочечниках, что провоцирует острую сердечнососудистую недостаточность. Селезенка септическая, резко увеличена (в 2-4 раза), дряблая, дает обильный соскоб пульпы с очагами некроза и лейкоцитной реакцией на некроз.
Вторичная чумная пневмония, развивающаяся в результате гематогенного эмболического занесения инфекции, имеет очаговый характер. В легких вследствие серозно-геморрагического воспаления появляется множество темно-красных очагов с участками некроза, где можно обнаружить большое количество возбудителей. Иногда при первичной инокуляции чумных микробов в кожу кроме бубона развиваются изменения в месте внедрения, т.е. возникает первичный аффект. Последний представлен чумной фликтеной (пузырем с серозно-геморрагическим содержимым) или чумным геморрагическим карбункулом. Между первичным аффектом и бубном появляется лимфангит. На месте карбункула наблюдают отек, уплотнение кожи, которая становится темно-красной; на разрезе видно кровянистое пропитывание всех слоев кожи, а также очаги некроза, окруженные скоплениями лейкоцитов. В дальнейшем карбункул покрывается язвами. Развивается септицемия с такими же изменениями в органах, как и при бубонной чуме.
При аэрогенном пути заражения первично поражаются альвеолы. У них развивается воспалительный процесс с элементами некроза - возникает плевропневмония. На разрезе ткань легкого серо-желтая, в начале заболевания отмечается полнокровие ткани, в просвете альвеол содержится серозно-геморрагический экссудат. Также развивается серозно-геморрагический плеврит. Впоследствии присоединяются стазы, кровоизлияния, развиваются очаги некроза и вторичного нагноения. Дальнейшая бактериемия сопровождается интенсивным токсикозом и развитием септико-геморрагических проявлений в различных органах и тканях. Появление антител при чуме наблюдают в поздние сроки заболевания.
Согласно Международной классификации болезней выделяют следующие формы чумы:
По степени тяжести различают: легкое (только у людей, родившихся в эндемических регионах, или у вакцинированных), средней тяжести, тяжелое течение. Инкубационный период длится 3-6 дней, иногда от нескольких часов до 1-2 дней, у вакцинированных - до 10 дней. Заболевания в тяжелых случаях начинается внезапно с озноба и повышения температуры тела до 39,5-40 °С. С первых часов больные жалуются на сильную головную боль, вялость, головокружение, боли в мышцах. Лицо гиперемированное, глаза красные вследствие инъекции сосудов конъюнктивы. При тяжелом течении болезни черты лица заостряются, появляется цианоз, темные круги под глазами, выражение страдания и ужаса (facies pestica). Язык отечный, сухой, с трещинами, покрытый толстым слоем белого налета, увеличен в размерах. Небные миндалины также увеличены, набухшие, с язвами. Вследствие сухости слизистых оболочек ротовой полости, утолщения и сухости языка речь больных становится неразборчивой. На коже возможна петехиальная сыпь. Пульс частый (до 120-140 в 1 минуту), слабого наполнения, часто аритмичный, иногда нитевидный. Тоны сердца глухие, границы расширены. AД снижается, нередко наступает коллапс, возникает ИТШ. Выражена одышка. Живот вздут, болезненный, увеличены печень и селезенка. В тяжелых случаях возможны кровавая рвота, жидкий стул с примесью слизи и крови. Уменьшается диурез.
Вследствие поражения ЦНС меняется поведение больного. Появляются беспокойство, суетливость, лишняя подвижность, тремор языка. Речь становится неразборчивой, походка - шаткой, нарушается координация движений. Иногда окружающие воспринимают такого больного как пьяного. Уже в первые сутки болезни помрачается сознание, возникает бред, галлюцинации.
При легком течении и средней степени тяжести соответственно уровень лихорадки и интоксикации меньше. На фоне этих общих проявлений чумы развиваются поражения, свойственные различным клиническим формам.
Бубонная чума возникает чаще (80% случаев заболевания чумой), сопровождается развитием лимфаденита. Болезнь начинается остро с повышения температуры тела до 39,5-40 °С и сильной локальной боли в месте образования бубона. Эта боль затрудняет движения и заставляет больного ограничивать их, приобретать неудобное положение. Чаще поражаются подмышечные, бедренные и паховые лимфатические узлы, что обусловлено частой инокуляцией возбудителя в кожу нижних и верхних конечностей, более доступных для укуса блохи. В процесс вовлекается вся топографо-анатомическая группа лимфатических узлов и прилегающие ткани. Лимфатические узлы увеличиваются в размерах; сначала они контурируются, выступают над кожей, при пальпации безболезненны. Кожа над бубоном горячая на ощупь, натянутая, блестящая, красного цвета, со временем становится багрово-синюшной. Постепенно развиваются отек подкожной жировой клетчатки и периаденит, вследствие чего лимфатические узлы сливаются в сплошной конгломерат. Сформированный бубон не имеет четких контуров, неподвижный, резко болезненный при пальпации. В центре бубона пальпируются хрящевидные образования, по периферии - мягкий отек. Размеры бубона - 1-10 см в диаметре. Лимфангит отсутствует. Завершение бубона разное - рассасывание, нагноение, склерозирование.
Довольно часто на 6-8-й день болезни бубон может нагнаиваться. Кожа над ним приобретает сине-бурую окраску и становится тонкой, в центре появляется флуктуация, впоследствии образуется свищ, через который выделяется гнойно-кровянистая жидкость. Обратный процесс в бубоне длится 3-4 недели. С момента вскрытия бубона состояние больного улучшается. Если антибактериальная терапия начата своевременно, наступает полное рассасывание или склерозирование бубона.
Тяжелое течение имеют бубоны, расположенные в области шеи. Подмышечные бубоны при угрозе прорыва в легкие представляют опасность развития вторично-легочной чумы. В случае преодоления возбудителем лимфатического барьера он попадает в общий кровоток и приводит к генерализации инфекционного процесса с образованием очагов инфекции во внутренних органах. Развиваются другие клинические формы чумы.
Целлюлярно-кожная чума случается редко (3-4%). В месте внедрения возбудителя возникает красное болезненное пятно, быстро и последовательно превращающееся в папулу, везикулу и пустулу с темно-кровянистым содержимым, окруженную зоной багрового вала. На месте пустулы образуется язва с желтым дном, которая впоследствии покрывается темным струпом. Язва резко болезненна, заживает медленно с образованием рубца. Одновременно происходит развитие регионарного бубона с соответствующими лихорадочно-интоксикационными проявлениями.
Легочная чума как при первичном, так и вторичном поражении имеет схожую клинику. Поражение легких является самым опасным как в эпидемиологическом, так и в клиническом отношении. Болезнь характеризуется чрезвычайно тяжелым течением и высокой летальностью. Инкубационный период длится от нескольких часов до 1-2 дней. Болезнь начинается внезапно, с быстрого повышения температуры тела до 39,5-40 °С и выше, сопровождается ознобом, нестерпимой головной болью, рвотой. Уже с первых часов заболевания появляются резкая боль в груди, кашель, одышка, бред. Кашель вначале сухой, но очень быстро становится влажным с выделением слизистой прозрачной мокроты. Впоследствии она становится жидкой, пенистой, кровянистой и потом кровавой. Количество мокроты варьирует от нескольких плевков ("сухая чума") до значительного ее выделения (400-500 мл и более в сутки). Быстро нарастают одышка, тахикардия (пульс - 120-140 в 1 минуту). Физикальные данные со стороны легких в этот период не соответствуют тяжелому состоянию больного. Дыхание становится жестким, аускультативным у некоторых больных можно обнаружить крепитации или мелкопузырчатые хрипы. В период разгара нарастает интоксикация. Резко нарушается сознание, усиливается возбуждение больных, возникают бред, галлюцинации. Пульс частый, аритмичный, АД снижается. Выражены одышка (частота дыхания - 40-60 в 1 минуту) и тахипноэ. Лицо одутловатое, с цианозом, появляется петехиальная сыпь и массивные кровоизлияния в кожу. Выделяется большое количество кровавой мокроты. В легких определяют признаки пневмонии - локальное притупление перкуторного звука, обильные мелкопузырчатые влажные хрипы. При рентгенологическом исследовании выявляют множественные мелкие очаги пневмонии, местами сливающиеся. Лобарных поражений при чуме в легких не наблюдают. В терминальной стадии развивается сопорозное состояние вследствие отека-набухания головного мозга (ОНГМ). Кожа приобретает синюшный оттенок из-за наличия кровоизлияний. Лицо обретает землистый оттенок, черты его заострены, глаза западают. На лице выражение ужаса. Дыхание поверхностное, пульс нитевидный, AД снижается до критических цифр. Развиваются прострация, кома. Больные умирают на третий-пятый день от начала болезни вследствие острой дыхательной недостаточности и инфекционно-токсического шока.
Редко (1-3%) наблюдается септическая чума , преимущественно у лиц старше 60 лет. Уже с первых часов болезни появляются признаки ИТШ, который и является причиной смерти больного. Инкубационный период длится несколько часов. Развитие болезни бурное. Начало внезапное: быстро помрачается сознание, появляются возбуждение, дезориентация, невнятная речь, тремор языка, рук, шаткая походка. Лицо одутловатое, гиперемированное. Быстро прогрессируют симптомы болезни. Бубоны не успевают образоваться. Через несколько часов от начала заболевания на фоне тяжелейшей интоксикации развивается геморрагический синдром с массивными кровоизлияниями в кожу и слизистые оболочки. Появляются носовые, легочные, маточные кровотечения, кровавая рвота, кровь в испражнениях, макрогематурия. Очень быстро присоединяется пневмония. Часто развивается менингоэнцефалит (именно тогда этот вариант нужно шифровать как чумной менингит согласно МКБ-10). Нарастают проявления ИТШ, ОСН и ОДН: тахикардия, нитевидный пульс, снижение AД, одышка, тахипноэ. Больные умирают в течение 1-3 суток.
Форма, возникающая при алиментарном заражении, случается очень редко. Согласно МКБ-10 она относится к другим формам чумы. Некоторые авторы склонны рассматривать ее как проявление септической формы. Клиническими признаками являются режущая боль в животе, тенезмы, тошнота, рвота, кровавый понос. В Юго-Восточной Азии описывают фарингальную форму чумы, которая тоже принадлежит к другим формам чумы. Входными воротами служит слизистая оболочка ротовой части горла, образуются подчелюстные бубоны. В природном очаге чумы описано даже субклиническое течение болезни; у контактных лиц иногда обнаруживают фарингальное бактерионосительство.
Лечение чумы непременно требует госпитализации. Госпитализация производится в специализированные стационары, расположенные в строгом противоэпидемическом режиме. При подозрении на чуму немедленно назначают этиотропную терапию без ожидания результатов лабораторного подтверждения. Чем раньше начата этиотропная терапия, тем благоприятнее прогноз заболевания. Основным препаратом для лечения чумы у взрослых, согласно рекомендациям ВОЗ, является стрептомицин. Его вводят внутримышечно или внутривенно в течение 7-14 дней или не менее чем до 5-го дня нормальной температуры тела. Суточную дозу 2,0 г превышать не рекомендуется.
При отсутствии выраженной острой почечной недостаточности (ОПН) возможно применение гентамицина, который вводится внутривенно в течение 10 дней. При невозможности применения аминогликозидов из-за их непереносимости или тяжелой ОПН показан доксициклин перорально в течение 10 дней. В случае резистентности возбудителя чумы к стрептомицину и доксициклину назначают левомицетина сукцинат (особенно при чумном менингите) или хлорамфеникол (левомицетин) также перорально.
Объем патогенетической терапии обусловлен клинической формой и степенью тяжести болезни. В случае развития инфекционно-токсического шока лечение проводят согласно современным рекомендациям. Обязательна дезинтоксикационная терапия. Внутривенно вводят реополиглюкин, 5%-й раствор глюкозы, солевые растворы, диуретики, а при необходимости и глюкокортикостероиды. Необходимыми мерами являются коррекция сердечнососудистой деятельности, поддержка дыхания, строгий контроль за водным балансом. Для борьбы с токсикозом в последние годы применяют плазмаферез.
Осложнения чумы зависят от клинической формы. При бубонной чуме возможно присоединение вторичной инфекции с развитием , а также развитие вторичной . Течение легочной чумы осложняется геморрагическим отеком легких, острой дыхательной недостаточностью и инфекционно-токсическим шоком. При септической чуме могут развиваться ИТШ, острая сердечная недостаточность (ОСН), кровотечения.
При отсутствии адекватного лечения летальность при бубонной чуме достигает 70%, а при лечении - 10-20%. Смертность при легочной чуме в случае лечения составляет 30-50%, а при его отсутствии - 100%. Летальность при септической чуме при отсутствии лечения тоже составляет 100%.
Лечение чумы проводится исключительно в условиях медицинского стационара, где больному обеспечивается надлежащий уход и тем самым обеспечивается его изоляция от здоровых людей.
Выписку реконвалесцентов проводят после полного клинического выздоровления и трехкратного отрицательного результата бактериологического исследования (мазков из ротовой части горла, мокроты), но не ранее чем через 4 недели с момента выздоровления при бубонной форме и 6 недель - при легочной.
Этиотропная терапия:
Дезинтоксикационная терапия:
Чума - агрессивное и стремительно развивающееся заболевание, применение народных средств в лечении которого может оказаться тем самым промедлением, которое впоследствии приведет к летальному исходу. Растительные экстракты не способны оказать достаточного действия на чумную палочку, тем более в короткие сроки, потому при любых беспокойных симптомах и малейшем подозрении на чуму рекомендуется срочно обращаться за медицинской помощью, а не испытывать рецепты народной медицины.
Чума - заболевание, характеризующееся высоким токсическим эффектом, что для женщины в положении обычно означает выкидыш. Лечение чумы у беременной женщины, прежде всего, преследует цель сохранения жизни матери. После прерывания беременности лечение производится по стандартной схеме.
Планирование беременности и ее течение должно быть тем периодом в жизни женщины, когда она всячески оберегает себя от негативных воздействий. Чума на сегодняшний день
не представляет опасности для жителей нашего региона, за исключением риска ее завоза из энзоотических очагов и из-за рубежа. Предотвращение тому осуществляют работники различных противочумных учреждений. Для немедленной защиты в условиях вспышки заболевания ВОЗ проводить прививку не рекомендует. Вакцинация применяется только как профилактическая мера для групп повышенного риска (например, для сотрудников лабораторий). В случае возникновения чумы среди населения употребляют противоэпидемические мероприятия, направленные на локализацию и ликвидацию эпидемического очага. Они включают:
Персонал работает в защитных костюмах для работы с возбудителями IV категории (противочумных костюмах). В энзоотических очагах чумы большое значение имеет санитарно-просветительская работа.
В клиническом анализе крови обнаруживают значительный лейкоцитоз со сдвигом формулы влево, увеличение СОЭ. В моче - белок, эритроциты, зернистые и гиалиновые цилиндры. Развивается олигурия.
Выявление в мазке овоидной грамотрицательной палочки, биполярно окрашенной, дает основание для установления предварительного диагноза чумы. ВОЗ рекомендует экспресс-анализы с импрегнированным субстратом действия для использования в полевых условиях с целью быстрого выявления у пациентов антигенов. Очень важно бактериологическое исследование: посев материала на агар Мартена или Хоттингера с натрия сульфитом,. Для изучения свойств возбудителя чумы с культурой, выделенной от больного, проводят биологические пробы (внутренне-брюшинное, подкожное, внутрикожное введение материала морским свинкам или белым мышам). Большую роль играют серологические исследования: РПГА, РГПГА, РНАг, РНАт, ИФА с моно- или поликлональными антителам. Для экспресс-диагностики применяют РИФ, результат получают через 15 минут. Этот тест имеет 100% чувствительность и специфичность.
Все исследования для выявления чумы проводят в лабораториях, приспособленных, согласно определению ВОЗ, для работы с возбудителями IV группы патогенности (в Украине это лаборатории особо опасных инфекций), работа в которых регламентирована специальными инструкциями. Взятие материала и направление его в лаборатории выполняют в костюме по правилам, установленным для карантинных инфекций.
| Лечение чесотки |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Краткие исторические сведения
В истории человечества нет другой такой инфекционной болезни, которая приводила бы к столь колоссальным опустошениям и смертности среди населения, как чума. С древности сохранились сведения о заболевании чумой, возникавшей у людей в виде эпидемий с большим числом смертельных исходов. Отмечено, что эпидемии чумы развивались вследствие контактов с больными животными. Временами распространение заболевания носило характер пандемий. Известно три пандемии чумы. Первая, известная как «юстинианова чума», свирепствовала в Египте и Восточно-Римской империи в 527-565 гг. Вторая, названная «великой», или «чёрной» смертью, в 1345-1350 гг. охватила Крым, Средиземноморье и Западную Европу; эта самая опустошительная пандемия унесла около 60 млн жизней. Третья пандемия началась в 1895 г. в Гонконге, затем распространилась на Индию, где умерли свыше 12 млн человек. В самом её начале были сделаны важные открытия (выделен возбудитель, доказана роль крыс в эпидемиологии чумы), что позволило организовать профилактику на научной основе. Возбудитель чумы обнаружили Г.Н. Минх (1878) и независимо от него А. Йерсен и Ш. Китазато (1894). Начиная с XIV века, чума многократно посещала Россию в виде эпидемий. Работая на вспышках по предотвращению распространения заболевания и лечению больных, большой вклад в изучение чумы внесли российские учёные Д.К. Заболотный, Н.Н. Клодницкий, И.И. Мечников, Н.Ф. Гамалея и др. В XX веке Н.Н. Жуковым-Вережниковым, Е.И. Коробковой и Г.П. Рудневым были разработаны принципы патогенеза, диагностики и лечения больных чумой, а также создана противочумная вакцина.
Возбудитель - грамотрицательная неподвижная факультативно-анаэробная бактерия Y. pestis рода Yersinia семейства Enterobacteriaceae. По многим морфологическим и биохимическим признакам чумная палочка сходна с возбудителями псевдотуберкулёза, иерсиниоза, туляремии и пастереллёза, вызывающих тяжёлые заболевания как у грызунов, так и у людей. Отличается выраженным полиморфизмом, наиболее типичны овоидные палочки, окрашивающиеся биполярно, Выделяют несколько подвидов возбудителя, различных по вирулентности. Растёт на обычных питательных средах с добавлением гемолизированной крови или сульфита натрия для стимуляции роста. Содержит более 30 антигенов, экзо- и эндотоксины. Капсулы защищают бактерии от поглощения полиморфноядерными лейкоцитами, а V- и W-антигены предохраняют их от лизиса в цитоплазме фагоцитов, что обеспечивает их внутриклеточное размножение. Возбудитель чумы хорошо сохраняется в экскретах больных и объектах внешней среды (в гное бубона сохраняется 20-30 дней, в трупах людей, верблюдов, грызунов - до 60 дней), но высокочувствителен к солнечным лучам, атмосферному кислороду, повышенной температуре, реакции среды (особенно кислой), химическим веществам (в том числе дезинфектантам). Под действием сулемы в разведении 1:1000 гибнет через 1-2 мин. Хорошо переносит низкие температуры, замораживание.
Больной человек может в определённых условиях стать источником инфекции: при развитии лёгочной чумы, непосредственном контакте с гнойным содержимым чумного бубона, а также в результате заражения блох на больном с чумной септицемией. Трупы умерших от чумы людей часто являются непосредственной причиной инфицирования окружающих. Особую опасность представляют больные лёгочной формой чумы.
Механизм передачи разнообразен, чаще всего трансмиссивный, но возможен и воздушно-капельный (при лёгочных формах чумы, заражении в лабораторных условиях). Переносчиками возбудителя являются блохи (около 100 видов) и некоторые виды клешей, поддерживающие эпизоотический процесс в природе и передающие возбудитель синантропным грызунам, верблюдам, кошкам и собакам, которые могут переносить на себе заражённых блох к жилью человека. Человек заражается не столько при укусе блохи, сколько после втирания в кожу её фекалий или масс, срыгиваемых при питании. Бактерии, размножающиеся в кишечнике блохи, выделяют коагулазу, образующую «пробку» (чумной блок), препятствующую поступлению крови в её организм. Попытки голодного насекомого к кровососанию сопровождаются срыгиванием заражённых масс на поверхность кожи в месте укуса. Такие блохи голодные и часто пытаются сосать кровь животного. Контагиозность блох сохраняется в среднем около 7 нед, а по некоторым данным - до 1 года.
Возможны контактный (через повреждённую кожу и слизистые оболочки) при разделке туш и обработке шкур убитых заражённых животных (зайцы, лисы, сайгаки, верблюды и др.) и алиментарный (при употреблении в пищу их мяса) пути заражения чумой.
Естественная восприимчивость людей очень высокая, абсолютная во всех возрастных группах и при любом пути заражения. После перенесённого заболевания развивается относительный иммунитет, не предохраняющий от повторного заражения. Повторные случаи заболевания не являются редкостью и протекают не менее тяжело, чем первичные.
Основные эпидемиологические признаки. Природные очаги чумы занимают 6-7% суши земного шара и зарегистрированы на всех континентах, исключая Австралию и Антарктиду. Ежегодно в мире регистрируют несколько сотен случаев чумы у людей. В странах СНГ выявлено 43 природных очага чумы общей площадью более 216 млн гектаров, расположенных в равнинных (степных, полупустынных, пустынных) и высокогорных регионах. Различают два вида природных очагов: очаги «дикой» и очаги крысиной чумы. В природных очагах чума проявляется в виде эпизоотии среди грызунов и зайцеобразных. Заражение от спящих зимой грызунов (сурки, суслики и др.) происходит в тёплое время года, вто время как от не спящих зимой грызунов и зайцеобразных (песчанки, полёвки, пищухи и др.) заражение имеет два сезонных пика, что связано с периодами размножения зверьков. Мужчины болеют чаще, чем женщины в связи с профессиональной деятельностью и пребыванием в природном очаге чумы (отгонное животноводство, охота). В антропургических очагах роль резервуара инфекции выполняют чёрная и серая крысы. Эпидемиология бубонной и лёгочной форм чумы в наиболее важных чертах имеет существенные различия. Для бубонной чумы характерно сравнительно медленное нарастание заболеваний, в то время как лёгочная чума из-за лёгкой передачи бактерий может в короткие сроки получать широкое распространение. Больные бубонной формой чумы малоконтагиозны и практически незаразны, так как выделения их не содержат возбудителей, а в материале из вскрывшихся бубонов их мало или нет совсем. При переходе болезни в септическую форму, а также при осложнении бубонной формы вторичной пневмонией, когда возбудитель может передаваться воздушно-капельным путём, развиваются тяжёлые эпидемии первичной лёгочной чумы с очень высокой контагиозностью. Обычно лёгочная чума следует за бубонной, распространяется вместе с ней и быстро становится ведущей эпидемиологической и клинической формой. В последнее время интенсивно разрабатывается представление о том, что возбудитель чумы может долгое время находиться в почве в некультивируемом состоянии. Первичное заражение грызунов при этом может происходить при рытье нор на инфицированных участках почв. Данная гипотеза основана как на экспериментальных исследованиях, так и наблюдениях о безрезультативности поисков возбудителя среди грызунов и их блох в межэпизоотические периоды.
Адаптационные механизмы человека практически не приспособлены сопротивляться внедрению и развитию чумной палочки в организме. Это объясняется тем, что чумная палочка очень быстро размножается; бактерии в большом количестве вырабатывают факторы проницаемости (нейраминидаза, фибринолизин, пестицин), антифагины, подавляющие фагоцитоз (F1, HMWPs, V/W-Ar, РН6-Аг), что способствует быстрому и массивному лимфогенному и гематогенному диссеминированию прежде всего в органы мононуклеарно-фагоцитарной системы с её последующей активизацией. Массивная антигенемия, выброс медиаторов воспаления, в том числе и шокогенных цитокинов, ведёт к развитию микроциркуляторных нарушений, ДВС-синдрома с последующим исходом в инфекционно-токсический шок.
Клиническая картина заболевания во многом определяется местом внедрения возбудителя, проникающего через кожные покровы, лёгкие или ЖКТ.
Схема патогенеза чумы включает три стадии. Сначала возбудитель от места внедрения лимфогенно диссеминирует в лимфатические узлы, где кратковременно задерживается. При этом образуется чумной бубон с развитием воспалительных, геморрагических и некротических изменений в лимфатических узлах. Затем довольно быстро бактерии проникают в кровь. В стадии бактериемии развивается сильнейший токсикоз с изменениями реологических свойств крови, нарушениями микроциркуляции и геморрагическими проявлениями в различных органах. И, наконец, после преодоления возбудителем ретикулогистиоцитарного барьера происходит его диссеминирование по различным органам и системам с развитием сепсиса.
Микроциркуляторные нарушения вызывают изменения в сердечной мышце и сосудах, а также в надпочечниках, что обусловливает острую сердечно-сосудистую недостаточность.
При аэрогенном пути заражения поражаются альвеолы, в них развивается воспалительный процесс с элементами некроза. Последующая бактериемия сопровождается интенсивным токсикозом и развитием септико-геморрагических проявлений в различных органах и тканях.
Антительный ответ при чуме слабый и формируется в поздние сроки заболевания.
Инкубационный период составляет 3-6 сут (при эпидемиях или септических формах сокращается до 1-2 дней); максимальный срок инкубации - 9 дней.
Характерно острое начало болезни, выражающееся быстрым нарастанием температуры тела до высоких цифр с потрясающим ознобом и развитием выраженной интоксикации. Характерны жалобы больных на боли в области крестца, мышцах и суставах, головную боль. Возникают рвота (нередко кровавая), мучительная жажда. Уже с первых часов заболевания развивается психомоторное возбуждение. Больные беспокойны, чрезмерно активны, пытаются бежать («бежит, как очумелый»), у них появляются галлюцинации, бред. Речь становится невнятной, походка шаткой. В более редких случаях возможны заторможенность, апатия, а слабость достигает такой степени, что больной не может встать с постели. Внешне отмечают гиперемию и одутловатость лица, инъекцию склер. На лице выражение страдания или ужаса («маска чумы»). В более тяжёлых случаях на коже возможна геморрагическая сыпь. Очень характерными признаками заболевания являются утолщение и обложенность языка густым белым налётом («меловой язык»). Со стороны сердечно-сосудистой системы отмечают выраженную тахикардию (вплоть до эмбриокардии), аритмию и прогрессирующее падение артериального давления. Даже при локальных формах заболевания развиваются тахипноэ, а также олигурия или анурия.
Данная симптоматика проявляется, особенно в начальный период, при всех формах чумы.
Согласно клинической классификации чумы, предложенной Г.П. Рудневым (1970), выделяют локальные формы заболевания (кожную, бубонную, кожно-бубонную), генерализованные формы (первично-септическую и вторично-септическую), внешнедиссеминированные формы (первично-лёгочную, вторично-лёгочную и кишечную).
Кожная форма. Характерно образование карбункула в месте внедрения возбудителя. Первоначально на коже возникает резко болезненная пустула с тёмнокрасным содержимым; она локализуется на отёчной подкожной клетчатке и окружена зоной инфильтрации и гиперемии. После вскрытия пустулы образуется язва с желтоватым дном, склонная к увеличению в размерах. В дальнейшем дно язвы покрывает чёрный струп, после отторжения которого образуются рубцы.
Бубонная форма. Наиболее частая форма чумы. Характерно поражение лимфатических узлов, регионарных по отношению к месту внедрения возбудителя - паховых, реже подмышечных и очень редко шейных. Обычно бубоны бывают одиночными, реже множественными. На фоне выраженной интоксикации возникают боли в области будущей локализации бубона. Через 1-2 дня можно пропальпировать резко болезненные лимфатические узлы, сначала твёрдой консистенции, а затем размягчающиеся и становящиеся тестообразными. Узлы сливаются в единый конгломерат, малоподвижный из-за наличия периаденита, флюктуирующий при пальпации. Длительность разгара заболевания около недели, после чего наступает периодреконвалесценции. Лимфатические узлы могут самостоятельно рассасываться или изъязвляться и склерозироваться вследствие серозно-геморрагического воспаления и некроза.
Кожно-бубонная форма. Представляет сочетание кожных поражений и изменений со стороны лимфатических узлов.
Эти локальные формы заболевания могут переходить во вторичный чумной сепсис и вторичную пневмонию. Их клиническая характеристика не отличается от первично-септической и первично-лёгочной форм чумы соответственно.
Первично-септическая форма. Возникает после короткого инкубационного периода в 1-2 дня и характеризуется молниеносным развитием интоксикации, геморрагическими проявлениями (кровоизлияния в кожу и слизистые оболочки, желудочно-кишечные и почечные кровотечения), быстрым формированием клинической картины инфекционно-токсического шока. Без лечения в 100% случаев заканчивается летально.
Первично-лёгочная форма . Развивается при аэрогенном заражении. Инкубационный период короткий, от нескольких часов до 2 сут. Заболевание начинается остро с проявлений интоксикационного синдрома, характерного для чумы. На 2-3-й день болезни появляется сильный кашель, возникают резкие боли в грудной клетке, одышка. Кашель сопровождается выделением сначала стекловидной, а затем жидкой пенистой кровянистой мокроты. Физикальные данные со стороны лёгких скудные, на рентгенограмме обнаруживают признаки очаговой или долевой пневмонии. Нарастает сердечно-сосудистая недостаточность, выражающаяся в тахикардии и прогрессивном падении артериального давления, развитии цианоза. В терминальную стадию у больных развивается сначала сопорозное состояние, сопровождающееся усилением одышки и геморрагическими проявлениями в виде петехий или обширных кровоизлияний, а затем кома.
Кишечная форма. На фоне синдрома интоксикации у больных возникают резкие боли в животе, многократная рвота и диарея с тенезмами и обильным слизисто-кровянистым стулом. Поскольку кишечные проявления можно наблюдать и при других формах заболевания, до последнего времени остаётся спорным вопрос о существовании кишечной чумы как самостоятельной формы, по-видимому, связанной с энтеральным заражением.
Дифференциальная диагностика
Кожную, бубонную и кожно-бубонную формы чумы следует отличать от туляремии, карбункулов, различных лимфаденопатий, лёгочные и септические формы - от воспалительных заболеваний лёгких и сепсиса, в том числе менингококковой этиологии.
При всех формах чумы уже в начальный период настораживают быстро нарастающие признаки тяжёлой интоксикации: высокая температура тела, потрясающий озноб, рвота, мучительная жажда, психомоторное возбуждение, двигательное беспокойство, бред и галлюцинации. При осмотре больных привлекают внимание невнятная речь, шаткая походка, одутловатое гиперемированное лицо с инъекцией склер, выражением страдания или ужаса («маска чумы»), «меловой язык». Быстро нарастают признаки сердечно-сосудистой недостаточности, тахипноэ, прогрессирует олигурия.
Для кожной, бубонной и кожно-бубонной форм чумы характерна резкая болезненность в месте поражения, стадийность в развитии карбункула (пустула - язва - чёрный струп - рубец), выраженные явления периаденита при формировании чумного бубона.
Лёгочные и септические формы отличают молниеносное развитие тяжёлой интоксикации, выраженных проявлений геморрагического синдрома, инфекционно-токсического шока. При поражении лёгких отмечают резкие боли в груди и сильный кашель, отделение стекловидной, а затем жидкой пенистой кровянистой мокроты. Скудные физикальные данные не соответствуют общему крайне тяжёлому состоянию.
Лабораторная диагностика
Основана на использовании микробиологических, иммуносерологических, биологических и генетических методов. В гемограмме отмечают лейкоцитоз, нейтрофилию со сдвигом влево, увеличение СОЭ. Выделение возбудителя проводят в специализированных режимных лабораториях для работы с возбудителями особо опасных инфекций. Исследования проводят для подтверждения клинически выраженных случаев заболевания, а также для обследования лиц с повышенной температурой тела, находящихся в очаге инфекции. Бактериологическому исследованию подвергают материал от больных и умерших: пунктаты из бубонов и карбункулов, отделяемое язв, мокроту и слизь из ротоглотки, кровь. Проводят пассаж на лабораторных животных (морские свинки, белые мыши), погибающих на 5-7-е сутки после заражения.
Из серологических методов применяют РНГА, РНАТ, РНАГ и РТПГА, ИФА.
Положительные результаты ПЦР через 5-6 ч после её постановки свидетельствуют о наличии специфической ДНК чумного микроба и подтверждают предварительный диагноз. Окончательным подтверждением чумной этиологии болезни являются выделение чистой культуры возбудителя и её идентификация.
Больных чумой лечат только в стационарных условиях. Выбор препаратов для этиотропной терапии, их доз и схем применения определяет форма заболевания. Курс этиотропной терапии при всех формах болезни составляет 7-10 дней. При этом применяют:
при кожной форме - котримоксазол по 4 таблетки в сутки;
при бубонной форме - левомицетин в дозе 80 мг/кг/сут и одновременно стрептомицин в дозе 50 мг/кг/сут; препараты вводят внутривенно; эффективен также тетрациклин;
при лёгочных и септических формах заболевания комбинацию левомицети-на со стрептомицином дополняют назначением доксициклина в дозе 0,3 г/сут или тетрациклина по 4-6 г/сут внутрь.
Одновременно проводят массивную дезинтоксикационную терапию (свежезамороженная плазма, альбумин, реополиглюкин, гемодез, кристаллоидные растворы внутривенно, методы экстракорпоральной детоксикации), назначают препараты для улучшения микроциркуляции и репарации (трентал в сочетании с солкосерилом, пикамилон), форсирования диуреза, а также сердечные гликозиды, сосудистые и дыхательные аналептики, жаропонижающие и симптоматические средства.
Успех лечения зависит от своевременности проведения терапии. Этиотропные препараты назначают при первом подозрении на чуму, основываясь на клинико-эпидемиологических данных.
Эпидемиологический надзор
Объём, характер и направленность профилактических мероприятий определяет прогноз эпизоотической и эпидемической обстановки по чуме в конкретных природных очагах с учётом данных слежения за движением заболеваемости во всех странах мира. Все страны обязаны сообщать ВОЗ о появлении заболеваний чумой, движении заболеваемости, эпизоотиях среди грызунов и мерах борьбы с инфекцией. В стране разработана и функционирует система паспортизации природных очагов чумы, позволившая провести эпидемиологическое районирование территории.
Показаниями к проведению профилактической иммунизации населения являются эпизоотия чумы среди грызунов, выявление больных чумой домашних животных и возможность завоза инфекции больным человеком. В зависимости от эпидемической обстановки вакцинация проводится на строго определённой территории всему населению (поголовно) и выборочно особо угрожаемым контингентам - лицам, имеющим постоянную или временную связь с территориями, где наблюдается эпизоотия (животноводы, агрономы, охотники, заготовители, геологи, археологи и т.д.). Все лечебно-профилактические учреждения должны иметь на случай выявления больного чумой определённый запас медикаментов и средств личной защиты и профилактики, а также схему оповещения персонала и передачи информации по вертикали. Меры по предупреждению заражения людей чумой в энзоотичных районах, лиц, работающих с возбудителями особо опасных инфекций, а также предупреждение выноса инфекции за пределы очагов в другие районы страны осуществляют противочумные и другие учреждения здравоохранения.
Мероприятия в эпидемическом очаге
При появлении больного чумой или подозрительного на эту инфекцию принимают срочные меры для локализации и ликвидации очага. Границы территории, на которой вводят те или иные ограничительные мероприятия (карантин), определяют исходя из конкретной эпидемиологической и эпизоотологической обстановки, возможных действующих факторов передачи инфекции, санитарно-гигиенических условий, интенсивности миграции населения и транспортных связей с другими территориями. Общее руководство всеми мероприятиями в очаге чумы осуществляет Чрезвычайная противоэпидемическая комиссия. При этом строго соблюдают противоэпидемический режим с использованием противочумных костюмов. Карантин вводят решением Чрезвычайной противоэпидемической комиссии, охватывая им всю территорию очага.
Больных чумой и пациентов с подозрением на это заболевание госпитализируют в специально организованные госпитали. Транспортировка больного чумой должна осуществляться в соответствии с действующими санитарными правилами по биологической безопасности. Больных с бубонной чумой размещают по несколько человек в палате, больных лёгочной формой - только в отдельные палаты. Выписывают больных при бубонной форме чумы не ранее 4 нед, при лёгочной - не ранее 6 нед со дня клинического выздоровления и отрицательных результатов бактериологического исследования. После выписки переболевшего из стационара за ним устанавливают медицинское наблюдение в течение 3 мес.
В очаге проводят текущую и заключительную дезинфекцию. Лица, соприкасавшиеся с больными чумой, трупами, заражёнными вещами, участвовавшие в вынужденном забое больного животного и т.д., подлежат изоляции и медицинскому наблюдению (6 дней). При лёгочной чуме проводят индивидуальную изоляцию (в течение 6 дней) и профилактику антибиотиками (стрептомицин, рифампицин и др.) всем лицам, которые могли инфицироваться.
Инфекционист
07.05.2019
Заболеваемость менингококковой инфекцией в РФ за 2018 г. (в сравнении с 2017 г.) выросла на 10 % (1). Один из распространенных способов профилактики инфекционных заболеваний - вакцинация. Современные конъюгированные вакцины направлены на предупреждение возникновения менингококковой инфекции и менингококкового менингита у детей (даже самого раннего возраста), подростков и взрослых.
20.02.2019Главные детские специалисты фтизиатры посетили 72-ю школу Санкт-Петербурга для изучения причин, по которым 11 школьников почувствовали слабость и головокружения после постановки им в понедельник, 18 февраля, пробы на туберкулез
18.02.2019
В России, за последний месяц отмечается вспышка заболеваемости корью. Отмечается более чем трехкратный рост, относительно периода годичной давности. Совсем недавно очагом инфекции оказался московский хостел...
Почти 5% всех злокачественных опухолей составляют саркомы. Они отличаются высокой агрессивностью, быстрым распространением гематогенным путем и склонностью к рецидивам после лечения. Некоторые саркомы развиваются годами, ничем себя не проявляя...
Вирусы не только витают в воздухе, но и могут попадать на поручни, сидения и другие поверхности, при этом сохраняя свою активность. Поэтому в поездках или общественных местах желательно не только исключить общение с окружающими людьми, но и избегать...
Вернуть хорошее зрение и навсегда распрощаться с очками и контактными линзами - мечта многих людей. Сейчас её можно сделать реальностью быстро и безопасно. Новые возможности лазерной коррекции зрения открывает полностью бесконтактная методика Фемто-ЛАСИК.
Косметические препараты, предназначенные ухаживать за нашей кожей и волосами, на самом деле могут оказаться не столь безопасными, как мы думаем
Возбудителем чумы является чумная палочка. А основным резервуаром инфекции в природе служат грызуны и зайцеобразные.
Так же распространять инфекцию могут хищники, которые охотятся на животных данных видов.
Переносчиком чумы является блоха, при укусе которой и происходит заражение человека. Так же передавать инфекцию могут человеческие вши и клещи.
Так же проникновения чумной палочки в организм человека возможно при обработке шкур инфицированных животных или при употреблении в пищу мяса животного, болевшего чумой.
От человека к человеку заболевание передается воздушно-капельным путем.
У человека отмечается высокая восприимчивость к заражению чумой!
Различают достаточно много разновидностей чумы, но чаще всего встречается бубонная форма.
Для чумы характерно резкое, внезапное начало с сильнейшего озноба и повышения температуры тела. К ним присоединяется головокружение, слабость, мышечные боли, тошнота и рвота.
Страдает нервная система больные напуганы, беспокойны, могут бредить, имеют тенденцию куда-то убежать.
Нарушается координация движений, походка, речь.
Для бубонной чумы характерно развитие или чумного бубона. В области его появления пациент испытывает сильную боль. Постепенно образуется бубон плотная опухоль с нечеткими краями, резко болезненная при прикосновении. Кожа над бубоном вначале обычного цвета, горячая на ощупь, затем становится темно-красной, с синюшным оттенком, лоснится.
Так же происходит увеличение других групп лимфатических узлов формируются вторичные бубоны.
При отсутствии лечения бубоны нагнаиваются, затем вскрываются и трансформируются в свищи. Затем постепенно происходит их заживление.
В большинстве случаев заболевание осложняется ДВС-синдромом, то есть диссеминированным внутрисосудистым свертыванием крови.
У 10 % пациентов отмечается гангрена стоп, пальцев или кожи.
Диагностика чумы базируется на эпидемиологических данных. В настоящее время все природные очаги чумы строго регистрируются. Так же для постановки диагноза важны характерные клинические проявления заболевания. Так же проводится бактериоскопическое исследование пунктата бубона и отделяемого язв.
В первую очередь человек, больной чумой, должен быть госпитализирован в инфекционный стационар.
Основными препаратами в лечении заболевания являются антибактериальные средства.
Выписка пациента, переболевшего чумой, из инфекционного стационара производится после полного выздоровления, исчезновения симптомов заболевания и троекратного отрицательного результата бактериологического посева.
При бубонной чуме выписка осуществляется не ранее, чем через 1 месяц с момента выздоровления.
Выздоровевшие люди находятся на диспансерном учете у в течение 3 месяцев после исчезновения последних признаков заболевания.
Более половины населения Европы в Средние века (XIV век) выкосила чума, известная как черная смерть. Ужас этих эпидемий остался в памяти людей по прошествии нескольких веков и даже запечатлен в полотнах художников. Далее чума неоднократно посещала Европу и уносила человеческие жизни, пусть и не в таких количествах.
В настоящее время заболевание чума остается . Около 2 тыс. человек заражается ежегодно. Из них большая часть умирает. Большинство случаев заражения отмечается в северных регионах Китая и странах Центральной Азии. По мнению специалистов для появления черной смерти сегодня нет причин и условий.
Возбудитель чумы был открыт в 1894 году. Изучая эпидемии заболевания, русские ученые разработали принципы развития заболевания, его диагностику и лечение, была создана противочумная вакцина.
Симптомы чумы зависят от формы заболевания. При поражении легких больные становятся высокозаразными, так как инфекция распространяется в окружающую среду воздушно-капельным путем. При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Лечение чумы стало значительно эффективнее с появлением современных антибактериальных препаратов. Смертность от чумы с этого времени снизилась до 70%.
Профилактика чумы включает в себя целый ряд мероприятий, ограничивающих распространение инфекции.
Чума является острым инфекционным зоонозным трансмиссивным заболеванием, которое в странах СНГ вместе с такими заболеваниями, как холера, туляремия и натуральная оспа считается (ООИ).
Рис. 1. Картина «Триумф смерти». Питер Брейгель.
В 1878 г. Г. Н. Минх и в 1894 г. А. Йерсен и Ш. Китазато, независимо друг от друга открыли возбудитель чумы. Впоследствии русские ученые изучили механизм развития заболевания, принципы диагностики и лечения, создали противочумную вакцину.

Рис. 2. На фото чумная палочка — бактерия, вызывающая чуму — Yersinia pestis.

Рис. 3. На фото возбудители чумы. Интенсивность окраски анилиновыми красителями наибольшая на полюсах бактерий.
Php?post=4145&action=edit#

Рис. 4. На фото возбудители чумы — рост на плотной среде колонии. Вначале колонии похожи на битое стекло. Далее их центральная часть уплотняется, а периферия напоминает кружева.
Легко восприимчивы к чумной палочке грызуны (тарбаганы, сурки, песчанки, суслики, крысы и домовые мыши) и животные (верблюды, кошки, лисицы, зайцы, ежи и др). Из лабораторных животных подвержены инфекции белые мыши, морские свинки, кролики и обезьяны.
Собаки никогда не болеют чумой, но передают возбудитель через укусы кровососущих насекомых — блох. Погибшее от заболевания животное перестает быть источником инфекции. Если грызуны, инфицированные чумными палочками, впали в спячку, то заболевание у них приобретает латентное течение, а после спячки они вновь становятся распространителями возбудителей. Всего насчитывается до 250 видов животных, которые болеют, а значит являются источником и резервуаром инфекции.

Рис. 5. Грызуны — резервуар и источник возбудителя чумы.

Рис. 6. На фото признаки чумы у грызунов: увеличенные лимфоузлы и множественные кровоизлияния под кожей.

Рис. 7. На фото малый тушканчик — переносчик заболевания чумой в Средней Азии.

Рис. 8. На фото черная крыса — переносчик не только чумы, но и лептоспироза, лейшманиоза, сальмонеллеза, трихинеллеза и др.

Рис. 9. На фото блоха на коже человека.

Рис. 10. На фото момент укуса блохи.

Рис. 11. Момент укуса блохи.
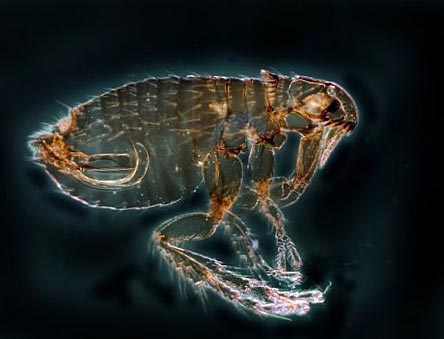
Рис. 12. На фото блоха – основной переносчик чумы. В природе существует более 100 видов этих насекомых.

Рис. 13. На фото сусликовая блоха – основной переносчик чумы.
Заражение происходит через укус насекомого и втирание его фекалий и содержимого кишечника при срыгивании в процессе питания. При размножении бактерий в кишечной трубке блохи под воздействием коагулазы (фермента, выделяемого возбудителями) образуется «пробка», которая препятствует поступлению крови человека в ее организм. В результате чего блоха срыгивает сгусток на кожные покровы укушенного. Инфицированные блохи остаются высокозаразными в течение от 7 недель и до 1 года.

Рис. 14. На фото вид укуса блохи – пуликозное раздражение.

Рис. 15. На фото характерная серия укусов блохи.
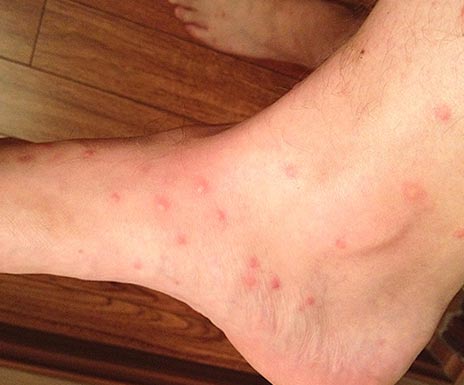
Рис. 16. Вид голени при укусах блох.

Рис. 17. Вид бедра при укусах блох.
Способность чумной палочки образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно с ней бороться, в результате чего возбудитель быстро размножается в органах и тканях человека и животного.
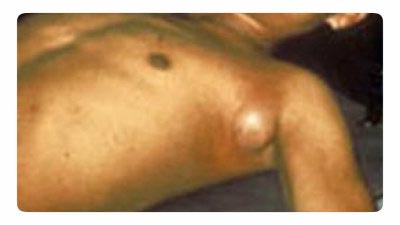
Рис. 18. На фото бубонная чума. Типичное увеличение лимфатического узла в подмышечной зоне.
Болезнь проявляется после проникновения возбудителя в организм на 3 – 6 сутки (редко, но отмечены случаи проявления заболевания на 9 сутки). При попадании инфекции в кровь инкубационный период составляет несколько часов.
Клиническая картина начального периода

Рис. 19. На фото помощь больному чумой оказывается медиками, одетыми в противочумные костюмы.
На месте укуса блохи или контакта с инфицированным животным на кожных покровах появляется папула, которая быстро изъязвляется. Далее появляется черный струп и рубец. Чаще всего кожные проявления являются первыми признаками более грозных проявлений чумы.
Самая частая форма проявления заболевания. Увеличение лимфоузлов проявляется вблизи места укуса насекомого (паховые, подмышечные, шейные). Чаще воспаляется один лимфоузел, реже – несколько. При воспалении сразу нескольких лимфоузлов образуется болезненный бубон. Вначале лимфоузел твердой консистенции, болезненный при пальпации. Постепенно он размягчается, приобретая тестообразную консистенцию. Далее лимфоузел либо рассасывается, либо изъязвляется и склерозируется. Из пораженного лимфатического узла инфекция может попасть в кровяное русло, с последующим развитием бактериального сепсиса. Острая фаза бубонной формы чумы длится около недели.

Рис. 20. На фото пораженные шейные лимфоузлы (бубоны). Множественные кровоизлияния кожных покровов.
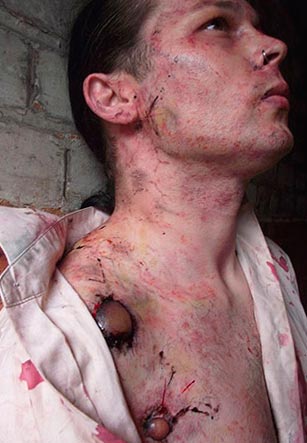
Рис. 21. На фото бубонная форма чумы — поражение шейных лимфоузлов. Множественные кровоизлияния в кожных покровах.

Рис. 22. На фото бубонная форма чумы.
При попадании возбудителя в кровяное русло развиваются распространенные (генерализованные) формы чумы.
Если инфекция, минуя лимфоузлы, сразу попадает в кровь, то развивается первично-септическая форма заболевания. Молниеносно развивается интоксикация. При массивном размножении возбудителей в организме больного вырабатывается огромное число медиаторов воспаления. Это приводит к развитию синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
При распространении инфекции за пределы пораженных лимфоузлов и попадании возбудителей заболевания в кровяное русло развивается инфекционный сепсис, что проявляется резким ухудшением состояния больного, усилением симптомов интоксикации и развитием ДВС-синдрома. Развившийся инфекционно-токсический шок становится причиной гибели больного.
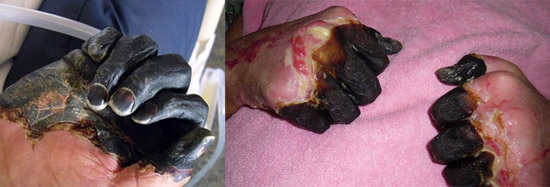
Рис. 23. На фото септическая форма чумы — последствия ДВС-синдрома.

Рис. 24. На фото септическая форма чумы — последствия ДВС-синдрома.
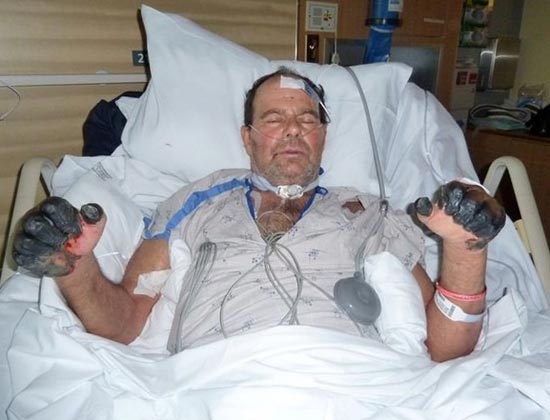
Рис. 25. 59-летний Пол Гэйлорд (житель города Портленд, штат Орегон, США). Бактерии чумы попали в его организм от бродячей кошки. В результате развившейся вторично-септической формы заболевания ему были ампутированы пальцы на руках и ногах.
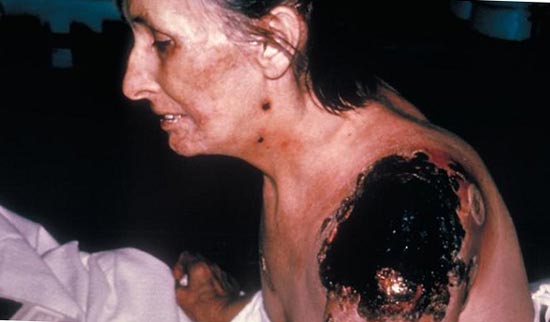
Рис. 26. Последствия ДВС-синдрома.
Легочная форма чумы является самой тяжелой и опасной формой заболевания. Инфекция проникает в альвеолы воздушно-капельным путем. Поражение легочной ткани сопровождается кашлем и одышкой. Повышение температуры тела протекает с сильными ознобами. Мокрота вначале заболевания густая и прозрачная (стекловидная), потом становится жидкой и пенистой, с примесью крови. Скудные данные физикальных исследований не соответствуют тяжести заболевания. Развивается ДВС-синдром. Поражаются внутренние органы. Особую опасность для организма представляют кровоизлияния в сердечную мышцу и надпочечники. Смерть больного наступает от инфекционно-токсического шока.
При поражении легких больные становятся высокозаразными. Они формируют вокруг себя очаг особо опасного инфекционного заболевания.
Является крайне опасной и тяжелой формой заболевания. Возбудители проникают в легочную ткань из пораженных лимфоузлов или с током крови при бактериальном сепсисе. Клиника и исход заболевания, как при первично-легочной форме.
Существование данной формы заболевания считается спорным. Предполагается, что заражение возникает с употреблением инфицированных продуктов. Вначале на фоне интоксикационного синдрома появляются боли в животе и рвота. Далее присоединяется понос и многочисленные позывы (тенезмы). Стул обильный слизисто-кровянистый.
Рис. 27. Фото противочумного костюма — особая экипировка медицинских работников при ликвидации очага особо опасного инфекционного заболевания.
Основой диагностики чумы является быстрое обнаружение чумной палочки. Вначале проводится бактериоскопия мазков. Далее выделяется культура возбудителя, которой заражаются подопытные животные.
Материалом для исследования служит содержимое бубона, мокрота, кровь, кал, кусочки ткани органов умерших и трупов животных.
Возбудителем чумы (Yersinia pestis) является палочковидная биполярная коккобацилла. Анализ на обнаружение чумной палочки методом прямой бактериоскопии является наиболее простым и быстрым способом. Время ожидания результата составляет не более 2-х часов.
Культура возбудителя чумы выделяется в специализированных режимных лабораториях, предназначенных для работы с . Время роста культуры возбудителя составляет двое суток. Далее проводится тест на чувствительность к антибиотикам.
Применение серологических методов позволяет определить наличие и рост антител в сыворотке крови больного к возбудителю чумы. Время получения результата составляет 7 дней.

Рис. 28. Диагностика чумы проводится в специальных режимных лабораториях.
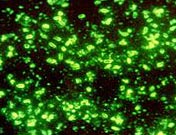
Рис. 29. На фото возбудители чумы. Флюоросцентная микроскопия.

Рис. 30. На фото культура Yersinia pestis.
Антитела на внедрение возбудителя чумы образуются в достаточно поздние сроки развития заболевания. Иммунитет после перенесенного заболевания не длительный и не напряженный. Отмечаются повторные случаи заболевания, которые протекают так же тяжело, как и первые.
До начала лечения больной госпитализируется в отдельный бокс. Медицинский персонал, обслуживающий больного, одевается в специальный противочумный костюм.
Антибактериальное лечение начинается при первых признаках и проявлениях заболевания. Из антибиотиков предпочтение отдается антибактериальным препаратам группы аминогликозидов (стрептомицин), группы тетрациклинов (вибромицин, морфоциклин), группы фторхинолонов (ципрофлоксацин), группы ансамицинов (рифампицин). Хорошо зарекомендовал себя при лечении кожной формы заболевания антибиотик группы амфениколов (кортримоксазол). При септических формах заболевания рекомендуется комбинация антибиотиков. Курс антибактериальной терапии составляет не менее 7 – 10 дней.
Цель патогенетической терапии – снизить интоксикационный синдром путем выведения токсинов из крови больного.
Симптоматическое лечение нацелено на подавление и устранение проявлений (симптомов) чумы и, как следствие, облегчение страданий больного. Оно направлено на устранение боли, кашля, одышки, удушья, тахикардии и др.
Больной считается здоровым, если исчезли все симптомы заболевания и получено 3 отрицательных результата бактериологического исследования.
Выявление больного чумой является сигналом к незамедлительному проведению , которые включают в себя:
После прививки противочумной вакциной иммунитет сохраняется в течение года. Повторно прививаются через 6 мес. лица, которым угрожает повторное заражение: пастухи, охотники, работники сельского хозяйства и сотрудники противочумных учреждений.

Рис. 31. На фото бригада медиков одета в противочумные костюмы.
Прогноз заболевания чумой зависит от следующих факторов:
Наиболее благоприятный прогноз у больных с поражением лимфоузлов. Смертность при этой форме заболевания достигает 5%. При септической форме заболевания показатель смертности достигает 95%.
Чума является и даже при применении всех необходимых лекарственных препаратов и манипуляций болезнь зачастую заканчивается смертью больного. Возбудители чумы постоянно циркулирует в природе и не поддается полному уничтожению и контролю. Симптомы чумы разнообразны и зависят от формы заболевания. Бубонная форма чумы является самой распространенной.
Статьи раздела "Особо опасные инфекции" Самое популярное
| Статьи по теме: | |
|
Биология - наука о живой природе 1 биология наука о живой природе
Биология как наука о живой природе зародилась еще в античные времена, то... Школьная энциклопедия К какой расе относятся сирийцы
90 % населения Сирии составляют мусульмане, 10% христиане. Мусульмане... Лимонный кекс на кефире с маком
Лимонный кекс на кефире без яиц (с пропиткой) — мой любимый рецепт к... | |