Выбор читателей
Популярные статьи
Выделяющаяся при кашле мокрота свидетельствует о скопившемся излишке слизи в дыхательных путях, образуемой в результате простудных заболеваниях. Ее скопление характеризуется попыткой организма избавиться от микроорганизмов, возбуждающих болезнь.
Когда мокрота прозрачного цвета – это считается нормой и не свидетельствует о развитии тяжелых патологических процессов. Если выделяется густая белая мокрота при кашле – это первый признак забить тревогу.
В нашей статье рассмотрим причины появления мокроты белого цвета, а также приведем вниманию читателей терапевтические мероприятия, способствующие устранению проблемы.
Мокрота, как и кашель не является самостоятельным заболеванием, их появление является следствием развития каких-либо болезней в организме. Иногда мокрота, возникнув как очистительный процесс, может переходить в стадию, характеризующую тяжелую патологию. Поэтому очень важно своевременно определить переходный период и диагностировать начало развития болезни.
При кашле на вдохе происходит процесс сокращения мышц пресса, бронхиальные мышцы в это время приходят в тонус. Так нарастает давление в грудной клетке, что приводит к резкому раскрытию дыхательных путей и, как следствие, при сильном выдохе появляется кашель с белой мокротой или выделением слизи другого цвета. Процесс отхаркивания может происходить как непроизвольно, так, и регулируемо желанием человека откашляться.
Важно отметить, что наш организм (бронхи, трахеи) находится в постоянном вырабатывании небольшого количества слизи. Отхаркивание является естественным процессом, который позволяет очистить организм от микробов и пыли, попадающих в него из внешней среды.
По исследовательским показателям в организме человека естественным путем вырабатывается до 100 мл слизи в сутки. Человек не способен ее замечать, так как он сразу ее проглатывает. А вот патологическая мокрота, напротив, приносит неудобства и свидетельствует о наличии той или иной болезни.
Слизь может приобретать различный цвет, это может быть серая мокрота при кашле, белая, зеленая, желтая.
Читайте также:
Также ее выделение иногда превышает норму в 15 раз, в зависимости от заболевания изменяется также и ее консистенция (вязкая, пенистая).

Появившаяся при кашле белая мокрота может свидетельствовать о ряде заболеваний острой или хронической формы.
Для своевременного диагностирования тяжелых патологий нужно обращать внимание на сопутствующие кашлю симптомы:
Если в период простудных заболеваний появляется при кашле мокрота белого цвета, при этом имеет пенистую и вязкую консистенцию, это может характеризовать развитие серьезных патологических процессов в организме, таких как:
| Патология | Описание симптомов |
| Отек легких | Такое заболевание всегда сопровождается кашлем, вызывающим болезненные ощущения, при этом выделяется огромное количество белой мокроты, которая иногда может заполнять всю полость рта. В начале кашля она имеет неприятный запах с гнойной примесью. На последних рефлекторных выдохах при кашле мокрота белая пенистая. |
| Изменения в легочной системе по причине возраста и сидячей работы | Легкие пожилых людей, особенно, если они большую часть своей жизни провели в сидячем положении, уже не в состоянии полноценно выполнять очистительную функцию. Поэтому со временем в нижних отделах легких накапливается пенистая белая мокрота, при кашле густая белая мокрота выходит наружу. Приступы такого кашля зачастую приходятся на ночь, когда человек находится в лежачем состоянии. |
| Ишемическая болезнь сердца | Сопровождается приступами кашля, вследствие которого выделяется мокрота белого цвета. При таком заболевании слизь имеет пенистую консистенцию в обильном количестве. Приступы сильного кашля возникают при принятии человеком положения стоя. |
| Снижение уровня белка в крови | При кашле выделяется жидкая слизь. |
| Интоксикация | Белая слизь выделяется в результате длительного приема лекарственных препаратов, наркотиков, или при нахождении человека в экологически грязной среде. |
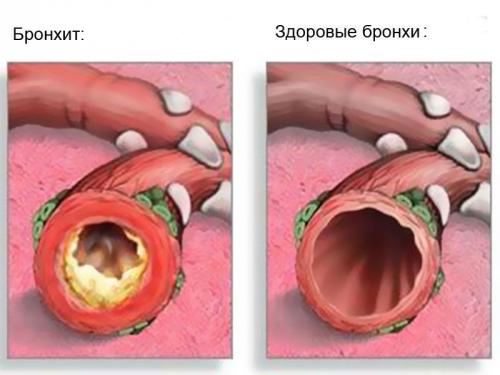
| Бронхит | На начальной стадии заболевания наблюдается выделение белой мокроты в небольшом количестве. Иногда появление мокроты может наблюдаться уже через несколько дней начала болезни, так как бронхит характеризуется , постепенно переходящий в мокрый.
Зачастую бронхит является следствием респираторных инфекций, которые не были до конца излечены или вследствие аллергии на вдыхаемый воздух, содержащий вредные вещества (пыль, химические средства, дым от сигарет и т.д.). |
| Туберкулез | Возбудителем инфекции является палочка Коха. Кашель больного сопровождается частыми приступами с выделением белой мокроты, иногда с примесью крови (см. ).
Кровь выделяется в связи с повреждением дыхательных путей вследствие частых приступов откашливания. Болезнь легко передается воздушно-капельным путем, считается очень опасной. Больному обязательно следует пройти все клинические процедуры, рентгенологическое исследование и курс лечения, которые ему назначит врач тубдиспансера. |
Для точного диагностирования болезни и определения причин появления белой мокроты, пациент проходит анализы, рентгенологическое исследование, бронхоскопию.
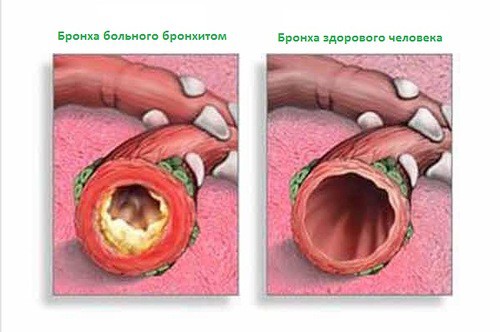
На фото ниже показана бронха здорового и больного человека:
Иногда на приеме у врача можно услышать жалобы пациентов на скопление в горле слизи без признаков кашля. Это состояние является результатом вирусной инфекции или перенесенных простудных заболеваний.
Если в течение 10-12 дней белая мокрота без кашля проходит, это явление считается нормой. Таким способом очищается слизистая носоглотки и это не приносит опасности здоровью.
Однако, если она длиться более 12 дней, при этом наблюдается повышение температуры тела до 37,3 градуса, это может свидетельствовать о ряде таких заболеваний:
Исключить то или иное заболевание следует, обратившись к специалисту, который даст направление на проведение соответствующих анализов и рентгенологическое исследование.
Зачастую мокрота серого цвета при кашле сопровождает всю жизнь курильщиков. У такой категории людей слизь в легких собирается намного обильнее, поэтому и объем мокроты при кашле (который у курильщиков является хроническим) намного увеличен. Утренний кашель курильщика выступает предвестником ХОБЛ (хроническая обструктивная болезнь легких).
Табачный дым содержит более 10 000 видов ядовитых веществ, которые проникая в бронхи, скапливаются там, образуя смолистые вещества. Наряду с этим табачный дым ослабляет реснитчатый эпителий, функция которого заключается в выталкивании вредных веществ из организма наружу, тем самым очищая легкие.
Раздражитель, попадая внутрь, прижимает реснички, сковывая их движение, тем самым в огромном количестве оставаясь в бронхах. Этот процесс приводит к тому, что у курильщиков откашливается серая мокрота.
Также к выделению серой слизи приводит вдыхание токсичных чистящих средств, пыли, краски или иных агрессивных веществ. Скопившаяся в бронхах слизь раздражает дыхательные пути, что вызывает приступ мокрого кашля. Подобное состояние характерно аллергикам и людям, страдающим хроническим синуситом.
Выделяемая сероватая мокрота при кашле также может свидетельствовать о тяжелых патологиях. Например, если она темно-серого цвета – это первый признак онкологии легких, которое сопровождается отмиранием клеток и гниением. Серая мокрота, пенящейся консистенции свидетельствует о развитии астмы или абсцесса легких.
Чтобы распознать заболевание и не допустить возможного инфицирования окружающих необходимо провести анализ на мокроту. Самым достоверным считается бронхоскопия.
Отметим, что диагностировать болезнь только по анализу выделяемой мокроты недостаточно, зачастую специалисты назначают проведение еще и рентгенологического исследования, позволяющее в достаточной мере определить состояние легких.
Медикаментозная терапия назначается только после терапевтического осмотра и результатов проведенных анализов.
Для устранения каждого отдельного случая применим свой комплексный подход лечения, в который должны входить:
Важно отметить, все лекарственные препараты принимаются строго по назначению, инструкция по применению определяется лечащим врачом с учетом поставленного диагноза и индивидуальных характеристик организма.
Также в зависимости от того, какой кашель с белой мокротой, серой или мокротой иного цвета, а также учитывая ее консистенцию, цена на лекарственные препараты может быть различной. Лечение серьезной патологии соответственно будет стоить дороже, чем вылечить самый простой кашель, вызванный респираторной инфекцией.
Больше информации о проблемах здоровья, характеризующихся выделением мокроты при кашле, смотрите на видео в этой статье.
Появление белой мокроты (или любого другого цвета) свидетельствует о том, что в дыхательных путях скопился излишек слизи, выработка которой может быть связана с различными заболеваниями.

Стоит отметить, что человеческий организм, а именно бронхи и трахея, постоянно вырабатывает небольшое количество слизи. Это естественный процесс очистки верхних дыхательных путей от попадающих в них из внешней среды микробов и пыли. Здоровый человеческий организм способен выработать до 100 мл мокроты в сутки, при этом не замечая ее присутствия, так как человек проглатывает ее. Такая мокрота считается нормальной.
К патологической мокроте относят ту, которая вырабатывается во время болезни. Слизь может приобретать различный окрас и увеличивается в объеме до 15 раз. По окрасу и консистенции слизи можно судить о заболевании, хотя вариантов много и цвет мокроты не является единственным способом диагностирования.
Отхаркивание слизи во время кашля бывает при таких болезнях:
Если откашливается прозрачная мокрота, которая имеет густую консистенцию, это свидетельствует о том, что организм борется с простудным заболеванием. Выработку такой слизи могут провоцировать и аллергические реакции, астма, бронхит или воспаление легких. Категорически запрещается проглатывать мокроту или сдерживать кашель. В таком случае слизь накапливается и происходит ее застой, который чреват отравлением организма. Поэтому очень важно, чтобы для лечения применялись отхаркивающие и разжижающие слизь препараты.
С запахом гниения является симптомом поздних стадий онкологических заболеваний дыхательных путей. На начальных стадиях рака слизь может быть прозрачной с примесью кровянистых волокон. Черный или серый цвет выделяемой слизи характерен для курильщиков. Такой цвет она приобретает из-за оседающих в дыхательных путях продуктов горения табака. У людей больных сердечной астмой мокрота имеет жидкую консистенцию и серозный цвет.
При отеке легких отделяется пенистая густая слизь, а при их инфаркте – ярко-красная.
Кроме табачного дыма на цвет мокроты могут влиять и некоторые продукты питания, к ним относится вино и кофе.
Кашель с белой мокротой, которая визуально схожа с творогом, может быть признаком грибковой инфекции или туберкулеза легких.
 Поражение бронхов грибковой инфекцией чаще всего связано с длительным употреблением лекарственных препаратов, таких как антибиотики или другие медикаменты, которые угнетают иммунную систему организма. На слизистых оболочках верхних дыхательных путей образуется патогенная микрофлора.
Поражение бронхов грибковой инфекцией чаще всего связано с длительным употреблением лекарственных препаратов, таких как антибиотики или другие медикаменты, которые угнетают иммунную систему организма. На слизистых оболочках верхних дыхательных путей образуется патогенная микрофлора.
При туберкулезе легких обильное выделение мокроты не наблюдается. Если в белой мокроте присутствуют прожилки красного цвета, то можно утверждать, что заболевание осложнилось легочным кровотечением. Во время кашля сосуды бронхов или гортани могут повреждаться, что приводит к появлению примеси крови в выделяемой слизи.
Наличие белой мокроты, которая имеет водянистую консистенцию, может свидетельствовать о присутствии в организме вирусной инфекции, особенно если болезнь носит хронический характер. Кашель с белой слизью может быть аллергической реакцией на пыль или пары химических веществ.
Первым этапом на пути к выздоровлению является постановка правильного диагноза. Поэтому нельзя заниматься самолечением, необходимо обращаться в медицинское учреждение за квалифицированной помощью.
Несмотря на то что цвет выделяемой слизи из дыхательных путей может характеризовать присутствующее заболевание, необходимо провести более детальную диагностику. Для постановки правильного диагноза делают анализ мокроты при помощи бактериального посева и метода микроскопии в лабораторных условиях. Анализ позволяет выявить патогенную микрофлору.
После определения возбудителя заболевания назначают соответствующее лечение. Кроме основного курса терапии, направленного на уничтожение инородного вируса или инфекции, пациенту прописывают препараты, способствующие отхождению слизи. Существует ряд специальных упражнений, которые облегчают и ускоряют процесс освобождения дыхательных путей от мокроты. К примеру, пациент ложится на спину (без подушки) и, делая сильный выдох и вдох, начинает поворачиваться на 45° вокруг оси своего тела.
У каждого человека в норме выделяется небольшое количество слизи в бронхах и носоглотке, которая выполняет определенные функции и помогает органам очиститься от попадающей туда пыли, патогенных микроорганизмов и инородных частиц. В некоторых ситуациях железы начинают вырабатывать обильное количество секрета, большинство из этих случаев относятся к началу воспалительного процесса гортани, носа и бронхов.
Инфекционные заболевания легких проявляются не только большим количеством отхаркиваемой мокроты, но и продуктивным кашлем, который освобождает легкие от слизи. Но бывают случаи, когда пациент замечает, что у него скапливается мокрота без кашля. Такой сигнал может служить сигналом о патологии в каком-либо органе либо системе организма.
Образование мокроты в горле без кашля – явление довольно неприятное, доставляющее немалый дискомфорт. Когда невозможно откашлять густую вязкую слизь из горла, это мешает полноценно спать, есть и общаться с людьми. Чтобы выявить причину этого синдрома, обязательно понадобится консультация врача, тянуть при стойком выделении мокроты, особенно если она желтая, зеленая и имеет структуру комочков. Такая симптоматика может указывать на опасные заболевания.
Условно можно разделить причины возможного обильного выделения мокроты без кашля на несколько категорий:
Структура и цвет мокроты могут быть различными, в зависимости от патологии
Нужно рассмотреть каждую из причин подробнее, о каких заболеваниях может сигнализировать организм, начиная чрезмерное выделение мокроты, не сопровождаемое откашливанием.
Слизистые оболочки носовых ходов покрыты ресничками и бокаловидными клетками, которые продуцируют выделение слизистого секрета. Этот секрет необходим для защиты поверхности слизистой от проникновения в клетки вирусов, грибков и патогенных микроорганизмов.
Реснички двигаются в одном и том же направлении, обеспечивая вывод наружу слизи вместе с частицами пыли и грязи. От скопления вирусов и бактерий человека спасает чихательный рефлекс. Образование слизи в носу – абсолютно нормальное явление.
Но бывает так, что секрет, образующийся в полости носа, выделяется активнее, чем обычно. Во время сна слизь стекает по задней стенке гортани, а по утрам в горле ощущается дискомфорт, как будто комок. Обычно это неприятное ощущение проходит в течение получаса после пробуждения и подъема с кровати.
Если подобное явление наблюдается часто, или длится в течение продолжительного времени, это может говорить о развивающемся заболевании:
Во время насморка слизь выделяется в большом количестве, при этом активно стекает по задней стенке гортани и попадает в горло, а также в желудок при проглатывании. При гайморите гнойная слизь говорит об активном размножении в полости пазух бактериальной инфекции. При вазомоторном рините секрет обычно имеет прозрачный цвет, а мокрота, попадающая в горло, не такая вязкая и густая.
Во время аденоидита у детей появляется не только мокрота в горле без кашля, но и осиплость голоса, гнусавость и невозможность полноценного дыхания через нос.
Если кашель не беспокоит, а слизь в горле собирается, то причины мокроты могут быть в инфекционном заболевании горла:
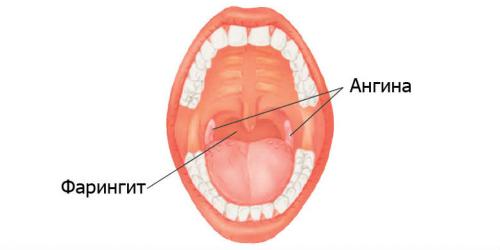
Острые воспалительные процессы сопровождаются скоплением мокроты в горле
Воспаление гортани приводит к усиленному отхождению мокроты, раздражению поверхности слизистой оболочки горла и усилению клинических проявлений заболевания. Пациента при этом беспокоят першение и болезненность в области миндалин, осиплость голоса, недомогание и повышение температуры тела.
Обильная секреция мокроты без кашлевого рефлекса может возникать в следующих ситуациях:
Образование слизи во время бронхита
Если образование мокроты беспокоит на протяжении длительного времени, продуктивного кашля нет, а слизь приобретает неестественный цвет или неправильную консистенцию (если она белая, желтоватая, густая либо вылетает в виде комков), тем более, если она неприятно пахнет – обязательно нужно обратиться к врачу. Не стоит ждать, пока все пройдет само собой или заниматься лечением на дому.
Среди патологических состояний пищеварительного тракта, которые проявляются чрезмерным отхождением мокроты и скоплением ее в горле, можно выделить гастроэзофагеальный рефлюкс и дивертикулы пищевода. При этих заболеваниях происходит заброс содержимого желудка в гортань, и человек ощущает изжогу, комок в горле и дискомфорт. Если дивертикул не дает пище свободно проходить по пищеводу, это приводит к раздражению слизистой оболочки и усиленному выделению слизистого секрета.
Для подтверждения диагноза необходимо обратиться к врачу-гастроэнтерологу и пройти соответствующее обследование.
Важной причиной образования слизи считается аллергическая реакция организма на внешние раздражители. При попадании аллергена на поверхность слизистой оболочки носоглотки происходит ее раздражение, что сопровождается обильным выделением секрета, чиханием и ринитом. Устранение симптомов возможно после проведения соответствующего антигистаминного лечения.
В некоторых случаях пациенты жалуются на то, что у них скапливается мокрота в горле, не подозревая о том, что это вязкая густая слюна, образующаяся в большом количестве. Избыточная секреция слюны вызывает дискомфорт и массу неприятных ощущений.
Причины, провоцирующие этот синдром, могут быть различными:

Интенсивное отделение вязкой слюны служит не только сигналом о наличии заболевания в организме, но и поводом для комплексов и невозможностью нормально общаться с людьми
Борьбу с гиперсаливацией следует начинать после проведенного обследования и выявления причин синдрома.
Борьба с повышенным образованием мокроты в горле должна начинаться с установления причины. Препараты, которые могут использоваться во время лечения, различны и также подбираются с учетом фактора, спровоцировавшего чрезмерное образование мокроты:

Препараты от воспаления должен назначать только врач
Хороший эффект для избавления от мокроты в горле дает полоскание. Его можно проводить с помощью отвара целебных трав, соли, пищевой соды, фурацилина и других антисептических препаратов. Хорошо себя зарекомендовали рецепты для проведения полоскания на основе меда и чеснока. Эффективно снимает воспаление рассасывание прополиса во рту – это не только обеззараживает, но и выводит мокроту, а также устраняет болевой синдром.
Для выведения мокроты не только из горла, но и из бронхов, применяются ингаляции с небулайзером. Для проведения применяют физраствор, минеральную воду, средства от кашля в виде капель для небулайзера. Паровые ингаляции противопоказаны детям и беременным женщинам, но они также полезны для выведения мокроты и снятия воспаления носоглотки.
Любой сигнал организма, говорящий о наличии патологии, не должен оставаться без внимания. Чтобы выяснить истинную причину чрезмерного образования мокроты (тем более, если проблема постоянная и ярко выраженная), нужно обратиться к терапевту, который на основании предварительного осмотра сможет отправить пациента к узким специалистам. Лечение, рекомендованное врачом после обследования, нужно проводить четко, соблюдая все предписания, тогда можно будет не только забыть о проблеме, но и предотвратить ее появление в будущем.
Выделение мокроты при кашле не является самостоятельным заболеванием. Это всего лишь симптом, но очень распространенный и характерный для многих болезней дыхательных путей. Встречается такое проявление, как при обычной простуде, так и при серьезных патологиях. О тяжести заболевания можно судить после исследования секрета.
Скопление слизи происходит в основном в бронхах, на слизистой гортани и трахеи, а также в легких. Нормальное дыхание нарушается и появляется кашель, как рефлекторная реакция, отхаркивание слизи по утрам. Наиболее частыми причинами является:
Слизистые оболочки полости рта, гортани носоглотки и других дыхательных путей, являются отличной питательной средой для многих бактерий. Все это способствует активному развитию воспалительного процесса и появлению .
Отхождение слизи из носоглотки свидетельствует в основном о простудных заболеваниях. Такой симптом характерен для ангины, хронического ринита, фронтита, фарингита. Во время диагностики необходимо исключить гастро-энтеральный рефлюкс, при котором часто происходит отхаркивание слизи после еды. Для данной патологии характерно затекание пищи из желудка обратно в пищевод. В результате небольшое количество жидкости попадает на слизистую дыхательных путей, вызывая их раздражение.
Такой симптом наблюдается при бронхитах, пневмонии, туберкулезе легких или онкологической патологии. Эти заболевания объединяют очень схожие симптомы. Это кашель, повышение температуры тела, общее недомогание, боли в груди.
Во время кашля может быть отхаркивание слизи с кровью. Такое проявление свидетельствует о тяжелых формах болезни. Наиболее часто кровь появляется по причине поражения легких туберкулезом или онкологией. Но кровяные тяжи наблюдается и при обычной простуде, когда отход мокроты затруднен, а кашель носит сухой характер. В этом случае мелкие сосуды лопаются, и происходит попадание крови в слизь. Это не является серьезной патологией и не носит разрушающий характер.
При осмотре мокроты обращают внимание на ее цвет и консистенцию. Чтобы провести правильную диагностику секрет должен быть свежим. Белая или бесцветная жидкость свидетельствует о наличии острого бронхита или ранних стадиях пневмонии. По объему мокроты мало и не каждый раз она выделяется после кашля.
При переходе в хроническую форму секрет становиться вязким и пенистым. Объем увеличивается, иногда в несколько раз. Но в случае вирусной или аллергической пневмонии его количество остается скудным.
Серозная мокрота характерна для бронхоэктатической болезни. При отеке легкого появляются кровянистые прожилки в серозном содержимом. Гнойно-серозная слизь с зловонным запахам наблюдается у больных с абсцессом легкого или инфицированием бронхоэктазов.
Гнойная мокрота имеет желтый или зеленовато-желтый цвет. Выделяют больные туберкулезом, последней стадией рака легкого, а также при абсцессе и бронхоэктазе.
Терапевтические мероприятия зависят от формы патологии вызвавшей скопление и выделение слизи. После уточнения диагноза, проведения бактериологического исследования мокроты, назначается индивидуальный курс лечения. Все препараты и методы прописывает врач. Правильный прием, по схеме и следование рекомендациям врача помогут быстро и без осложнений избавиться от проблемы. В качестве лечебного воздействия рекомендуется следующее:
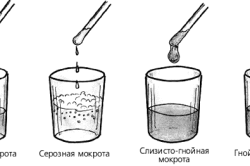
Мокрота выделяется при различных заболеваниях органов дыхания и удаляется из дыхательных путей при кашле и отхаркивании. Количество мокроты может быть различным: от единичных плевков при бронхите и начальных формах воспаления легких до 1-2 л при нагноительных заболеваниях легких (см. Бронхоэктазы). Отделение мокроты зависит от проходимости бронхов, от положения больного (например, усиление выделения мокроты при положении на здоровом боку). Мокрота запаха обычно не имеет; она приобретает гнилостный или зловонный запах при гнилостном процессе в легких, при их распаде. Консистенция и цвет мокроты зависят от ее состава. Мокрота может быть жидкой, вязкой и густой. Различают мокроты слизистую, серозную, гнойную, слизисто-гнойную, серозно-гнойную и кровянистую.
Появление мокроты всегда свидетельствует о заболевании. Определение количества и свойств мокроты имеет большое диагностическое значение. Количество мокроты может быть различным: от нескольких плевков при остром бронхите или в начале воспаления легких до 1–2 л в сутки при нагноительных заболеваниях легких (абсцесс, гангрена, бронхоэктазы).
Под мокротой понимаются выделения бронхов и трахей во время различных заболеваний, к которым добавляются частицы слюны и выделения слизистой носа. В норме в легких постоянно вырабатывается слизь, необходимая для очищения нижних дыхательных путей от вдыхаемых пылинок и микробов. В ней имеются иммунные тельца. Внутренняя сторона бронхов покрыта ресничками, благодаря работе которых слизь транспортируется из дыхательных органов и проглатывается человеком. У здоровых людей за день может выработаться до 100 миллилитров слизи.
Возникновение мокроты при воспалительных процессах в легких
Когда человек заболевает и болезненные процессы локализуются в органах дыхания, количество вырабатываемой у него мокроты может увеличиться до 150 миллилитров в день. В зависимости от заболевания, окраска выделений может быть разной. По характеру и цвета мокрота бывает:
Мокрота бывает жидкой, густой и вязкой. Как правило, запаха не имеет, если отсутствуют гнилостные процессы в легких.
По цвету слизи можно определить какое заболевание стало причиной ее появления:
Мокрота неразрывно связана с кашлем. Данное сочетание возникает при заболеваниях, связанных с усилением выработки бронхиального секрета, бывает с образованием мутной жидкости в местах воспаления дыхательных органов. При этом важное значение имеет внешний вид откашливаемой мокроты, что позволяет поставить диагноз и прослеживать результаты лечения.
Если кашель сопровождается гнойными, неприятно пахнущими выделениями, то речь может идти о прорыве абсцесса дыхательных органов. Если же вместе с усилением кашля увеличивается выделение мокроты, это может означать переход воспаления в хроническую форму.
Прежде чем начать лечение кашля с мокротой, необходимо сдать анализы. Они осуществляются методом бактериологического посева на наличие патогенной флоры и микроскопии. По результатам обследования врач назначает больному курс лечения.
Избавление от мокроты осуществляется путем разжижения и создания необходимых условий для ее быстрого отхождения. Этому способствует:
Важно помнить, что правильное лечение может назначить только специалист.

Медики употребляют термин «трехслойная мокрота» (внизу — гной и остатки клеток, в середине - желтовато-зеленоватая, мутная водянистая жидкость, сверху гнойно-слизистая пенистая масса), являющийся симптомом бронхоэктатических заболеваний. Такая мокрота с неприятным сладковатым запахом может являться симптомом гнойного бронхита, вызванного бактериями, порождающими гниение. Зловонный запах мокроты бывает при гангрене легких. При заболевании туберкулезом человек откашливает обильное количество мокроты, содержащей разрушенную и погибшую ткань легких. Причиной астматического бронхита или бронхита может являться аллергия к различной пыли, находящейся в окружающей среде. Человек, вдыхая воздух, содержащий большое количество раздражающих дыхательные пути веществ, заболевает различными профессиональными болезнями, напр. пневмокониозами (горнорабочие, углекопы). Профессиональной бронхиальной астмой могут заболеть: работники типографий (от вдыхания гуммиарабика), работники сельского хозяйства (от вдыхания пыли хлебных злаков и фуража), зубные техники, домохозяйки (от домашней пыли).
| Статьи по теме: | |
|
Биография Ибрагим петрович ганнибал биография личная жизнь
Прадед прославленного российского поэта Александра Пушкина Абрам... Пороки сердца - лечение народными средствами
Неизвестное всегда, как минимум, настораживает или его начинают бояться,... Ежегодная индексация средств материнского капитала
Для поддержки материнства и детства государство выплачивает материнский... | |