Хронический отит - вялотекущее воспаление в среднем ухе, которое характеризуется периодическим истечением гнойного экссудата из слухового прохода. Деструкция барабанной перепонки приводит к стремительному развитию кондуктивной тугоухости и аутофонии. При несвоевременном обращении к врачу восстановить остроту слуха практически невозможно.
В 90% случаев хронический отит развивается из острого воспаления, которое неправильно лечили. В остальных случаях патология возникает в качестве осложнения скарлатинозного отита, рецидивирующего евстахеита или тубоотита. Несвоевременное устранение гнойных очагов в ухе приводит к появлению лабиринтита, мастоидита и других серьезных патологий.
Этиология заболевания
Основной причиной развития хронического является инфекция, возбудителями которой могут быть грамположительные и грамотрицательные бактерии или грибки. Патогенные микроорганизмы поражают непосредственно слуховой проход или же носоглотку, откуда попадают в ушную полость посредством евстахиевой трубки. К числу патогенов, провоцирующих развитие ЛОР-заболевания, относятся:
- клебсиелла;
- стафилококк;
- пневмококк;
- протей;
- гемофильная палочка;
- риновирусы.
Ушные и носовые ходы связаны между собой, поэтому любые воспалительные процессы в носоглотке способны привести к развитию ушного заболевания. По этой причине примерно 80% детей переносят отит в раннем детстве.
Спровоцировать размножение болезнетворной флоры в ушной полости могут:
- сниженная реактивность организма;
- инфекционные заболевания;
- травмы черепа и носа;
- дефицит витаминов и микроэлементов;
- патологии уха и носовой перегородки.
У детей грудного возраста заболевание чаще всего развивается на фоне общего инфекционного заболевания. Ввиду ослабленной защиты организма условно-патогенные бактерии стремительно развиваются, провоцируя интоксикацию. Это приводит к появлению очагов воспаления в носоглотке, где локализуются патогены. Они легко проникают в евстахиеву трубку, что приводит к инфекционному поражению слизистой оболочки ушной полости.
Симптоматическая картина
- ощущение заложенности. По причине скопления гнойного экссудата внутри уха чувствуется сильный дискомфорт, вызванный ощущением переливания жидкости в среднем ухе;
- шум в ушах. Развитие слуховой дисфункции, связанное с нарушенным проведением звукового сигнала к слуховым косточкам, приводит к появлению шума в ушах. Пациенты жалуются на аутофонию, которая характеризуется резонированием собственного голоса в ушной полости;
- болевые ощущения. В периоды обострения болезни в тканях протекают острые катаральные процессы, вследствие чего наблюдается расплавление слизистых оболочек. Патологические изменения в структурах уха приводят к появлению «стреляющей» боли;
- головокружение. Деструкция слуховых косточек, сопряженная с поражением полукружных каналов в ушном лабиринте, становится причиной сбоев в работе вестибулярного аппарата, что выражается в пространственной дезориентации;
- гнойные выделения. В результате жизнедеятельности бактерий в барабанной полости появляются гнойные массы с неприятным запахом, которые периодически эвакуируются в наружный слуховой канал.
Признаки отита у детей
К числу общих клинических проявлений ЛОР-заболевания у детей можно отнести гипертермию, озноб, отсутствие аппетита и капризность.
Воспалительные процессы в ушной полости приводят к возникновению прободных отверстий в перепонке, вследствие чего начинается гноетечение.
По причине общего ухудшения самочувствия и воспаления слизистой барабанной полости классическими симптомами хронического отита станут:
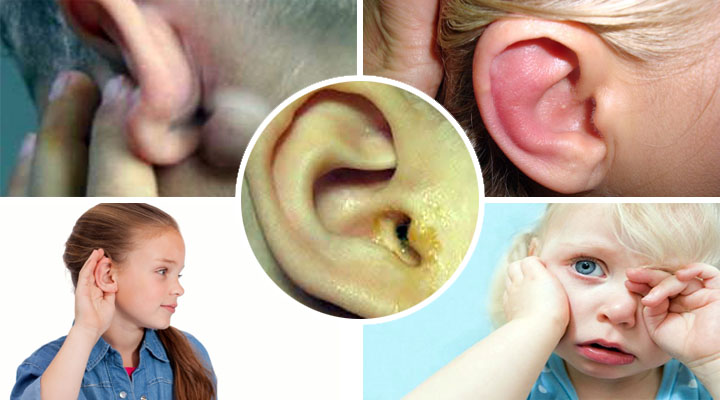
Если вовремя не диагностировать патологию и не начать терапию, очаги воспаления могут распространиться на здоровые ткани. В результате ушная боль может иррадиировать в зубы, шею, висок или переносицу. На фоне общего ослабления иммунитета к бактериальной инфекции часто присоединяется грибковая флора (отомикоз). Аллергическая реакция на метаболиты патогенов становится причиной возникновения зуда и экзематозных высыпаний в ушной раковине.
Важно! Прогрессирование болезни ведет к поражению костной капсулы, расположенной во внутреннем ухе. Это может стать причиной развития лабиринтита или менингита.
Формы хронического отита
Как вылечить хронический отит? Принципы лечения ушной патологии определяются местом локализации воспалительных процессов в ухе, а также типом прободения ушной перепонки. В связи с этим выделяют несколько форм заболевания, а именно:
- мезотимпанальная – центральная перфорация с образованием прободного отверстия в самом центре ушной мембраны. Рецидивирующее воспаление, возникающее при ОРЗ, приводит к появлению полипов. Их разрастание способствует закупорке ушного канала, что чревато развитием стеноза;
- эпитимпанальная – краевая перфорация с прободением в верхнем отделе перепонки. Деструкция тканей слизистых оболочек и ушной мембраны ведет к появлению опухолевидных новообразований (холестеатомы). При прогрессировании болезни развивается кондуктивная тугоухость и аутофония;
- эпимезотимпанальная – смешанная перфорация, характеризующаяся возникновением прободных отверстий в обоих отделах ушной мембраны.
Холестеатомы провоцируют разрушение костной ткани сосцевидного отростка, что приводит к развитию мастоидита, поэтому при диагностике эпитимпального отита лечение нужно начинать немедленно.
Особенности лечения
Принципы лечения хронического отита у взрослых и детей отличаются разве что видом используемых средств фармакотерапии. Однако медикаментозное лечение играет второстепенную роль в купировании основных проявлений ушной патологии. Для устранения гнойных выделений из уха применяют санирующие операции, которые улучшают отток гнойного экссудата из ушной полости.
выделений из уха применяют санирующие операции, которые улучшают отток гнойного экссудата из ушной полости.
Для лечения хронического отита могут использоваться следующие методы комплексной терапии:
- тимпаностомия – дренирование ушной полости посредством ввода специальных трубок в слуховой канал;
- тимпанопластика – операция, с помощью которой в барабанной перепонке устраняются прободные отверстия;
- фонофорез – рассасывающая физиотерапевтическая процедура, которая способствует устранению экссудата из среднего уха;
- антибактериальная терапия – убивает болезнетворные бактерии в ушной полости, что способствует купированию воспалительных процессов.
На начальных стадиях развития ушной патологии специалисты назначают консервативное лечение с применением медпрепаратов антисептического, противоотечного и антифлогистического действия. При отсутствии положительной динамики назначается антродренаж, т.е. оперативное лечение с последующей санацией ушной полости лекарственными растворами.
Детская терапия
ЛОР-заболевание у детей грудного возраста может провоцироваться аллергической реакцией на прикорм или грудное молоко. Поэтому педиатры рекомендуют соблюдать кормящим мамам специальную гипоаллергенную диету, которая позволила бы снизить риск развития . Стоит учесть, что антибактериальная терапия детям в возрасте до 2-3 лет противопоказана, что обусловлено низкой реактивностью иммунитета. Однако для лечения хронического отита, осложненного лабиринтитом или мастоидитом, могут применяться антибиотики пенициллинового или цефалоспоринового ряда.
У детей до 2 лет барабанная перепонка значительно прочнее и толще, чем у взрослых. Поэтому даже при скоплении большого количества гноя в ухе ее целостность не всегда нарушается, что приводит к попаданию гнойных масс во внутреннее ухо, а не во внешний слуховой проход. Чтобы предотвратить развитие лабиринтита, менингита и абсцесса мозга совершают прокол ушной мембраны (парацентез), который способствует эвакуации гноя наружу.
Обзор препаратов
Как лечить хронический отит? В рамках комплексного лечения для купирования катаральных процессов при обострении заболевания могут использоваться средства фармакотерапии. Они способствуют уничтожению возбудителей инфекции, снятию отечности и ускорению процессов регенерации тканей:
процессов регенерации тканей:
- ушные капли («Отинум», «Отизол») – устраняют боль при перфорации ушной перепонки, препятствуют попаданию инфекции в ;
- системные антибиотики («Флемоксин», «Аксетин») – угнетают активность бактериальной флоры, что приводит к устранению очагов воспаления;
- кортикостероиды («Кандибиотик, «Софрадекс») – устраняют воспаление и отек со слизистых ушной полости и евстахиевой трубки;
- антисептики («Мирамистин», «Жидкость Бурова») – убивают болезнетворные микроорганизмы в очагах воспаления, что ускоряет регенерацию тканей.
Схема лечения хронического отита зависит от стадии развития воспалительных процессов и распространенности очагов поражения. Самолечение может стать причиной появления тугоухости, глухоты и более серьезных осложнений.
- Периодическое или постоянное выделение гноя из уха, иногда с примесью крови. Выделения из уха могут быть с неприятным запахом.
- Стойкое снижение слуха.
- Заложенность уха.
- Ощущение переливания жидкости в ухе.
- Периодическая боль в ухе.
- Шум в ухе.
- Головокружение.
- Нарушение подвижности мышц лица (парез лицевого нерва) – при далеко зашедшем процессе.
- Головная боль – обычно появляется только при развитии осложнений (воспаления мозговых оболочек и др.).
Формы
- Хронический гнойный средний отит
– вызывается различными бактериями, чаще всего, несколькими одновременно. Условно выделяют два вида хронического гнойного среднего отита, хотя на деле часто границу между ними провести трудно:
- мезотимпанит – в воспаление вовлечена только слизистая оболочка барабанной полости, кость остается неповрежденной. Обычно отмечается перфорация (дефект) барабанной перепонки различных размеров в ее центральном отделе;
- эпитимпанит – в воспаление часто вовлекается кость. В большинстве случаев при эпитимпаните происходит развитие холестеатомы – образования, состоящего из клеток верхнего слоя кожи наружного слухового прохода, которые врастают в барабанную полость через перфорацию, расположенную в верхнем отделе барабанной перепонки. Гнойное воспаление ускоряет рост холестеатомы, которая давит на окружающие ткани и разрушает их.
- Хронический экссудативный отит
– скопление вязкой жидкости в барабанной полости более 2-х месяцев, целостность барабанной перепонки при этом обычно сохранена. Развивается в результате длительного нарушения функции слуховой трубы (связывает полость среднего уха с носоглоткой).
- Хронический адгезивный отит
– образование рубцовой ткани в барабанной полости, рубцевание барабанной перепонки. Все структуры среднего уха (слуховые косточки) спаиваются между собой и с барабанной перепонкой, что приводит к стойкому снижению слуха. Хронический адгезивный отит является обычно следствием повторных острых средних отитов или длительно текущего нелеченного экссудативного отита.
Причины
Причины развития хронического среднего отита:
- нелеченный или недолеченный острый средний отит;
- рубцы в барабанной полости вследствие повторяющихся острых средних отитов;
- дисфункция слуховой трубы (соединяет полость среднего уха с носоглоткой);
- некоторые инфекционные заболевания, например, скарлатина (заболевание, вызванное обычно бета-гемолитическим стрептококком группы А, проявляется мелкоточечной сыпью, повышением температуры тела, слабостью, головной болью, воспалением небных миндалин).
Способствуют переходу острого среднего отита в хронический:
- различные хронические воспалительные заболевания (например, очаги инфекции в околоносовых пазухах – хронический синусит);
- нарушение носового дыхания (искривление перегородки носа, аденоиды – патологически увеличенная глоточная миндалина);
- сахарный диабет – хроническое заболевание, сопровождающееся увеличением в крови уровня глюкозы (сахара);
- иммунодефициты – нарушения иммунитета, приводящие к повышенной восприимчивости организма к инфекциям. Могут быть врожденными и приобретенными (например, СПИД);
- длительное лечение химиопрепаратами;
- курение, злоупотребление алкоголем;
- неполноценное питание, жизнь в неблагоприятных климатических или социальных условиях.
Провоцирующим фактором обострения хронического среднего отита может быть:
- переохлаждение;
- попадание в ухо воды;
- простудное заболевание.
Диагностика
- Анализ жалоб и анамнеза заболевания:
- отмечает ли пациент выделение гноя из уха, снижение слуха, заложенность уха, в течение какого времени беспокоят данные жалобы;
- были ли однократные или повторные острые средние отиты (острое воспаление среднего уха), какое проводилось лечение;
- имеются ли хронические заболевания, нарушение носового дыхания.
- Осмотр уха (отоскопия), в том числе с использованием микроскопа или эндоскопа. Если в слуховом проходе присутствует гной, необходимо аккуратно очистить ухо, чтобы тщательно рассмотреть барабанную перепонку.
- При хроническом гнойном среднем отите вне обострения обычно определяется перфорация (дефект) барабанной перепонки.
- Могут отмечаться участки втяжения барабанной перепонки (так называемые ретракционные карманы).
- При обострении хронического гнойного среднего отита отмечается выделение гноя из перфорации.
- При хроническом экссудативном отите перепонка обычно целая, за ней просвечивает жидкость.
- При хроническом адгезивном отите на перепонке видны рубцы, она деформирована, втянута.
- Исследование слуха:
- камертональные пробы (специальные пробы с камертонами, позволяют выяснить, связано ли снижение слуха только с хроническим воспалением в среднем ухе или присоединилось поражение слухового нерва);
- аудиометрия – исследование слуха с помощью специального прибора. Позволяет более точно определить степень снижения слуха, а также вовлечение в процесс слухового нерва.
- При сохранении целостности барабанной перепонки проводят тимпанометрию. Метод позволяет оценить подвижность барабанной перепонки, давление в барабанной полости. При наличии жидкости или рубцов в среднем ухе отмечается снижение или полное отсутствие подвижности барабанной перепонки, что отражается на форме кривой тимпанограммы.
- При хроническом гнойном среднем отите берут мазок из уха для определения бактерий-возбудителей заболевания и их чувствительности к антибиотикам.
- Компьютерная томография (КТ) височных костей.
- Вестибулярные пробы (оценка головокружения, равновесия) – для выявления поражений внутреннего уха.
- При необходимости консультация .
Лечение среднего отита хронического
Лечение зависит от формы и стадии заболевания.
- При наличии перфорации (дефекта) барабанной перепонки строго противопоказано попадание в ухо воды. Во время принятия душа или купания необходимо закрывать ухо ватой, смоченной в масле.
- При обострении хронического гнойного среднего отита проводят консервативное лечение. Наиболее эффективным методом является регулярное промывание уха у отоларинголога и использование ушных капель с антибиотиками. Важно не допустить применения капель, содержащих токсичные для уха вещества, а также спирт, поскольку это может привести к необратимой потере слуха из-за токсического действия на слуховой нерв. Самолечение в такой ситуации крайне опасно.
- Консервативное лечение хронического гнойного среднего отита стоит рассматривать как предоперационную подготовку. Основным методом лечения является операция, цель которой – восстановить целостность барабанной перепонки, чтобы предотвратить проникновение в среднее ухо инфекции и улучшить слух.
- Операцию проводят чаще под наркозом, заушным доступом (разрез за ушной раковиной, более радикальный вариант) или через наружный слуховой проход (разрез внутри уха, более щадящий вариант). Выбор техники операции зависит от распространенности воспалительного процесса, наличия и размеров холестеатомы (осложнение хронического среднего отита в виде опухолеподобного образования, состоящего из клеток верхнего слоя кожи, врастающих в полость среднего уха и височную кость), навыков хирурга.
- Дефект барабанной перепонки закрывают различными материалами. Удобно использовать для этого собственный хрящ пациента, который берут обычно из козелка (хрящевой отросток, закрывающий вход в наружный слуховой проход), т.к. в дальнейшем не происходит его отторжения. Берут очень маленький кусочек хряща, козелок после этого практически не меняет форму.
- После операции пациент должен находиться под наблюдением лечащего врача, проводится промывание уха.
- При хроническом экссудативном отите показано шунтирование барабанной полости: под местным обезболиванием в барабанной перепонке делают небольшое отверстие, в которое на несколько месяцев устанавливают шунт – микроскопическую трубочку. Через шунт удаляют содержимое из полости среднего уха, вводят лекарства. Отверстие в перепонке после удаления шунта обычно зарастает самостоятельно.
- При хроническом адгезивном среднем отите для восстановления слуха также показано хирургическое лечение – иссечение рубцов из полости среднего уха, замена рубцовой барабанной перепонки трансплантатом (искусственной барабанной перепонкой), например, из собственного хряща пациента.
- Для эффективного лечения хронического среднего отита крайне важно ликвидировать очаги хронического воспаления в носу, носоглотке, околоносовых пазухах, восстановить носовое дыхание.
Осложнения и последствия
- Мастоидит (воспаление сосцевидного отростка височной кости) – характеризуется припухлостью, отечностью заушной области.
- Внутричерепные осложнения (менингит – воспаление твердой мозговой оболочки, энцефалит – воспаление вещества мозга, абсцесс мозга – ограниченный гнойник в мозге) характеризуются тяжелым общим состоянием, сильнейшей головной болью, появлением мозговых симптомов (напряжение затылочных мышц, рвота, спутанность сознания и др.).
- Тромбоз синусов (полости в твердой мозговой оболочке, в которых собирается венозная кровь). При этом отмечается сильная головная боль, экзофтальм (выпученные глаза), судороги, кома (отсутствие сознания) и другие тяжелые нарушения работы нервной системы.
- Неврит лицевого нерва (воспаление лицевого нерва) – проявляется асимметрией лица, нарушением подвижности половины лица.
- Отогенный сепсис – генерализованная инфекция, распространяемая в различные органы и ткани с током крови.
- Холестеатома - образование, состоящее из клеток верхнего слоя кожи наружного слухового прохода, которые врастают в барабанную полость через перфорацию (дефект) барабанной перепонки. Может разрушать окружающие ткани, в том числе кость.
- Необратимое снижение слуха.
- Риск летального исхода.
Профилактика среднего отита хронического
- Своевременное и адекватное лечение острого среднего отита.
- Лечение хронических заболеваний носа, носоглотки; коррекция носового дыхания.
- Коррекция иммунодефицитных состояний и сахарного диабета - хронического заболевания, сопровождающегося увеличением в крови уровня глюкозы (сахара).
- Своевременное обращение к врачу при появлении первых признаков заболевания уха. Недопустимо самолечение, самостоятельное использование ушных капель (они могут быть неэффективны или даже опасны), прогревание уха без назначения врача.
Дополнительно
Барабанная полость взрослого человека имеет объем около 1 см 3 , в ней расположены слуховые косточки, ответственные за передачу звукового сигнала – молоточек, наковальня и стремечко.
Барабанная полость связана с носоглоткой слуховой (евстахиевой) трубой, с помощью которой происходит выравнивание давления снаружи и внутри от барабанной перепонки: во время глотательных движений слуховая труба открывается, среднее ухо оказывается связанным с внешней средой.
В норме барабанная полость заполнена воздухом.
У вас в браузере отключен java script, вам надо его включить или вы не сможете получить всю информацию по статье «Хронический отит и симптомы проявления».
Хронический отит - основные симптомы:
Хронический отит – это воспалительное заболевание среднего уха, которое характеризуется образованием отверстия в барабанной перепонке с постоянным или рецидивирующим выделением гноя из ушной раковины.
Этиология
Хронический средний отит развивается на основе острой формы заболевания и при частых эпизодах воспаления барабанной полости. Первоначальными причинами формирования такого недуга являются инфекция или механическое повреждение.
Недуг формируется в ушной полости человека по определённым причинам:
- рубцы в ухе из-за рецидивов обострения;
- дисфункция слуховой трубы;
- болезни инфекционного характера, например, .
Также провоцирующим фактором могут становиться частые сморкания сразу двумя ноздрями. Носовые и ушные ходы взаимосвязаны, поэтому если поражается слизистая носа или начинается , то вполне возможно развитие отита.
Причинами перехода острого в хронический могут быть:
- воспалительные болезни ЛОР-органов;
- затруднение носового дыхания;
- иммунодефициты;
- продолжительное использование химиопрепаратов;
- никотин и спиртное;
- несбалансированный рацион;
- неподходящий климат.
У детей хронический гнойный средний отит развивается от инфекции, которая воздействует на неустойчивый иммунитет. Также провоцирующим фактором могут стать особенности строения уха и носовой перегородки, неправильное питание и нехватка в организме витаминов. Способствовать прогрессированию недуга могут:
- переохлаждение;
- перепады давления;
- простуда;
- попадание воды в ухо.
Классификация
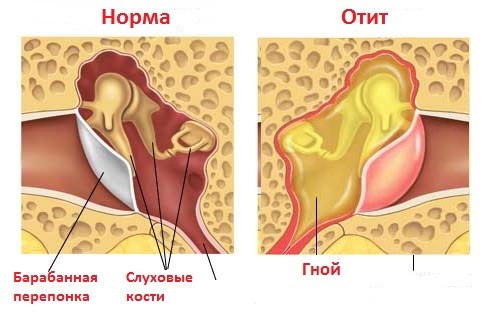
Клиницистами установлено, что хронический отит бывает 3-х видов:
- хронический гнойный средний отит (ХГСО) – провоцируется бактериями. Разделяется ещё на два подтипа – мезотимпанит, при котором повреждается исключительно барабанная полость, а кость не воспаляется, и эпитимпанит, характеризующийся поражением кости;
- экссудативный отит – на протяжении двух и более месяцев в барабанной полости скапливается вязкая жидкость. При этом перепонка не повреждается, но у человека может сильно нарушаться работа слуховой трубы;
- хронический адгезивный отит – появляются рубцы в барабанной полости, а также на перепонке, все слуховые косточки срастаются между собой, что провоцирует существенное ухудшение слуха. Прогрессирует такая форма от частых рецидивов болезни или при продолжительном течении экссудативной формы.
По направленности болевого синдрома доктора разделяют три основных вида:
- наружный – формируется зачастую от механических повреждений ушной раковины и наружного слухового прохода;
- средний – появление в барабанной полости, слуховой трубе и сосцевидном отростке;
- внутренний – недолеченный отит предыдущей формы провоцирует повреждение вестибулярного аппарата.
В моменты обострения патология проходит несколько стадий развития:
- воспалительная, ещё называется , - формируется воспаление в слуховой трубе;
- катаральная, начинается воспаление на оболочке среднего уха;
- депорформативная, проявляется в виде гнойных сгустков в среднем ухе;
- постперфоративная, гнойные скопления начинают вытекать из уха;
- репаративная, воспалённые участки уменьшаются, поражённые участки затягиваются рубцами.
Симптоматика
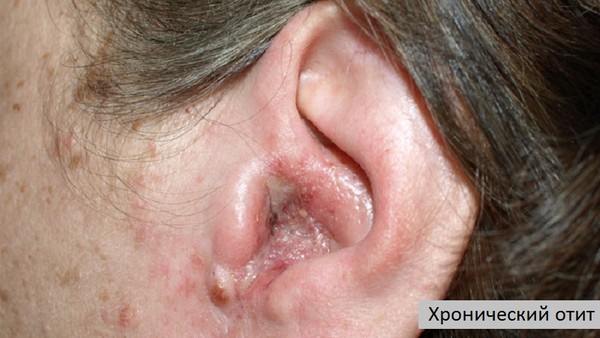
Хронический отит проявляется разнообразными симптомами, которые отличаются в зависимости от стадии обострения и расположения очага воспаления. Доктора отмечают основные морфологические признаки прогрессирования отита – незаживающее повреждение в барабанной перепонке, временные гнойные скопления и выделение из уха и ухудшение слуха.
В зависимости от места расположения очага воспаления, пациента могут одолевать разные симптомы. Клиническая картина при прогрессировании наружного отита заключается в сильном болевом синдроме в ушной раковине, который усиливается при перепадах давления. Также чувствуется дискомфорт при открытии ротовой полости и при введении специального аппарата для осмотра поражённой зоны. Внешняя раковина заметно отекает и краснеет.
Клинические проявления хронического отита среднего уха отличаются в зависимости от стадии развития:
- 1 стадия – закладывает уши, температура не повышается, шум и звон в ушах, ;
- 2 стадия – усиливается заложенность поражённого уха, боль интенсивная, пронзительного характера и появляется неприятный шум, может повышаться температура тела;
- 3 стадия – появляются гнойные образования в среднем ухе, болевой синдром прогрессирует и переходит на зубы, глаза и шею, температура тела очень высокая, отмечается кровоизлияние в барабанную перепонку, может пропадать слух;
- 4 стадия – болевой синдром и шум уменьшаются, однако гнойное воспаление усиливается, гной начинает вытекать из ушной раковины;
- 5 стадия – интенсивность симптомов снижается, может отмечаться снижение слуха.
Развитие можно распознать по головокружению, тошноте, рвоте, нарушенному равновесию при ходьбе, сильному шуму в ушах и ухудшению слуха. Также при появлении такой формы недуга будет проявляться симптоматика обострения среднего уха.
Диагностика
Во время диагностики хронического гнойного отита доктору важно уточнить жалобы, собрать анамнез заболевания и жизни больного. Для этого медику нужно узнать:
- были ли гнойные выделения у пациента из ушной раковины;
- снижался ли слух;
- как давно обострилась симптоматика;
- были ли рецидивы воспаления, и как протекало заболевание;
- есть ли хронические недуги и нарушения в носовом дыхании.
Затем проводится осмотр ушной полости - отоскопия. Если в ушном проходе у пациента имеется гной или серные пробки, то его нужно убрать, чтобы доктор тщательно мог осмотреть и проанализировать состояние барабанной перепонки и слухового прохода.
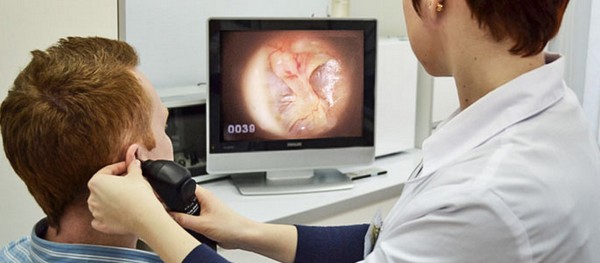
Также важно определить слух пациента, проводя камертональные пробы и аудиометрию.
При целой барабанной перепонке пациенту проводится тимпанометрия, благодаря которой можно определить подвижность перепонки. Если в полости есть жидкость или образовались рубцы, то подвижность перепонки может быть снижена или полностью отсутствовать. Это можно заметить по искривлённой форме тимпанограммы.
Чтобы выявить бактерии, которые стали причиной развития патологии, доктор делает мазок из уха.
Также может проводиться томография височных костей и вестибулярные пробы.
В случае необходимости больного могут направить на консультацию к неврологу.
Лечение
В моменты обострения симптоматики, человека беспокоят вопросы, которые связаны с тем, как лечить хронический отит. Чтобы вылечить такую форму патологии, больному нужен значительный период времени, а иногда и хирургическая помощь. Медикаментозная терапия довольно часто назначается вместе со средствами народной медицины, однако нетрадиционные препараты не нужно самостоятельно принимать без консультации доктора. Пациент может только усугубить своё состояние и спровоцировать развитие осложнений.
Лечение хронического отита заключается в соблюдении таких рекомендаций доктора:
- уменьшить попадание бактерий в ухо – не нырять, не посещать пляжи и бассейны, в душе мыть голову с закрытыми ушными раковинами;
- использование каплей с антибактериальным эффектом.
Если консервативная терапия больному не помогла, ему назначается более эффективное средство для лечения воспаления ушей – хирургическая помощь. В рамках такой терапии пациенту проводится операция на восстановление структуры барабанной перепонки и предотвращение попадания инфекции внутрь.
Оперативное вмешательство может осуществляться несколькими способами:
- через ушной проход;
- путём разреза за ухом.
Благодаря радикальному лечению, доктору удаётся не только значительно улучшить состояние больного, но и удалить полипы, опухолевидные образования, которые могли сформироваться от воспалительного процесса.
Хронический туботимпанальный гнойный средний отит также излечивается оперативным путём. Медикаментозное лечение используется только в качестве подготовки в операции. При такой терапии пациента можно избавить от всевозможных очагов развития инфекции – воспаление в носу, носоглотке и придаточных пазухах носа.
После проведения операции у больного наступает период реабилитации, который длится 2 недели и заключается в прохождении курса физиотерапии.
Осложнения
Если обострение отита не было вовремя устранено, то у человека могут развиться серьёзные осложнения:
- и/или ;
- венозных синусов;
- отогенный ;
- холестеатома;
- полная потеря слуха.
Профилактика
Чтобы не спровоцировать развитие хронического гнойного среднего отита доктора рекомендуют своевременно лечить заболевания ЛОР-органов. Также недуг можно предотвратить правильным устранением и корректировкой иммунодефицитного состояния.
Медики запрещают проводить самолечение каплями или прогреванием, так как могут начаться серьёзные осложнения.
Если Вы считаете, что у вас и характерные для этого заболевания симптомы, то вам может помочь врач


 выделений из уха применяют санирующие операции, которые улучшают отток гнойного экссудата из ушной полости.
выделений из уха применяют санирующие операции, которые улучшают отток гнойного экссудата из ушной полости. процессов регенерации тканей:
процессов регенерации тканей:

