Выбор читателей
Популярные статьи
АО «Медицинский университет Астана»
Кафедра «Введения в клинику»
На тему: Алгоритм действия медицинской сестры при желудочно-кишечном кровотечении
Выполнил: Аманбаев Р.
244 Ом группа
Астана 2010
Введение
1Патофизиологические нарушения
2 Определение объема кровопотери и тяжести состояния больного
Медицинскую терапию для неваскулярного кровотечения следует рассматривать отдельно от таковой при варикозном кровотечении. Лекарственная терапия при варикозном кровотечении включает использование вазоактивных лекарств, которые мало влияют на выживаемость пациентов, но уменьшают вероятность рецидива кровотечения.
Хирургия обычно предназначена для случаев, когда эндоскопическая терапия не увенчалась успехом. Это лучший способ остановить активное кровотечение, но он несет в себе более высокую смертность и заболеваемость. Активное кровотечение - невосприимчивость к эндоскопической терапии.
3 Инфузионная терапия
4 Диагностика причин кровотечения
5 Кровотечения из верхних отделов ЖКТ
6 Диагностика причин кровотечения из верхних отделов ЖКТ
7 Основные причины кровотечений из верхних отделов ЖКТ и их специфическая терапия
8 Кровотечения из нижних отделов ЖКТ
9 Основные причины кровотечений из нижних отделов ЖКТ и их специфическая терапия
Перфузионное кровотечение - предотвращает эндоскопическую визуализацию. Непрерывное повторное кровотечение - несмотря на технически успешное эндоскопическое лечение. Пациенты с низким риском смерти, которые испытали неудачные попытки эндоскопии. Хирургическое лечение острого варикозного кровотечения редко выполняется из-за высокого риска смертности. Пациенты с острыми варикозными кровотечениями нуждаются в трансъюгулярном внутрипеченочном портосистемном шунте, который несет риск энцефалопатии.
Гиповолемический шок от тяжелой потери объема. Обструкция от массивной быстрой внутрисосудистой кровопотери. Рассеянная внутрисосудистая коагуляция от шока и потери коагуляции. Очень важно, чтобы пациенты с кровотечением управлялись агрессивно из-за увеличения смертности, связанной с продолжающимся кровотечением.
Заключение
Список использованной литературы
Введение
Желудочно-кишечные кровотечения (ЖКК) - одна из наиболее частых причин экстренной госпитализации в стационары хирургического профиля. Терапевтическая задача при кровотечении из желудочно-кишечного тракта (ЖКТ) проста и логична: состояние больного должно быть стабилизировано, кровотечение остановлено и проведено лечение, целью которого является предотвращение впоследствии эпизодов ЖКК. Для этого необходимо установить источник кровотечения и его локализацию. К числу самых серьезных ошибок, которые могут иметь весьма тяжелые последствия, относятся недооценка тяжести состояния больного и начало диагностических и лечебных манипуляций без достаточной подготовки пациента. Чтобы правильно оценить объем кровопотери и состояние больного, необходимо ясно представлять себе, какие изменения возникают в организме при этой патологии.
В первую очередь, медсестра будет иметь особую роль в сестринском обслуживании, которая помогает пациенту в гиповолемическом шоке. Комфорт пациента можно поддерживать, оценивая необходимость аналгезии. Поэтому первоочередное значение имеет оценка сестринского ухода пациентов. Необходимо получить как можно больше информации о проблемах со здоровьем пациента, использовании лекарств и потреблении алкоголя.
Физическая оценка должна быть сосредоточена на весе, состоянии кожи и мышечных потерях и других признаках заболевания печени. Психологическое благополучие следует исследовать, чтобы определить, не беспокоит ли пациент чрезмерное беспокойство из-за неопределенности их прогноза или многочисленных диагностических процедур и процедур лечения, которые они, возможно, пережили. Пациентам необходимо предоставить достаточное время для обсуждения и изучения эмоциональных аспектов их болезни. Медсестры должны активно привлекать пациентов к образованию в отношении диагностики, лекарственной терапии и причинных факторов.
1 Патофизиологические нарушения
Острая кровопотеря при ЖКК, как и при любом виде достаточно массивного кровотечения, сопровождается развитием несоответствия между уменьшенной массой циркулирующей крови и объемом сосудистого русла, что приводит к падению общего периферического сопротивления (ОПС), снижению ударного объема сердца (УOC) и минутного объема кровообращения (МОК), падению АД. Так возникают нарушения центральной гемодинамики. В результате падения АД, снижения скорости кровотока, повышения вязкости крови и образования в ней агрегатов эритроцитов нарушается микроциркуляция, изменяется транскапиллярный обмен. От этого в первую очередь страдают белковообразовательная и антитоксическая функции печени, нарушается продукция факторов гемостаза - фибриногена и протромбина, повышается фибринолитическая активность крови. Нарушения микроциркуляции ведут к нарушениям функции почек, легких, головного мозга.
Для обеспечения адекватной поддержки могут потребоваться соответствующие направления первичной помощи. Это оказывает существенное влияние на ресурсы здравоохранения, и лучший менеджмент требует тесного сотрудничества между медицинским и хирургическим персоналом и медсестрами.
Эта статья была двойным слепым рецензированием. Пожалуйста, помните, что представление любого материала регулируется нашими Условиями и Условиями, а также путем подачи материала, подтверждающего ваше согласие с настоящими Условиями. Острый верхний желудочно-кишечный кровотечение распространен. Пациентам требуется одновременная реанимация и клиническая оценка, а затем направление для эндоскопии. Имеются значительные события с точки зрения острого эндоскопического и медицинского лечения кровоизлияний в верхних отделах желудочно-кишечного тракта, а также разработки прогностических инструментов для руководства руководством.
Защитные реакции организма направлены прежде всего на восстановление центральной гемодинамики. Надпочечники реагируют на гиповолемию и ишемию выделением катехоламинов, вызывающих генерализованный спазм сосудов. Эта реакция ликвидирует дефицит заполнения сосудистого русла и восстанавливает ОПС и УОС, что способствует нормализации АД. Возникающая тахикардия увеличивает МОК. Далее развивается реакция аутогемодилюции, в результате чего из интерстициальных депо в кровь поступает жидкость, которая восполняет дефицит объема циркулирующей крови (ОЦК) и разжижает застойную, сгущенную кровь. Центральная гемодинамика стабилизируется, восстанавливаются реологические свойства крови, нормализуются микроциркуляция и транскапиллярный обмен.
Важное значение имеет предотвращение повторного кровотечения. Это требует понимания как этиологии, так и факторов риска рецидива, а также медицинских и эндоскопических методов лечения, доступных для снижения этих рисков. Острый верхний желудочно-кишечный кровотечение является общей неотложной медицинской ситуацией. Хотя его заболеваемость может снижаться, смертность от верхних желудочно-кишечных кровотечений остается высокой, примерно 6-8%. В зависимости от места и скорости кровотечения пациент может присутствовать с меланой, гематемией, гематоцезией или обмороком.
2 Определение объема кровопотери и тяжести состояния больного
Тяжесть состояния больного зависит от объема кровопотери, однако при кровотечении в просвет желудка или кишечника судить об истинном количестве излившейся крови не представляется возможным. Поэтому величину кровопотери определяют косвенно, по степени напряжения компенсаторно-защитных реакций организма, используя ряд показателей. Наиболее надежным и достоверным из них является разница ОЦК до и после геморрагии. Исходный ОЦК вычисляют по номограмме.
Мелаена также может быть результатом кровотечения в более дистальный тонкий кишечник или проксимальную ободочную кишку. Большинство пациентов с верхним желудочно-кишечным кровотечением требуют управления больницей. Врач общей практики играет важную роль в оценке и реанимации пациентов, а затем в управлении им после выписки для снижения риска повторного кровотечения.
Первоначальная клиническая оценка направлена на гемодинамическую стабильность пациента и потребность в немедленной реанимации. Представляющий симптом, прошлая медицинская история и современные лекарства важны для установления этиологии и тяжести кровоизлияния. История недавней диспепсии или использования аспирина или другого нестероидного противовоспалительного препарата может указывать на кровоточащую язву. Наличие хронического заболевания печени повышает вероятность кровотечения из варикоза.
Гемоглобин косвенно отражает величину кровопотери, но является довольно непостоянной величиной.
Гематокритное число достаточно точно соответствует кровопотере, но не сразу, так как в первые часы после кровотечения пропорционально уменьшаются объемы как форменных элементов, так и плазмы крови. И только после того, как экстравоскулярная жидкость начнет проникать в кровяное русло, восстанавливая ОЦК, гематокрит падает.
Бокс - Общие причины кровоизлияния в верхних отделах желудочно-кишечного тракта. Эзофагит, пищевод или варикоз желудка. Эметогенная травма. Гематемезис, который следует за продолжительной рвотой или рвотой, может быть следствием разрыва Мэллори-Вейсса. История обморока может отражать гемодинамически значимое кровотечение. Рвота откровенной крови предполагает тяжелое кровотечение из артериального или варикозного источника. Напротив, рвота «кофейных зерен» вряд ли отражает активное кровотечение.
Гематоцезия может возникать с быстрым верхним желудочно-кишечным кровотечением и обычно сопровождается гемодинамическим компромиссом. Крайне важно оценить состояние гемодинамики у пациента путем измерения частоты сердечных сокращений, артериального давления и постуральных изменений. У пациентов с гемодинамически скомпрометированным падением артериального давления могут наблюдаться лишь незначительные изменения осанки, например, от лежания плоского до сидящего на 450 наклон. Варикозное кровотечение более вероятно, если присутствуют стигматы хронического заболевания печени, особенно если имеются данные о портальной гипертензии, например, асцит и спленомегалия.
Артериальное давление. Потеря 10-15% массы крови не вызывает резких нарушений гемодинамики, так как поддается полной компенсации. При частичной компенсации наблюдается постуральная гипотензия. При этом давление поддерживается близким к норме, пока больной лежит, но оно может катастрофически упасть, когда больной сядет. При более массивной кровопотере, сопровождающейся тяжелыми гиповолемическими расстройствами, адаптационные механизмы не в состоянии компенсировать расстройства гемодинамики. Возникает гипотония в лежачем положении и развивается сосудистый коллапс. Пациент впадает в шок (бледность, переходящая в аспидно-серый цвет, пот, истощение).
Язва может вызывать эпигастральную нежность. Цифровое ректальное исследование важно для подтверждения наличия истинной мелаены. Гемоглобин необходимо измерять у всех пациентов, но он может первоначально недооценивать истинную потерю крови из-за задержки гемодилюции сосудистого пространства. Кровь следует срочно отправлять в службы переливания для перекрестного сопоставления. Другие важные тесты включают количество тромбоцитов, соотношение мочевины: креатинина, показатели коагуляции и функции печени, включая альбумин.
Пациенты с болезнью печени конечной стадии могут иметь нормальные ферменты печени, но имеют нарушенную синтетическую функцию печени, о чем свидетельствует низкий уровень альбумина, или снижение факторов свертывания крови. Битчфордский балл предсказывает необходимость в терапии и, следовательно, прием. Пациенты вряд ли нуждаются в лечении и, следовательно, могут не потребовать приема, если они удовлетворяют следующим критериям.
Частота сердечных сокращений. Тахикардия - первая реакция на снижение УОС для сохранения МОК, но само по себе тахикардия не является критерием тяжести состояния больного, так как может быть вызвана рядом других факторов, в том числе психогенных.
Шоковый индекс. В 1976 г. М.Альговер и Бурри предложили формулу для расчета так называемого шокового индекса (индекса Альговера), характеризующего тяжесть кровопотери: соотношение ЧСС и систолического АД. При отсутствии дефицита ОЦК шоковый индекс равен 0,5. Повышение его до 1,0 соответствует дефициту ОЦК, равному 30%, а до 1,5-50% - дефициту ОЦК.
Этот «ускоренный» сортировщик может использоваться в отделении неотложной помощи, чтобы избежать ненужных допущений. Аналогичным образом в региональных областях такая система оценки может помочь врачу общей практики решить, требует ли пациент немедленной передачи в центр третичного реферала, или же разумно ли выпустить пациента с целью организации ранней амбулаторной эндоскопии на ближайшем объекте. Безопасность использования алгоритма управления таким образом еще должна быть официально оценена, и поэтому пациенты должны продолжать управляться в каждом конкретном случае.
Приведенные показатели необходимо оценивать в комплексе с клиническими проявлениями кровопотери. На основании оценки некоторых из названных показателей и состояния больных В.Стручковым и соавт. (1977) разработана классификация, выделяющая 4 степени тяжести кровопотери:
I степень - общее состояние удовлетворительное; умеренная тахикардия; АД не изменено; Нb выше 100 г/л; дефицит ОЦК - не более 5% от должного;
Оценка - это сумма каждого компонента, рассчитанная до и после эндоскопии. Это предсказывает скорость повторного кровотечения и смертности и может использоваться в алгоритмах управления, например, следует ли принимать пациента в отделение интенсивной терапии. Оценки риска после эндоскопии 2 или менее связаны с 4% -ным риском повторного кровотечения и 1% смертности. В одном исследовании около 30% пациентов имели оценки после эндоскопии, равные 2 или менее, и, таким образом, значительная экономия средств могла быть достигнута с помощью ранней эндоскопии и выделения.
II степень : общее состояние - средней тяжести, вялость, головокружение, обморочное состояние, бледность кожных покровов, значительная тахикардия, снижение АД до 90 мм рт.ст; Hb - 80 г/л; дефицит ОЦК - 15% от должного;
III степень - общее состояние тяжелое; кожные покровы бледные, холодный, липкий пот; больной зевает, просит пить (жажда); пульс частый, нитевидный; АД снижено до 60 мм рт.ст.; Hb - 50 г/л; дефицит ОЦК - 30% от должного;
До тех пор, пока не будет получена перекрестная кровь, реанимация протекает с кристаллоидными или коллоидными растворами, направленными на систолическое артериальное давление более 100 мм рт.ст. Замена тиамина следует учитывать, когда существует история злоупотребления алкоголем.
Концентрация целевого гемоглобина спорная. После реанимации проводится эндоскопия. Некоторые пациенты с обильным кровотечением нуждаются в экстренной эндоскопии, однако большинство из них могут быть запланированы в следующем рутинном списке. Эндоскопия должна, однако, проходить в течение 24 часов после презентации, как для руководства, так и для облегчения раннего выписки пациентов с низким риском повторного кровотечения.
IV степень - общее состояние крайне тяжелое, граничит с агональным; длительная потеря сознания; пульс и АД не определяются; дефицит ОЦК - более 30% от должного.
Больные со II-IV степенями тяжести кровопотери нуждаются в проведении инфузионной терапии перед началом диагностических и лечебных манипуляций.
3 Инфузионная терапия
Когда видны поражения высокого риска, эндоскопическая терапия значительно снижает показатели повторного кровотечения и смертность. В настоящее время рекомендуется двухкомпонентный эндоскопический подход, сочетающий адреналин и термическую коагуляцию. Групповое лигирование и склеротерапия являются двумя основными эндоскопическими методами лечения острых варикозных вен. Эти процедуры менее эффективны при варикозе желудка, хотя инъекция с тканевым клеем может быть эффективной.
В желудочно-кишечном кровотечении наблюдается усиленная фибринолитическая активность слизистой оболочки, ухудшающая гемостаз. Подавление секреции кислоты затуманивает эту эскалацию при фибринолизе. В этой установке высокая доза ингибитора протонного насоса снижает риск повторного кровотечения.
При кровопотере не более 10% ОЦК переливания крови и кровезаменителей не требуется. Этот объем излившейся крови организм в состоянии полностью компенсировать самостоятельно. Однако следует помнить о возможности повторного кровотечения, способного быстро дестабилизировать состояние больного на фоне напряжения компенсации.
Терапирующую терапию протонным насосом можно вводить парентерально или перорально. В тех случаях, когда стоимость внутривенной терапии протонным насосом является запретительной, и особенно когда нет признаков язвы с высоким риском, пероральный ингибитор протонного насоса может быть удовлетворительным.
Лечебная терапия снижает варикозное кровотечение за счет снижения давления венозного порта. Доступные препараты включают вазопрессин и его синтетический аналог терлипрессин, а также соматостатин и его синтетические аналоги октреотид и вапретид. Относительные достоинства этих препаратов неясны. Добавление октреотидной инфузии к эндоскопической терапии улучшает контроль кровотечения и уменьшает потребности в переливании, поэтому сочетание эндоскопического и медицинского лечения, вероятно, является наилучшим подходом.
Пациенты со значительным острым ЖКК, особенно находящиеся в нестабильном состоянии, должны быть помещены в отделение интенсивной терапии или реанимации. Необходим постоянный доступ к вене (желательна катетеризация одной из центральных вен), Инфузионная терапия должна проводиться на фоне постоянного мониторного контроля за сердечной деятельностью, АД, функцией почек (количество мочи) и дополнительной оксигенации.
Для восстановления центральной гемодинамики используют трансфузию физиологического раствора, раствора Рингера, базис-раствора. В качестве коллоидного кровезаменителя может быть использован среднемолекулярный полиглюкин. Восстановление микроциркуляции осуществляется с помощью низкомолекулярных коллоидных растворов (реополиглюкин, гемодез, желатиноль). Кровь переливают для улучшения оксигенации (клетки красной крови) и свертываемости (плазма, тромбоциты). Так кок при активном ЖКК необходимо и то, и другое, целесообразно перелить цельную кровь. При остановившемся ЖКК, когда дефицит ОЦК восполнен солевыми растворами, для восстановления кислородной емкости крови и купирования высокой степени гемодилюции целесообразно перелить эритроцитарную массу. Прямые переливания крови имеют значение главным образом для гемостаза. Если нарушено свертываемость, что имеет место у большинства больных с циррозом печени, целесообразно переливать свежезамороженную плазму и тромбоцитарную массу. Пациент должен получать инфузионную терапию до тех пор, пока его состояние не стабилизируется; при этом необходимо количество эритроцитов, обеспечивающее нормальную оксигенацию. При продолжающемся или повторно возникшем ЖКК инфузионную терапию продолжают до полной остановки кровотечения и стабилизации параметров гемодинамики.
4 Диагностика причин кровотечения
В первую очередь необходимо установить, в верхних или нижних отделах ЖКТ находится источник кровотечения. Кровавая рвота (hemotemesis) указывает на локализацию кровотечения в верхних отделах (выше трейцевой связки).
Рвота может быть свежей ярко-красной кровью, темной кровью со сгустками или так называемой "кофейной гущей". Красная кровь разных оттенков, как правило, свидетельствует о массивном кровотечении в желудке или о кровотечении из вен пищевода. От желудочного кровотечения следует отличать легочное. Кровь из легких - более алая, пенистая, не сворачивается, выделяется при кашле. Однако больной может заглатывать кровь из легких или из носа. В этих случаях возможна типичная кровавая рвота и даже рвота "кофейной гущей". Дегтеобразный липкий зловонный стул (мелено), возникающий в результате реакции крови с соляной кислотой, перехода гемоглобина в солянокислый гематин и разложения крови под действием кишечных ферментов, - признак кровотечения в верхних отделах ЖКТ. Однако могут быть исключения. Кровотечения из тонкой и даже из толстой кишки также могут сопровождаться меленой, но при наличии 3 условий: 1) достаточное количество измененной крови, чтобы сделать стул черным; 2) не слишком сильное кровотечение; 3) замедленная перистальтика кишки, чтобы хватило времени для образования гематина. Кровавый стул (гематохезия), как правило, свидетельствует о локализации источника кровотечения в нижних отделах пищеварительного тракта, хотя при массивном кровотечении из верхних отделов кровь иногда не успевает превратиться в мелену и может выделяться в малоизмененном виде (табл. 1).
Таблица 1. Клинические проявления кровотечений из ЖКТ
| Характер кровотечения | Возможная причина |
| Рвота неизмененной кровью со сгустками | Разрыв варикозных вен пищевода; массивное кровотечение из язвы желудка; синдром Мэллори-Вейса |
| Рвота "кофейной гущей" | Кровотечение из язвы желудка или двенадцатиперстной кишки; другие причины кровотечения в желудке |
| Дегтеобразный стул (мелена) | Источник кровотечения, скорее всего, в пищеводе, желудке или двенадцатиперстной кишке; источник кровотечения может находиться в тонкой кишке |
| Темно-красная кровь, равномерно перемешанная с калом | Источник кровотечения, скорее всего, находится в слепой или восходящей толстой кишке |
| Прожилки или сгустки алой крови в кале обычного цвета | Источник кровотечения - в нисходящей или сигмовидной кишке |
| Алая кровь в виде капель в конце дефекации | Геморроидальное кровотечение; кровотечение из анальной трещины |
Когда возникает вопрос о локализации ЖКК, прежде всего рекомендуют ввести больному зонд в желудок. Аспирированная через зонд кровь подтверждает локализацию источника кровотечения в верхних отделах ЖКТ. Но отрицательный результат аспирации не всегда свидетельствует об отсутствии кровотечения в верхних отделах пищеварительного тракта. Кровотечение из луковичной язвы может не сопровождаться появлением крови в желудке. В таких случаях о высокой локализации источника можно судить по другим признакам: наличию гиперреактивных кишечных шумов и повышению содержания азотистых соединений в крови (прежде всего - креатинина и мочевины). Тем не менее диагностика ЖКК нередко весьма сложна, особенно в первые часы от начала заболевания, когда больной уже находится в тяжелом состоянии, а кровавой рвоты нет и дегтеобразного стула ещё не появилось. Если нет ясного представления о наличии и локализации его источника, проводят эндоскопическое исследование.
5 Кровотечения из верхних отделов ЖКТ
На их долю приходится около 85% всех ЖКК. В Москве, по данным А.Гринберга и соавт. (2000), кровотечения язвенной этиологии в 1988-1992 гг. наблюдались у 10 083 больных, а в 1993-1998 гг. - у 14 700. т.е. частота их увеличилось в 1,5 раза. При этом смертность кок в нашей стране, так и за рубежом, практически не отличается от токовой 40 лет назад; от 10 до 14% больных умирают, несмотря на лечение (А.Гринберг и соавт., 1999; Ю.Панцырев и Д.Федоров, 1999). Причина этого - увеличение доли больных пожилого и старческого возраста с 30 до 50%. Среди них основную массу составляют пожилые пациенты, принимающие нестероидные противовоспалительные средства (НПВС) по поводу патологии суставов (Э.Луцевич и И.Белов, 1999). Смертность же у больных старше 60 лет в несколько раз выше, чем у молодых. Наиболее высока оно при кровотечении из варикозных вен пищевода - 60% (в среднем - 40%).
Особенно высоких цифр достигает смертность при экстренных операциях на высоте кровотечения - она в 3 раза выше токовой при операциях, выполненных после его остановки. Таким образом, первая задача лечения острых ЖКК - остановить кровотечение и избежать экстренной операции. Решению ее может способствовать эмпирическое лечение, для которого не нужен точный диагноз, требующий достаточно инвазивных манипуляций. Эмпирическое лечение начинается сразу же после поступления больного в отделение реанимации на фоне инфузионной терапии. Особую важность оно приобретает, когда срочно выполнить эндоскопическое исследование в силу розных причин невозможно.
Эмпирическая терапия заключается в промывании желудка ледяной водой из холодильника и парентеральном введении препаратов, снижающих кислотность. Сильно охлажденная жидкость уменьшает кровоток в стенке желудка, и остановка кровотечения, хотя бы временная, достигается при этом у 90% больных. Кроме того, лаваж способствует опорожнению желудка от сгустков крови, что значительно облегчает последующую гастроскопию. Обосновано парентеральное назначение блокаторов гистаминовых рецепторов и ингибиторов протонной помпы, так как по статистике пептические язвы являются самой частой причиной кровотечений из верхних отделов ЖКТ. Кроме того, пепсин, способствующий дисагрегации тромбоцитов, инактивируется при высокой желудочной рН, что повышает свертываемость крови при уменьшении кислотности в желудке. Успешно проведенная эмпирическая терапия позволяет выиграть время и адекватно подготовить больного к эндоскопическому обследованию и операции.
6 Диагностика причин кровотечения из верхних отделов ЖКТ
Ключ к правильному диагнозу еще до эндоскопического исследования может дать хорошо собранный анамнез. Были ли у больного раньше эпизоды ЖКК? Не было ли у него ранее диагностированной язвы желудка или двенадцатиперстной кишки? Не предъявляет ли он специфических для язвенной болезни жалоб? Не был ли он ранее оперирован по поводу пептической язвы или портальной гипертензии? Нет ли у него других заболеваний, которые могли бы привести к кровотечению, например цирроза печени или коагулопатий? Злоупотребляет ли больной алкоголем, принимает ли регулярно аспирин или НПВС? Не бывает ли у него носовых кровотечений? На эти вопросы желательно получить ответ, если больной в сознании и достаточно контактен, например не находится в состоянии алкогольного опьянения.
Осмотр кожных покровов и видимых слизистых позволяет выявить стигматы цирроза печени, наследственные сосудистые аномалии, признаки капилляротоксикоза, паранеопластические проявления. Пальпация брюшной полости может обнаружить болезненность (пептическая язва), спленомегалию (цирроз печени или тромбоз селезеночной вены), опухоль желудка. Внутрибрюшинное кровотечение (например, при нарушенной внематочной беременности) подчас проявляется схожими с ЖКК признаками острого малокровия. Наличие симптомов раздражения брюшины, характерных для кровотечения в брюшную полость, может помочь в дифференциальной диагностике этих состояний. Если аускультация живота выявляет усиленную перистальтику есть основание предположить, что она вызвано кровью, попавшей в кишечник из верхних отделов ЖКТ.
Наиболее важную информацию дает эзофагогастродуоденоскопия (ЭГДС); она позволяет не только с высокой степенью точности установить локализацию источника кровотечения и его характер, но и провести гемостатические мероприятия, которые в значительном числе случаев дают возможность остановить кровотечение. Радиоизотопное сканирование (меченная 99Тс коллоидная сера или альбумин) и ангиография весьма важны в отдельных ситуациях, но большого практического значения не имеют, так как крайне редко могут быть выполнены по экстренным показаниям.
7 Основные причины кровотечений из верхних отделов ЖКТ и их специфическая терапия
Разрыв варикозных вен пищевода (ВВП)
Причиной ВВП является портальная гипертензия, возникающая вследствие внутрипеченочной (цирроз, гепатит) или внепеченочной блокады. Диагностика ВВП несложна; расширенные и извитые вены синюшного оттенка, как правило, достаточно хорошо видны при эзофагоскопии, проводить которую при подозрении на ВВП нужно очень аккуратно, чтобы не вызвать дополнительную травму истонченных стенок вен. Лечение больных с ВВП - наиболее важный фактор снижения летальности при ЖКК. Первая помощь заключается в длительной (1-2 сут) тампонаде вен баллонным зондом и внутривенном введении 1% раствора нитроглицерина (для снижения портального давления) и вазопрессина (препарата гипофиза). Это позволяет на время остановить кровотечение примерно у 60-80% больных. При неэффективности этой меры или угрозе рецидива кровотечения можно предпринять попытку эндоскопической склеротерапии с внутривозальным или паравозальным (что безопаснее) введением склерозантов - 2% раствора тромбовара или варикоцида, 1-3% раствора этоксисклерола (полидоканола), цианакрилатов (гисторил, гистоакрил, цианакрилатклебер), фибринклебера в смеси с иодолиполом в соотношении 1:1. При их отсутствии используют 96% этиловый спирт.
Эндоскопическое лечение ВВП показано у больных старше 60 лет, ранее многократно оперированных, с тяжелой сопутствующей патологией. Условиями относительно безопасного проведения лечебной эзофагоскопии являются стабильная гемодинамика и отсутствие выраженных нарушений функции печени. Осложнения склеротерапии ВВП нередки. К ним относятся изъязвления слизистой оболочки пищевода с кровотечением, гнойный тромбофлебит, некроз слизистой пищевода, перфорация пищевода. Летальность после экстренного склерозировония вен НА фоне продолжающегося кровотечения достигает 25%, после плановой склеротерапии существенно ниже - 3,7%.
Перспективный метод лечения кровотечения из ВВП - эндоваскулярная эмболизация вен пищевода. В сочетании с эндоскопическим склерозированием она позволяет снизить летальность в экстренных случаях до 6-7% (А.Шерцингер,1999).
Шунтирующие операции (портокавальные, спленоренальные мезокавальные и другие анастомозы) выполняют, чтобы направить кровь из пищеводных вен с высоким давлением в системные вены с низким давлением. Однако на высоте кровотечения они весьма рискованны. После шунтирующих операций частота пищеводных кровотечений уменьшается, но смертность остается высокой -больные погибают не от кровотечения, а от печеночной недостаточности и энцефалопатии, вызванной гипераммониемией. Рекомендуется декомпрессия только пищеводных и желудочных вен путем наложения селективного дистольного спленоренального шунта.
Разрыв слизистой кардиального отдела желудка (синдром Мэллори-Вейса) наблюдается при сильной рвоте. Появление свежей крови при повторной рвоте позволяет предположить эту патологию. Диагноз ставят по данным ЭГДС. Кровотечение может быть довольно интенсивным, но часто останавливается самостоятельно на фоне покоя и гемостатической терапии. При продолжающемся кровотечении оправдана попытка электрокоагуляции кровоточащих сосудов во время эндоскопии. Изредка возникают показания к операции (гастротомия и прошивание сосудов в области разрыва).
Эрозивный эзофагит возникает при гастроэзофагеальной рефлюксной болезни (ГЭРБ), которая весьма распространена. Часто в основе заболевания лежит грыжа пищеводного отверстия диафрагмы. Эрозии в кардиальном отделе пищевода иногда могут быть причиной кровотечения в просвет пищевода и желудка и проявляться, помимо классической симптоматики ГЭРБ (отрыжка, изжога, боли за грудиной), рвотой с примесью крови.
Дуоденальные, желудочные или маргинальные (после резекции желудка) язвы являются причиной кровотечения у 40-50% больных. Особенно опасны язвы на задней стенке луковицы двенадцатиперстной кишки, так как они могут быть причиной массивных артериальных кровотечений в результате аррозии ветвей проходящей в этой зоне крупной желудочно-дуоденальной артерии.
Согласно широко распространенной эндоскопической классификации язвенных кровотечений по Форресту, выделяют:
I. Продолжающееся кровотечение: A) профузное (струйное); B) подтекание крови.
II. Состоявшееся кровотечение: A) высокий риск рецидива (виден тромбированный сосуд); B) низкий риск рецидива (наличие гематина на дефекте).
III. Клинические признаки состоявшегося кровотечения (мелена) при отсутствии эндоскопических признаков кровотечения из обнаруженного источника.
Эта классификация позволяет определить лечебную тактику при кровотечениях язвенной этиологии. При профузном кровотечении (IА) показана экстренная операция, так как применение консервативных методов приводит к потере времени и ухудшает прогноз. При подтекании крови из язвы (IВ) оправданы попытки остановить кровотечение через эндоскоп путем моноактивной или биполярной электрокоагуляции с помощью тока высокой частоты, фотокоагуляции аргоновым или ИАГ-неодимовым лазером, путем аргоново-плазменной коагуляции ионизированным газом или обкалывания язвы этиловым спиртом, Хорошие результаты дает орошение кровоточащей язвы через катетер раствором капрофера - карбонильного комплекса треххлористого железа и эпсилон-аминокапроновой кислоты. Изредка на кровоточащий сосуд накладывают специальные эндоклипсы. При использовании всего перечисленного набора эндоскопических методик, по данным Ю.Панцырева и Е.Федорова (1999), стойкий гемостоз был достигнут у 187 (95%) из 206 больных. У 9 (4,6%) человек гемостаз оказался неэффективным, больные были экстренно оперированы. Экстренная операция показано и при рецидиве кровотечения, возникающем в ближайшие часы после предварительного гемостаза.
При остановившемся кровотечении с высоким риском рецидива (IIА по Форресту) показана неотложная операция в ближайшие сутки, как правило, утром следующего дня. Наиболее оправданная хирургическая тактика при кровоточащей язве желудка - её иссечение или ушивание в сочетании с пилоропластикой и ваготомией (при отсутствии признаков малигнизации язвы), а при язве двенадцатиперстной кишки - экономная резекция желудка (антрумэктомия) или (у больных с высокой степенью операционного риска) - ушивание язвы с пилоропластикой и селективной ваготомией (Ю.Панцырев, 1986, Ю.Панцырев и Е.Федоров, 1999).
Рецидивные пептические язвы после резекции желудка сравнительно редко являются причиной ЖКК. Обычно они располагаются в месте желудочно-еюнального анастомоза или вблизи него, возникают, как правило, из-за неправильного выбора метода операции и технических погрешностей при её выполнении (Ю.Панцырев, 1986). Особым упорством и интенсивностью отличаются кровотечения при рецидивных язвах, вызванных гипергастринемией при недиагностированном до операции синдроме Золлингера-Эллисона, если во время резекции был оставлен участок антрального отдела желудка. Повторная операция у больных с резецированным желудком весьма сложна, поэтому у них предпочтительны консервативная терапия и эндоскопические методы гемостаза. В целом выбор лечебной тактики определяется интенсивностью кровотечения, принципы лечения не отличаются от таковых у неоперированных больных.
Иногда эрозивно-язвенные кровотечения возникают вследствие солитарных изъязвлений, описанных Дьелафуа. Это небольшие поверхностные язвочки, на дне которых располагается довольно крупная артерия. Аррозия последней приводит к профузному, иногда - смертельному желудочному кровотечению. В основе заболевания, как считают многие авторы, лежат аневризмы мелких артерий подслизистого слоя желудка. Не исключается, что заболевание обусловлено врожденным пороком развития сосудов. Не последнюю роль в его патогенезе играют пептический фактор, механические повреждения слизистой, пульсация подлежащих артерий, гипертония и атеросклероз. Солитарные изъязвления Дьелафуа (СИД) обычно располагаются в кардиальной части желудка параллельно малой кривизне, отступя на 3-4 см.
Заболевание обычно проявляется внезапным массивным кровотечением. Консервативная терапия при СИД чаще всего безуспешна, почти все больные погибают от кровопотери (А.Пономарев и А.Курыгин, 1987). Хирургическое лечение заключается в прошивании стенки желудка до мышечного слоя с перевязкой кровоточащей артерии или в иссечении патологических участков желудочной стенки в пределах здоровых тканей. Эффективной может оказаться эмболизация сосудов.
Острый геморрагический гастрит обычно связывают с приемом медикаментов (аспирина, НПВС) и алкоголя. Геморрагический гастрит часто носит эрозивный характер и нередко развивается как стрессовое состояние у больных с сепсисом, ожогами, тяжелой сочетанной травмой, перитонитом, острой дыхательной недостаточностью, инфарктом миокарда, а также после тяжелых хирургических вмешательств в раннем послеоперационном периоде. Провести дифференциальную диагностику острых кровоточащих язв желудка с геморрагическим гастритом можно только с помощью эндоскопического исследования. Остановить кровотечение при остром геморрагическом гастрите очень трудно, так как интенсивно кровоточат, как правило, значительные по площади участки слизистой желудка. Имеет значение профилактическое и лечебное парентеральное применение антацидов и Н-блокаторов, промывание желудка ледяными растворами, орошение слизистой во время эндоскопии раствором капрофера, внутривенное введение гемостатических средств, ингибиторов фибринолиза и вазопрессина, переливание свежей крови и тромбоцитарной массы.
Причиной от 3 до 20% всех ЖКК становятся распадающиеся опухоли желудка. В большинстве наблюдений такие кровотечения характеризуются умеренной кровопотерей, нередко самостоятельно прекращаются, о затем могут вновь возобновляться. Кровавая рвота и классическая мелена не столь часты, как при язвенных кровотечениях, но стул может приобретать темный цвет. Диагноз устанавливают или уточняют при ЭГДС. При запущенные раках возможна стертая, атипичная симптоматика. В диагностике осложненных случаев, помимо эндоскопического исследования, важна роль рентгенографии брюшной полости.
Экстренная помощь заключается в эндоскопической электро- или фотокоагуляции лазером, прижигании концентрированные раствором капрофера. В последующем, а также при неэффективности гемостатической терапии показано хирургическое вмешательство, объем которого зависит от локализации опухоли и стадии ракового процесса.
Полипы желудка редко вызывают острые кровотечения. Массивные кровотечения чаще бывают при таких доброкачественных опухолях, как лейомиома, нейрофиброма и др. При этом они могут быть их первым проявлением (Ю.Панцырев, 1986).
Гемобилия, гематобилия - выделение крови из желчевыводящих путей. Артериобилиарные фистулы образуются вследствие травмы, биопсии печени, печеночных абсцессов, рака, аневризмы печеночной артерии. Нередко наблюдается сочетание признаков ЖКК с печеночными коликами и желтухой. При ЭГДС отмечается наличие крови в двенадцатиперстной кишке и выделение её из фатерова соска. В качестве лечебного мероприятия может быть рекомендовано селективная эмболизация печеночной артерии, а при неэффективности - её перевязка.
Желудочно-кишечный эндометриоз встречается довольно редко. Диагноз позволяют поставить повторные ЖКК, возникающие синхронно с месячными. Появлению мелены или темного стула либо гематохезии предшествуют боли в животе. Эндоскопическое исследование необходимо проводить на высоте кровотечения, но и при этом обнаружить кровоточащий участок желудочной или кишечной слизистой во время ЭГДС или колоноскопии удается крайне редко. С возрастом такие кровотечения уменьшаются и в климактерическом периоде прекращаются.
Аневризмы аорты и ветвей чревной артерии могут при разрыве давать массивные, нередко фатальные кровотечения. Им, как правило, предшествуют небольшие продромальные кровотечения - "предвестники". Описаны дуоденальные кровотечения в результате возникновения аортокишечной фистулы при несостоятельности анастомоза после протезирования аорты по поводу её атеросклеротического поражения и синдрома Лериша.
8 Кровотечения из нижних отделов ЖКТ
В 15% наблюдений ЖКК возникают ниже трейцевой связки, в 1% случаев - в тонкой кишке, в 14% - в толстой и прямой.
Диагностика. Важную информацию может дать внимательный расспрос больного и хорошо собранный анамнез (табл. 2). При наличии крови в испражнениях важно выяснить, перемешана ли кровь с каловыми массами (источник расположен высоко) или выделяется в относительно малоизмененном виде в конце дефекации, что более характерно для низкорасположенных кровоточащих опухолей и геморроидальных узлов.
Таблица 2. Диагностическое значение болевого синдрома при кровотечениях из нижних отделов ЖКТ (А. Шептулин, 2000)
Пальпация брюшной полости и пальцевое исследование заднего прохода обязательны у всех больных. Пальцевое ректальное исследование, по статистике, позволяет выявить до 30% всех опухолей толстой кишки, в том числе и осложненных кровотечением. Следующий этап диагностики - аноскопия и ректосигмоскопия, эффективность которых при онкологических заболеваниях толстой кишки составляет 60%. При наличии дегтеобразного стула, который может быть следствием как гастродуоденальных кровотечений, так и кровотечений из подвздошной кишки и правых отделов толстой кишки, рекомендуются назогастральная аспирация через зонд и ЭГДС для исключения патологии желудка и двенадцатиперстной кишки. Колоноскопия - самый информативный метод диагностики толстокишечной патологии, однако при интенсивном кровотечении её выполнить довольно трудно. Если кровотечение останавливается хотя бы на время, то с помощью этой процедуры может быть диагностировано самая разнообразная патология, в том числе и сосудистая.
Мезентериальная артериография при кишечном кровотечении позволяет выявить экстравазацию контраста и определить сторону и ориентировочную локализацию источника кровотечения. Ангиография является единственным методом диагностики кровотечения в тонкой кишке, она дает возможность ввести вазопрессин прямо в кровоточащую артерию. Экстравазация определяется только при достаточно массивных кровотечениях, но и при отсутствии её признаков артериогрофия может обнаружить патологию сосудов, являющуюся причиной кровотечения. Сцинтиграфия с эритроцитами, меченными 99Тс, или с тромбоцитами, меченными радиоактивным In, - более чувствительный метод; источник кровотечения выявляется даже при относительно небольшой его интенсивности, но для сцинтиграфии требуется много времени и потому ее вряд ли можно считать методом экстренной диагностики. Контрастные методы рентгенологического исследования (ирригоскопия и ирригография) не в состоянии выявить источник кровотечения, но могут помочь в диагностике опухоли, дивертикулеза, инвагинации и других заболеваний, осложняющихся кровотечением.
9 Основные причины кровотечений из нижних отделов ЖКТ и их специфическая терапия
Одна из самых частых причин гематохезии у пожилых больных - дивертикулез толстой кишки. Частота этой патологии увеличивается с возрастом; после 70 лет дивертикулы обнаруживают при колоноскопии у каждого 10-го пациента. Образованию дивертикулов способствуют малоподвижный образ жизни, нарушения функции толстой кишки (склонность к запорам), дисбактериоз кишечника, Кровотечения, нередко массивные, осложняют течение дивертикулеза в 10-30% случаев. Считается, что дивертикулы чаще локализуются в нисходящей и сигмовидной кишке, однако они встречаются и в поперечной ободочной кишке, и в правой половине толстой кишки. Кровотечению при дивертикулезе могут предшествовать боли в животе, но часто оно начинается внезапно и болями не сопровождается. Истечение крови может остановиться самостоятельно и рецидивировать спустя несколько часов или суток. Почти в половине случаев кровотечение бывает однократным.
Консервативная терапия (переливание свежей крови, тромбоцитарной массы, введение α-аминокапроновой кислоты, децинона, введение вазопрессина в мезентериальную артерию во время ангиографии) эффективна у большинства больных. В некоторых клиниках после ангиографии применяют чрескатетерную эмболизацию (А.Шептулин, 2000), Если при колоноскопии обнаружен источник кровотечения, что бывает довольно редко, можно рассчитывать и на эффект местных гемостатических мер (электрокоагуляция, орошение капрофером). При продолжающемся или рецидивирующем кровотечении приходится прибегать к хирургическому вмешательству (резекция толстой кишки, объем которой тем меньше, чем точнее топическая диагностика).
При полипах толстой кишки изредка возникают кровотечения в случаях самопроизвольного отрыва ножки полипа или - значительно чаще - при воспалении и изъязвлении его поверхности.
Массивное кровотечение из распадающейся злокачественной опухоли толстой кишки встречается очень редко. Чаще отмечаются хронические перемежающиеся кровотечения в виде небольших "плевков" крови, иногда - в смеси со слизью или - при высоком расположении опухоли - с изменением цвета и консистенции каловых масс.
Кровотечения умеренной или малой интенсивности возможны при неспецифических колитах (неспецифический язвенный колит и болезнь Крона), туберкулезе кишечника и острых инфекционных колитах. Для этих заболеваний характерны боли в животе, предшествующие появлению крови, которая, кок правило, смешана со слизью. В диагностике и дифференциальной диагностике колитических кровотечений важную роль играет колоноскопия, позволяющая выявить различия в эндоскопических проявлениях отдельных заболеваний. Уточнить диагноз помогает морфологическое исследование биоптатов кишечной стенки.
Эмболия и тромбоз мезентериальных сосудов при отеросклеротическом их поражении у стариков, эндартериитах и системных васкулитах у более молодых пациентов, эмболия из полостей сердца (при инфаркте миокарда, пороках сердца) или из аорты (при её атеросклеротическом поражении) могут явиться причинами острых нарушений мезентериального кровообращения, ишемических поражений и геморрагического инфаркта кишечника, проявляющихся выделением довольно большого количества измененной крови. Для таких кровотечений характерны предшествующий им выраженный болевой синдром, тошнота, рвота, иногда - коллаптоидное состояние, а по мере прогрессирования болезни - нарастание симптомов интоксикации, перитонеальные явления.
При геморрагическом инфаркте толстой кишки в зависимости от стадии заболевания колоноскопия выявляет обширные участки отечной, цианотичной или пропитанной кровью слизистой с повышенной кровоточивостью, множественные подслизистые кровоизлияния. Позже появляются поверхностные кровоточащие изъязвления, могут возникать участки некроза с последующим распадом тканей и перфорацией. При высокой окклюзии верхней брыжеечной артерии возможны инфаркт и некроз всего тонкого кишечника и правой половины толстой кишки; при тромбозах нижней брыжеечной артерии в связи с наличием мощных сосудистых коллотералей инфарцирование обычно ограничивается сигмовидной кишкой.
В сложных диагностических ситуациях весьма полезна ангиография - точно устанавливаются характер нарушения кровотока, локализация и протяженность окклюзии, наличие коллатералей. При подозрении на инфаркт кишечника важную диагностическую информацию дает лапароскопия.
Лечение больных с кишечным кровотечением на фоне острых нарушений мезентериольного кровообращения, как правило, оперативное. Поскольку кровь в просвете кишки обычно появляется на стадии инфаркта кишечника, что свидетельствует о декомпенсации мезентериального кровообращения, выполняют резекцию необратимо измененных участков кишки, которую дополняют вмешательством на брыжеечных сосудах с целью восстановления кровообращения жизнеспособных остающихся отделов (В.Савельев и И.Спиридонов, 1986).
Довольно редкая причина кишечных кровотечений - геморрагический ангиоматоз толстой и тонкой кишки, которым проявляется ангиодисплазия, известная под названием болезни (синдрома) Рандю-Ослера-Вебера. Диагностику облегчает современная видеоколоноскопия с высоким разрешением, позволяющая обнаружить даже мелкие изменения сосудистого рисунка слизистой.
Капиллярные и кавернозные гемангиомы и ангиодисплазии тонкой и толстой кишки (артериовенозные мальформации), по данным А.Шептулина (2000), являются причиной массивных кишечных кровотечений в 30% случаев. Клинически заболевание проявляется главным образом кровотечениями из прямой кишки во время дефекации и вне зависимости от неё. При кавернозных гемангиомах возможны массивные кровотечения, сопровождающиеся коллапсом. Изредка отмечаются боли в нижних отделах живота, усиливающиеся перед кровотечением. Для ангиом прямой кишки характерны ложные позывы на дефекацию, чувство неполного опорожнения, временами возникают запоры. Дифференциальная диагностика с другими причинами гематохезии, особенно с кровоточащими неспецифическими колитами, туберкулезом кишечника, геморроем, очень непроста.
Основную роль в диагностике гемонгиом толстой кишки играют ректосигмоскопия и колоноскопия. При эндоскопическом исследовании выявляют синюшно-багровый цвет слизистой кишки на ограниченном участке, отсутствие типичной складчатости, расширенные, извитые, выбухающие сосуды, образующие неправильной формы сплетения, четко отграниченные от неизмененных участков слизистой. Биопсия таких образований может привести к массивному кровотечению, остановить которое бывает очень трудно. Основным и наиболее радикальным методом лечения гемангиом кишечника является хирургический, хотя, по мнению В.Федорова, лечебная тактика требует дифференциального подхода. При развитии массивного кровотечения из низкорасположенных гемангиом М.Аничкин и соавт. (1981) производили эмболизацию и перевязку верхней прямокишечной артерии, что останавливало кровотечение, хотя и временно. При незначительном и периодически повторяющемся кровотечении, не сказывающемся на общем состоянии больного, допустима выжидательная тактика. После прекращения выделения крови небольшие ангиомы дистольных отделов толстой кишки могут быть удалены методом электроэксцизии или подвергнуты склеротерапии.
Самая частая причина ректального кровотечения - геморрой. Геморроем страдает более 10% взрослого населения, выделение свежей крови из прямой кишки - один из основных его симптомов. Алая кровь при геморрое обычно становится заметной в конце акта дефекации. Кал сохраняет обычный цвет. Кровотечение может сопровождаться болями и чувством жжения в заднем проходе, которые усиливаются во время дефекации и после нее. Нередко геморроидальные узлы выпадают при натуживании. При массивных геморроидальных кровотечениях требуется активная гемостатическая терапия. При повторных кровотечениях рекомендуют гливенол внутрь (по 1 капсуле 4 раза в день) и свечи с тромбином или с адреналином. Возможно применение инъекций склерозирующих препаратов. Радикальным методом лечения являются различные виды геморроидэктомии. Сходную клиническую картину дает трещина заднего прохода. Для дифференциальной диагностики с геморроидальным кровотечением, как правило, достаточно пальцевого ректального исследования и аноскопии.
Значительные кровотечения в детском возрасте могут быть вызваны изъязвлениями слизистой оболочки дивертикула Меккеля. Клиническая картина очень похожа на проявления острого аппендицита, диагноз у большинство больных устанавливается во время аппендэктомии. У детей первых 2 лет жизни выделение из заднего прохода порции крови со слизью (имеющей вид малинового желе) в сочетании с беспокойством и криком является основным симптомом инвагинации толстой кишки - острого заболевания, весьма частого в этом возрасте. Для его диагностики, а иногда и лечения применяют воздушную ирригоскопию (дозированное введение воздуха в толстую кишку под контролем рентгеновского экрана).
Заключение
Желудочно-кишечные кровотечение вызывает изменения в организме, тяжесть которых зависит от темпа кровотечения и величины кровопотери (Кровопотеря). В зависимости от величины кровопотери различают легкое, средней тяжести и тяжелое Ж.-к. к. При массивной кровопотере кровотечение называют профузным.
В клинической картине Ж.-к. к. на первый план обычно выступают симптомы кровопотери (слабость, головокружение, сердцебиение, потливость, спутанность сознания, тахикардия, артериальная гипотензия). При легких степенях Ж.-к. к. могут наблюдаться головокружение, слабость, незначительная бледность, при массивных кровотечениях - коллапс, падение сердечной деятельности. Кровотечения из пищевода, желудка и двенадцатиперстной кишки могут сопровождаться рвотой алой кровью (гематемезис), а также кровью, измененной под действием желудочного сока, - так называемой кофейной гущей. Для кровотечения из верхних отделов желудочно-кишечного тракта характерен также дегтеобразный кал (мелена). При кровотечениях из тонкой кишки темно-красная кровь обычно равномерно перемешана с испражнениями. Выделения алой крови из заднего прохода свидетельствуют, что источник желудочно-кишечного кровотечения располагается в ободочной или прямой кишке.
Список литературы
1. http://dic.academic.ru
2. http://slovari.yandex.ru
3. http://ru.wikipedia.org
4. www.vashaibolit.ru
5. www.svsmedical.kz
Желудочно-кишечное кровотечение по характеру и происхождению очень разнообразно. Современные методы эндоскопической диагностики позволяют в большинстве случаев определить истинную причину патологии, установить уровень и локализацию повреждения желудочно-кишечного тракта.
Согласно Международной классификации болезней, можно подобрать коды основного заболевания, приведшего к кровопотере, или использовать коды преобладающих симптомов: мелена (черный жидкий стул) - К92.1, кровотечение без уточнения - К92.2.
На фоне множества заболеваний существуют патологические механизмы, при которых возможно излияние крови во внутреннюю полость. Их всегда учитывают при выборе средств лечения при желудочно-кишечном кровотечении.
Клинические симптомы и происхождение каждого случая классифицируется по разным признакам.
В зависимости от причин, кровотечения делят на язвенные и неязвенные.
По локализации:
По течению:
В эту группу входят болезни, приводящие к образованию язв на слизистой желудка или кишечника, с последующим развитием кровоточивости из стенок или дна. Это самая массивная патология, на нее приходится 71% всех случаев желудочно-кишечных кровотечений. А среди мужчин - 90%.
Сюда относятся:
Не следует забывать, что начало кровотечения можно обнаружить по скрытой крови в кале
Нарушения сосудов возможны без образования язв слизистой. К ним можно отнести:
Болезни крови влияют на показатели свертываемости, нарушают проницаемость мелких артерий и способствуют кровотечению:
К симптомам кровотечения из желудка и кишечника относятся 2 важных признака:
При обильном кровотечении ухудшается общее состояние пациента:
При осмотре отмечаются:
Изменяется психический статус пациента: одни страдают от страха, непонятной тревоги, у других проявляется эйфория.
В диагностике врач ориентируется на данные анамнеза, в опросе выясняет предшествующие проявления.
Пациент молодого и среднего возраста рассказывает о сезонных обострениях, связи болевого приступа с приемом пищи или нарушением диеты. На фоне кровотечения боли ослабевают. У ½ пациентов повышается температура тела.
В анализах мочи можно обнаружить повышенное содержание пепсиногена (уропепсина).
Болезнь вызывает обильную рвоту с алой кровью (признак недостатка кислотности) или очень скудную, «ржавую». Типичен старческий возраст, похудание, отсутствие язвенных симптомов. При осмотре возможна пальпация надключичных лимфоузлов или самой опухоли. Уровень уропепсина в моче не изменен.
Кровавая рвота часто повторяется, не связана с предшествующими болями.

Рвота при цирротическом кровотечении имеет характер «фонтана»
Пациент истощен, на коже и теле масса сосудистых звездочек, имеется большой живот с расширенными венами вокруг пупка. Возможна иктеричность (пожелтение) склер. Пальпируются плотная печень и селезенка.
Расспрос позволяет выявить перенесенный вирусный гепатит, злоупотребление алкоголем, повторный «черный» стул.
В анализах следует обратить внимание на «печеночные» биохимические тесты (повышенные ферменты), сниженные белки, повышение билирубина.
Для тромбофлебитической спленомегалии типично уменьшение размеров селезенки после кровотечения.
Геморрагические диатезы сопровождаются высыпаниями и кровоподтеками на коже, изменениями коагулограммы. Врожденная патология выявляется у детей и молодых людей до 20 лет. Помощь в таких случаях связана с необходимостью переливания отсутствующего в организме фактора свертываемости.
Врач всегда интересуется приемом антикоагулянтов. Их передозировка значительно снижает протромбиновый индекс.
Диагностика источника кровотечения необходима для принятия решения о методе лечения. Круглосуточное использование гастрофиброскопии в хирургических стационарах позволяет вовремя поставить диагноз.
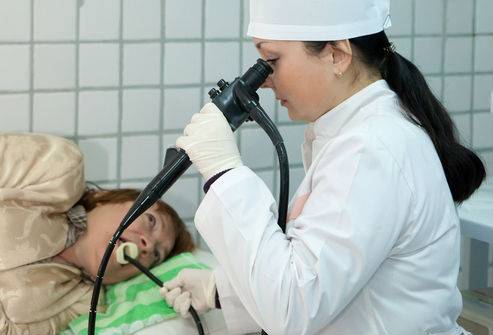
Визуально можно определить кровоточащие эрозии на слизистой оболочке желудка, локализацию язвы, расширение вен пищевода и желудка
В крупных стационарах проводится в экстренном порядке УЗИ печени и органов брюшной полости.
Рентгеноскопия не обладает такими возможностями. Для ее проведения нужна подготовка пациента. Обследование проводится в плановом порядке.
Анализ крови в первые сутки не изменяется даже при обильном кровотечении. На вторые сутки можно ожидать снижение уровня эритроцитов, гемоглобина, рост ретикулоцитов.
Первая помощь может понадобиться пациенту дома, на улице, в общественных местах. Тем, кто оказался рядом с пострадавшим, следует знать об угрозе даже небольшого кровотечения. Нужно вызывать «Скорую помощь». До ее приезда необходимо:
Транспортировка в стационар осуществляется обязательно на носилках.

Максимальный покой позволяет снизить нагрузку на органы брюшины
Лечение при желудочно-кишечном кровотечении не обходится без кровоостанавливающих средств. Для этого применяют:
В качестве способа непосредственного воздействия при точном подтверждении язвенного кровотечения из желудка используют следующие способы:
Если установлено кровотечение из вен пищевода, в лечении используют повторные введения Вазопрессина (уменьшает давление в портальной вене). Он противопоказан при гипертонии, ишемической болезни сердца, бронхиальной астме, тиреотоксикозе.
Механическое сдавление вен проводят с помощью раздувающегося зонда.
Вопрос об экстренной операции решается, если:
В послеоперационном периоде важно поддерживающее лечение, строгая диета, ограничение физической активности больного.
Пациенты, перенесшие кровотечение, должны находиться под наблюдением гастроэнтеролога, проводить противорецидивное лечение основного заболевания. При необходимости осуществляется подготовка к плановой операции.
| Статьи по теме: | |
|
Биография Ибрагим петрович ганнибал биография личная жизнь
Прадед прославленного российского поэта Александра Пушкина Абрам... Пороки сердца - лечение народными средствами
Неизвестное всегда, как минимум, настораживает или его начинают бояться,... Ежегодная индексация средств материнского капитала
Для поддержки материнства и детства государство выплачивает материнский... | |